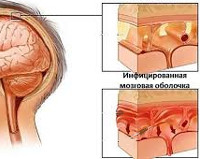
Менингеальный синдром — симптомокомплекс, характерный для поражения церебральных оболочек. Может иметь инфекционную, токсическую, ликворно-гипертензионную, сосудистую, травматическую, карциноматозную этиологию. Проявляется головной болью, мышечной ригидностью, рвотой, гиперестезией, алгическими феноменами. Диагностический базис составляют клинические данные, результаты исследования спинномозговой жидкости. Лечение осуществляется соответственно этиологии антибактериальными, противовирусными, противогрибковыми, антипротозойными средствами, включает симптоматическую терапию, снижение внутричерепного давления.
Общие сведения
Менингеальный (оболочечный) синдром — распространённая патология, с которой сталкиваются неврологи, инфекционисты, педиатры, терапевты, отоларингологи и многие другие специалисты. Своё название синдром получил от латинского термина «менингеа», обозначающего оболочки мозга. В случаях, когда менингеальный синдром обусловлен раздражением церебральных оболочек без их воспалительных изменений, в медицинской практике используется определение менингизм. Пик активного изучения патологии пришелся на конец XIX века, различными авторами были предложены многочисленные специфические симптомы заболевания, применяемые по настоящее время. Менингеальный синдром наблюдается в любом возрасте без гендерных предпочтений. У пожилых пациентов имеет стёртую клиническую картину.
Менингеальный синдром
Причины менингеального синдрома
Этиофакторами выступают многие внутричерепные и полисистемные патологические процессы. Наиболее часто менингеальный синдром провоцирует воспаление мозговых оболочек (менингит), субарахноидальное кровоизлияние, черепно-мозговая травма. В соответствии с воздействием на церебральные оболочки этиологические причины разделяют на две основные группы — воспалительные и невоспалительные поражения.
Воспалительные поражения:
- Бактериальные. Неспецифические — обусловленные менингококковой инфекцией, гемофильной палочкой, стрептококками, пневмококками, у новорожденных — сальмонеллами, кишечной палочкой. Специфические — возникающие при проникновении в оболочки возбудителей туберкулеза, сифилиса.
- Вирусные. В 75% случаев провоцируются энтеровирусами, реже — вирусом Эпштейна-Барр, аренавирусом, герпетической инфекцией, вирусом клещевого энцефалита.
- Грибковые. Основные возбудители — криптококки, кандиды, аспергиллы, гистоплазма. Вызывают серозное воспаление оболочек с петехиальными кровоизлияниями.
- Протозойные. Наблюдаются при токсоплазмозе, малярии.
Невоспалительные поражения:
- Кровоизлияния в оболочки мозга. Могут возникать вследствие острого нарушения мозгового кровообращения, выраженной артериальной гипертензии, ЧМТ, церебрального васкулита.
- Внутричерепная гипертензия. Развивается вследствие гидроцефалии, объёмных образований (опухоли головного мозга, интракраниальной кисты, абсцесса, внутримозговой гематомы).
- Интоксикации. Экзогенные — лакокрасочное производство, токсикомания, алкоголизм. Эндогенные — уремия, гипопаратиреоз.
- Нейротоксикоз при общих инфекционных заболеваниях (гриппе, сыпном тифе, дизентерии, ОРВИ).
- Карциноматоз — инфильтрация церебральных оболочек опухолевыми клетками при различных онкопроцессах, в том числе лейкоцитарная инфильтрация при нейролейкозе.
Патогенез
Менингеальный синдром имеет два механизма развития. Первый — воспалительный процесс — реализуется в ответ на проникновение инфекционных агентов. Инфицирование церебральных оболочек происходит контактным (при открытой ЧМТ, остеомиелите костей черепа), лимфогенным, периневральным, гематогенным путём. Занос возбудителей с током крови чаще наблюдается при наличии очагов гнойной инфекции (синусита, гнойного отита, мастоидита). При энцефалите воспаление в веществе головного мозга распространяется на ткани оболочек с развитием менингоэнцефалита. Второй патогенетический механизм — раздражение мозговых оболочек. Раздражающее действие оказывают скопления крови при субарахноидальном кровоизлиянии, повышение интракраниального давления, токсические вещества, поступающие в организм извне или образующиеся в результате дисметаболических процессов, жизнедеятельности болезнетворных микроорганизмов, тканевого распада при онкологических заболеваниях.
Симптомы менингеального синдрома
Оболочечный симптомокомплекс формируют общемозговые проявления и собственно менингеальная симптоматика. Типична интенсивная диффузная цефалгия (головная боль), рвота без предшествующей тошноты. Рвота не сопровождается облегчением общего состояния больного. В тяжёлых случаях наблюдается возбуждение, сменяющееся апатией, возможны эпилептические приступы, галлюцинации, угнетение сознания до сопора, комы. Характеризующая менингеальный синдром патогномоничная симптоматика включает три группы симптомов: признаки гиперестезии, мышечно-тонические проявления, болевые феномены.
Гиперестезия проявляется повышенной восприимчивостью звуков (гиперакузией), света (светобоязнью), прикосновений. Наиболее распространённым мышечно-тоническим симптомом выступает ригидность (гипертонус) затылочных мышц, выявляемая при попытке пассивного сгибания головы пациента. Повышение мышечного тонуса обуславливает типичное положение: лежа на боку с выгнутой спиной, запрокинутой головой, согнутыми и приведёнными к телу конечностями («поза легавой собаки»). Реактивные алгические симптомы включают болезненность глаз при движении и надавливании на веки, боли в триггерных точках тройничного нерва, точках Керера на затылке, в области скул.
Диагностика
Менингеальный синдром диагностируется специалистами в области инфектологии, педиатрии, неврологии, терапии. При осмотре обращают внимание на наличие менингеальной позы, гиперестезии, болевых и тонических феноменов. Гипертонус менингеального генеза дифференцируют от мышечного напряжения, сопровождающего миозит, радикулит. В неврологическом статусе определяют характерные изменения рефлекторной сферы: оживление рефлексов, сменяющееся их неравномерным снижением. Если менингеальный синдром связан с поражением вещества мозга, то обнаруживается соответствующий очаговый неврологический дефицит (пирамидная недостаточность, афазия, мозжечковая атаксия, парез лицевого нерва). Существует более 30 клинических симптомов, помогающих диагностировать оболочечный синдром. Наиболее широко среди неврологов и врачей общей практики применяются следующие:
- Симптом Кернига — в положении больного лёжа на спине пассивно сгибают нижнюю конечность в тазобедренном и коленном суставе. Последующие попытки врача разогнуть ногу в колене оказываются невозможными вследствие тонического сокращения сгибающих голень мышц.
- Симптомы Брудзинского — в положении на спине отмечается непроизвольное подтягивание нижних конечностей к животу при сгибании головы пациента (верхний), надавливании на лобок (средний), проверке симптома Кернига (нижний).
- Симптом Эдельмана — разгибание большого пальца на стопе при исследовании по методу Кернига.
- Симптом Неттера — в положении сидя с вытянутыми в постели ногами нажатие на колено одной ноги вызывает сгибание другой.
- Симптом Холоденко — сгибание коленей при попытке врача приподнять пациента за плечи.
- Симптом Гийена — в положении пациента на спине с выпрямленными ногами сжатие мышц передней поверхности одного бедра приводит к сгибанию второй ноги.
- Симптом Лессажа — при удержании ребёнка в воздухе в вертикальном положении за подмышки происходит подтягивание ножек к животу. Характерен для детей раннего возраста.
Важнейшую роль в диагностике оболочечного синдрома играет люмбальная пункция. Она противопоказана при выраженной интракраниальной гипертензии, опасности масс-эффекта, проводится после исключения этих состояний по данным офтальмоскопии и эхоэнцефалографии. Исследование цереброспинальной жидкости помогает установить этиологию синдрома. Мутный ликвор с преобладанием нейтрофилов свидетельствует о гнойном, опалесцирующий с повышенным содержанием лимфоцитов — о серозном характере воспаления. Примесь крови наблюдается при субарахноидальном кровоизлиянии, раковые клетки — при онкологическом поражении.
Менингеальный синдром дифференцируют по этиологии. Верификация окончательного диагноза достигается при помощи бактериологического и вирусологического исследования ликвора, бакпосева крови, ПЦР-исследований, электроэнцефалографии, МРТ головного мозга.
Лечение менингеального синдрома
Развёрнутый менингеальный симптомокомплекс требует лечения в условиях стационара. Терапия осуществляется дифференцировано с учетом этиологии и клинических проявлений, включает следующие направления:
- Этиотропное лечение. При бактериальной этиологии назначают антибиотикотерапию препаратами широкого спектра, вирусной — противовирусными средствами, грибковой — антимикотиками. Производится дезинтоксикация, лечение основного заболевания. До установления возбудителя этиотропная терапия осуществляется эмпирически, после уточнения диагноза — в соответствии с этиологией.
- Противоотёчная терапия. Необходима для предупреждения отёка головного мозга, направлена на снижение интракраниального давления. Проводится мочегонными, глюкокортикостероидами.
- Симптоматическая терапия. Направлена на купирование возникающей симптоматики. Гипертермия является показанием к применению антипиретиков, артериальная гипертензия — гипотензивных средств, многократная рвота — противорвотных. Психомоторное возбуждение купируют психотропные препараты, эпилептический пароксизм — антиконвульсанты.
Прогноз и профилактика
В большинстве случаев своевременно начатое корректное лечение приводит к выздоровлению пациента. Несколько месяцев могут наблюдаться остаточные явления: астения, эмоциональная лабильность, цефалгии, интракраниальная гипертензия. Неблагоприятный исход имеет менингеальный синдром, сопровождающий тяжёлое заболевание ЦНС, молниеносное течение инфекционного процесса, онкопатологию. Профилактика оболочечного синдрома включает повышение иммунитета, предупреждение инфекционных заболеваний, травм, интоксикаций, своевременную терапию цереброваскулярной и сердечно-сосудистой патологии. Специфическая профилактика возможна в отношении менингококковой, пневмококковой инфекции.
Не путать с простудой! Чем опасен менингит и как его вовремя узнать
Каждый вторник АиФ Здоровье объясняет, какие признаки могут говорить о том, что вам пора к врачу. На этой неделе рассказываем о том, что такое менингит, как его отличить от простуды и вовремя заметить.
Наш эксперт — главный инфекционист города Москвы, профессор Николай Малышев.
Менингококковая инфекция — одно из самых коварных заболеваний, передающихся через верхние дыхательные пути, так как на каждые несколько тысяч из 50 тысяч человек носителей может быть один больной.
Что это такое, менингит?
Менингит — это воспаление оболочек головного и спинного мозга. При этом заболевании сами клетки головного мозга не повреждаются, воспалительный процесс развивается снаружи. Возбудителями менингита могут быть вирусы, бактерии, грибы. Поэтому различают несколько видов менингита, среди которых серозный, вызывающийся вирусами, и гнойный, причиной которого являются бактерии.
Причиной вирусного менингита может быть любая вирусная инфекция. Гнойный менингит вызывается различными бактериями, среди которых наиболее распространён менингококк. Обычно заражение происходит за счёт носителей менингококков, которые сами не болеют, но служат переносчиком бактерий. Переносится инфекция по воздуху, поэтому массовые случаи заболеваний нередко бывают в детских садах, школах, институтах, в армии.
Заболеть менингитом можно в любом возрасте. Менингит возникает как самостоятельное заболевание или как осложнение другого процесса. Во многом заболеваемость зависит от состояния организма, поэтому в группе риска недоношенные дети, люди с различными пороками центральной нервной системы, с травмами головы или спины.
Для диагностики менингита используется люмбальная пункция — суть операции заключается в заборе спинномозговой жидкости из позвоночного канала с помощью шприца и её исследовании на наличие возбудителя заболевания.
Признаки заболевания
Болезнь начинается так же, как при респираторных заболеваниях. Обычно отмечаются головная боль, тошнота, рвота, кашель, выделения из носа. А затем последствия могут привести к развитию менингококкового назофарингита или менингококкового сепсиса. Эти заболевания могут протекать с очень быстро нарастающей интоксикацией, приводящей к тяжёлой клинической картине и даже к смерти больного.
| Справка | |
|---|---|
| Назофарингит (быт.: простуда) — воспаление слизистой оболочки носоглотки, чаще всего инфекционной этиологии. К данному заболеванию относят острые и инфекционные риниты, а также ринорею (острый насморк). | |
У заболевшего, думающего, что у него лёгкая респираторная инфекция, могут быстро развиться неблагоприятные последствия и осложнения. Из-за бездействия больного болезнь может быть запущена до такой степени, что медики в результате не смогут помочь. Менингококковый сепсис развивается очень быстро и может привести к летальному исходу.
Из отличительных признаков менингита — это ситуация, когда человек не может наклонить голову, и сильная слабость. Также может появиться геморрагическая сыпь, чаще на нижних конечностях, в подмышечной области, а затем распространяться по всему телу. Через некоторое время это может привести к поражению суставов, падению давления, наступает состояние, требующее немедленной госпитализации.
Кроме того, менингококковый сепсис может развиться неожиданно без перечисленных проявлений. Среди полного здоровья человек может почувствовать себя резко плохо, появится сыпь. Такие больные обязательно немедленно госпитализируются в реанимацию.
Поэтому при возникновении респираторных заболеваний в любом случае необходимо обратиться к доктору, который сможет поставить правильный диагноз.
Как лечат менингит?
Лечение менингита проводится с помощью антибиотиков, противовирусных или противогрибковых средств. Иногда для предотвращения осложнений от сильного воспаления используются стероидные средства.
В настоящее время существуют мощные антибиотики, которые позволяют добиться хорошего результата. Однако статистика остаётся ужасающей: около 10 % заражения — летальные исходы. Если у кого-то из семьи или в коллективе проявляется менингококковая инфекция, окружающие обязательно должны быть обследованы на носительство менингококка. Ибо у носителя может не быть никаких клинических проявлений, однако он может заражать других, а при наступлении неблагоприятных факторов, снижающих иммунитет, может возникнуть клинически выраженное заболевание.
В этом случае носители инфекции должны пройти курс лечения до устранения признаков носительства, то есть у них должны быть отрицательные результаты анализов. Особенно это касается детей, посещающих дошкольные учреждения, взрослых, работающих в детских садах и школах, окружающих в семье и на службе.
Существует различное количество химиотерапевтических препаратов, которые позволяют избавиться от носительства, если оно протекает без различных клинических проявлений.
Опасности

Менингит опасен тем, что у него много носителей. Кроме этого, у болезни может наблюдаться постепенное развитие: сначала менингококковый назофарингит, клинические проявления респираторной инфекции, а затем — менингококковый сепсис. К сожалению, заболевание может протекать очень быстро. Пациент из относительно хорошего состояния может перейти в состояние очень тяжёлого больного, который уже требует незамедлительной госпитализации именно в реанимационное отделение.
Рекомендации
Существует около 170 гриппоподобных заболеваний и целый ряд других инфекционных болезней, которые могут протекать с клиническими проявлениями респираторных инфекций, а в дальнейшем приводить к развитию тяжёлых заболеваний.
Главный профилактический совет заключается в том, что при любом заболевании с повышением температуры обязательно необходимо обращаться к врачу, оставаясь при этом дома и соблюдая постельный режим.
Читайте в соцсетях!
МЕНИНГИЗМ
Менингизм (meningismus; греч. meninx, meningos мозговая оболочка) — клиническое проявление раздражения мозговых оболочек, характеризующееся наличием менингеальных симптомов (ригидности затылочных мышц, симптомов Кернига, Брудзинского и др.) без воспалительных изменений цереброспинальной жидкости. Менингизм в большинстве случаев связан с повышением внутричерепного давления вследствие гиперпродукции или нарушения резорбции цереброспинальной жидкости (гидроцефалия) или отеком мозга и его оболочек. Он может наблюдаться при многих инфекционных заболеваниях, протекающих с интоксикацией, — пневмонии, острой дизентерии, сальмонеллезе, брюшном и сыпном тифах, ангине, гриппе, инфекционном мононуклеозе и др., при опухолях мозга и оболочечных процессах в задней черепной ямке, при черепно-мозговых травмах, острых нарушениях мозгового кровообращения.
Явления Менингизма при инфекционных болезнях чаще встречаются у детей. Обычно они возникают в остром периоде болезни и сохраняются в течение 2-4 дней, быстро исчезая при обратном развитии основного заболевания.
При опухолях ствола мозга и задней черепной ямки или при слипчивых оболочечных процессах в задней черепной ямке М. развивается вследствие острой внутричерепной гипертензии, возникающей в результате нарушения оттока. В редких случаях в цереброспинальной жидкости может появиться небольшой плеоцитоз лимфоцитарного или смешанного характера.
Отек мозга и его оболочек при черепно-мозговой травме также обычно протекает с симптомами М., к-рый может развиваться даже и в тех случаях, когда травма не сопровождается подоболочечные кровоизлиянием. Чаще М. развивается непосредственно после травмы, но иногда при травме легкой или средней степени, через нек-рое время после нее; в таких случаях Менингеальные симптомы обусловлены развивающейся гиперпродуктивной гидроцефалией.
Отек мозга и его оболочек, сопровождающийся симптомами М., может возникать при инсоляции, перегревании, гипертонической болезни, уремии, отравлении угарным газом.
Диагноз Менингизм основывается на наличии менингеальных симптомов, к-рые, как правило, выражены слабо и быстро исчезают. Для дифференциальной диагностики с менингитами (см.) основное значение имеет исследование цереброспинальной жидкости (см.) и характер течения болезни. Цереброспинальная жидкость при М. обычно вытекает под повышенным давлением, но имеет нормальный состав. Лишь иногда отмечается небольшое повышение содержания белка за счет увеличения количества альбуминов, или, наоборот, снижение числа клеток и белка (цереброспинальная жидкость при гидроцефалии).
В начальной стадии менингита, особенно туберкулезного и менингококкового, когда возбудитель болезни уже проник в мозговые оболочки, воспалительные изменения в цереброспинальной жидкости еще могут отсутствовать. Наблюдаемый в этих случаях М., по-видимому, вызван избыточной продукцией цереброспинальной жидкости и ограниченным отеком мозговых оболочек. При повторном исследовании цереброспинальной жидкости, проведенном через сутки, иногда может обнаруживаться плеоцитоз и умеренно увеличенное содержание белка.
Лечение сводится к снижению внутричерепного давления (см.) и устранению причин, вызывающих Менингизм. С целью понижения внутричерепного давления назначают мочегонные средства, из которых предпочтительнее диакарб, угнетающий функцию сосудистых сплетений. Внутримышечно вводят 25% р-р сульфата магния.
При Менингизме у больных инфекционными болезнями положительный эффект дает спинномозговая пункция (см.); при гидроцефалии эффект от указанной терапии кратковременный. При подозрении на опухоль ствола мозга и задней черепной ямки люмбальная пункция проводится только в условиях нейрохирургического стационара.
Библиография: Маутнер Г. Менингит и менингизм, пер. с нем., М., 1927; Покровский В. И., Фаворова Л. А., и Костюкова Н.Н. Менингококковая инфекция, с. 172, М., 1976; Хэгглин Р. Дифференциальная диагностика внутренних болезней, пер. с нем., с. 130, 153, М., 1965; Шамбуров Д. А. Спинномозговая жидкость, М., 1954.
В. И. Покровский.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_neurology/meningeal-syndrome.
- https://aif.ru/health/life/44143.
- https://xn--90aw5c.xn--c1avg/index.php/%D0%9C%D0%95%D0%9D%D0%98%D0%9D%D0%93%D0%98%D0%97%D0%9C.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).




