187 просмотров
13 октября 2020
Здравствуйте. Скажите пожалуйста при подозрении на гломерулонефрит можно ли принимать Арбидол если начались симптомы орви ?
Гематурия в моче с детства , причина была не выявлена .
Конкретно гломерулонефрит мне не ставили , но судя по самым Последним анализам все к нему и идёт . К нефрологу была записана на приём , но прийти не получилось из за того, что я заболела орви ( не исключён контакт с ковид — инфицированным) Терапевт сказал принимать арбидол при первых симптомах недомогания . Не усугубит ли Арбидол мое состояние с почками ????
Анализ мочи :
Нечипоренко — эритроциты 20000 В 1 мл
Лейкоциты 1500 В 1 мл
Цилиндров нет .
ОАМ белок 0,033 г/л
Так же сдан комплекс острофазных реакций — все отрИцательно кроме ревматоидного фактора — он 37 МЕ мл
Сданы антитела к базальный мембране клубочков -5,60 ед.мл
Сданы антинуклеарные антитела
( отрицательно )
Сдан имуноблот ( отрицательно )
Уважаемые посетители сайта СпросиВрача! Рекомендуем Вам перейти на страницу консультации и узнать, что лечит уролог для того, чтобы решить Вашу проблему индивидуально. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос врачу и получите ответ сразу же!
Эндокринолог
Здравствуйте. принимать можно, не ухудшит течение пиелонефрита.
Гастроэнтеролог, Терапевт
За ним не замечено особых побочек, да и иммуностимулирующие свойства не сильные, но они есть, это стимуляция Т клеточного звена. Относится к малотоксичным препаратам. Учитывая, что эффект от него слабый, то можно пренебречь и не принимать, я не думаю, что он предотвратит возникновения коронавируса.
Уролог, Андролог
Здравствуйте! Да, Вы можете смело принимать Арбидол. В Вашем случае он никак не будет усугублять ситуацию с почками.
Терапевт
Уважаемая Ольга!
Арбидол не противопоказан при гломерулонефрите и не влияет на функцию почек, так как выводится из организма в основном с желчью и только в незначительном количестве — почками. Таким образом нагрузка на почки минимальна.
Другой вопрос в том что одного Арбидола при ОРВИ мало. Необходимо симптоматическое комплексное лечение: при заложенности носа назальные капли против насморка (любые например нафтизин, или пиносол), а далее капли Гриппферон 2 капли 3-4 раза в день, повышающие иммунорезистеность местных тканей (улучшают сопротивление в борьбе с вирусом). Горло полоскать растворами антисептиков (фурацилин или мирамистин) 3-4 раза в день.
Пульмонолог, Терапевт
Здравствуйте. Арбидол в этом случае можно принимать, конечно, но скажите какие у вас проявления ОРВИ? Лечение должно быть комплексным.
Невролог, Терапевт
Здравствуйте Арбидол вас приниать можно
Андролог, Уролог
Видимо у Вас подозревают хронический гломерулонефрит.Гематурическая форма.С этой формой люди живут полноценной жизнью и часто диагноз клинически себя не проявляет, кроме как изменений в ОАМ.Так как Вы говорите, что эритроциты в моче у Вас с детства,поэтому процесс хронический,а не острый.Поэтому смело принимайте противовирусный препарата, чтобы вирус не осложнил течение болезни, если таковая имеется.
Ольга, 13 октября 2020
Клиент
Луиза, здравствуйте. Не знаю проявляет ли он себя как то. Мои поиски причины начались с внезапно возникшей механической крапивницы на коже от любого воздействия ( одежда , мебель , объятия моего ребёнка или мужа и тд) Крапивница случилась после отмены кок Клаира . Из симптоматики кроме крапивницы : субфебрилитет дневной 37,1. Боль в правом боку . Что касается почек — есть утренние отеки век , лица . Мочусь полноценно и часто . Обращалась к аллергологу , к гастроэнтерологу — перегиб желчного ( назначили урсосан) к ревматологу ( хотят исключить скв ,васкулиты), гинекологу . До нефролога не дошла , так как приболела . Может ли такая картина с почками влиять на мое состояние ?
Педиатр, Терапевт, Массажист
Обычно иммуностимуляторы, даже слабенький при гломерулонефрите Не рекомендуют. У Арбидола иммуностимулирующий эффект практически отсутствует, так же как у кагоцела. Можете принимать, хуже не будет.
Андролог, Уролог
Если была аллергическая реакция,необходимо исключить волчаночный нефрит.Тактика вашего врача верная,так как эритроциты,белок в моче и анамнез(аллергия) косвенно указывают на данный диагноз.Дообследуйтесь.Принимайте Арбидол,вам сейчас не желательная вирусная нагрузка
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Заболевание почек
Гломерулонефрит — иммуновоспалительное заболевание почек с преимущественным поражением клубочков, возможно вовлечение в процесс канальцев и интерстициальной ткани. Основные клинические типы гломерулонефрита: острый, хронический и быстропрогрессирующий.
Острый гломерулонефрит. Этиология
В развитии гломерулонефрита значительная роль принадлежит инфекциям (бактериальным, вирусным, празитарным), токсическим веществам (органические растворители, алкоголь, ртуть, свинец и др.), экзогенным и эндогенным (ДНК, мочевая кислота) антигенам. В подавляющем большинстве случаев гломерулонефрит развивается при участии иммунных механизмов.
Клиника
При остром гломерулонефрите происходит внезапное повышение АД, появляются отеки, прежде всего, на лице, гематурия, появляются головная боль и общее недомогание, иногда могут быть одышка и приступы удушья, у пожилых людей возможны проявления левожелудочковой сердечной недостаточности. Анализ мочи при гломерулонефрите — гематурия, умеренные протеинурия и лейкоцитурия, цилиндрурия.
Офтальмологические симптомы
При остром гломерулонефрите на глазном дне отмечается выраженное сужение артериол, феномен патологического артерио-венозного перекреста, вдоль сосудов определяется наличие блестящих полос — световые рефлексы, которые образуются при отеке сетчатки, могут быть точечные геморрагии. Изменения на глазном дне соответствуют динамике почечного процесса и артериального давления.
Хронический гломерулонефрит чаще развивается медленно, с незаметным началом. В патогенезе основную роль играют иммунные механизмы, однако достаточно быстро включаются и неиммунные факторы прогрессирования. Классификация хронического гломеруло-нефрита: латентная, гематурическая, нефротическая, гипертоническая и смешанная формы.
Латентный гломерулонефрит — самая частая форма, проявляется лишь изменениями мочи (протеинурия до 3 г/сут, небольшая эритроцитурия), иногда незначительно повышается артериальное давление. Течение обычно медленно прогрессирующее, прогноз лучше при изолированной протеинурии
Гематурический гломерулонефрит составляет (6-8% случаев хронического ГН), проявляется постоянной гематурией, иногда с эпизодами макрогематурии, течение достаточно благоприятное.
Нефротический гломерулонефрит (10-20% случаев хронического ГН) протекает, как показывает название, с нефротическим синдромом (протеинурия выше 3,5 г/сут, гипоальбуминемия, отеки, гиперхолестеринемия). Нефротический синдром обычно носит рецидивирующий характер.
Гипертонический нефрит — медленно прогрессирующая форма нефрита, очень редко требующая активной терапии. Характеризуется минимальным мочевым синдромом (протеинурия обычно не выше 1 г/сут, незначительная эритроцитурия) в сочетании с выраженной артериальной гипертонией.
Смешанный гломерулонефрит характеризуется сочетанием нефротического синдрома с артериальной гипертонией с неуклонно прогрессирующим течением.
Офтальмологические симптомы
Развивается почечная ангиоретинопатия. В первой стадии — почечной ангиопатии артериолы на глазном дне сужены и умеренно склерозированы, при почечной ретинопатии на глазном дне появляются геморрагии и большое количество экссудативных очагов ватообразных, представляющих собой инфаркт небольшого участка нервных волокон, вызванный окклюзией микрососудов; и твердых экссудатов точечных и более крупных, округлой или неправильной формы, располагающихся в наружном плексиформном слое и состоящих из липидов, фибрина, клеточных остатков и макрофагов, в макулярной области твердые очаги имеют полосчатую форму и радиальное расположение, образуя полную или неполную «фигуру звезды». При ухудшении состояния почек ретинопатия может развиваться, при третьей ее стадии — почечной нейроретинопатии развивается выраженный отек зрительного нерва и сетчатки.
Хроническая почечная недостаточность — симтомокомплекс, развивающийся в результате постепенной гибели нефронов при любом прогрессирующем заболевании почек.
Причинами возникновения хронической почечной недостаточности могут быть различные заболевания, которые приводят к поражению почечных клубочков.
Выделяют четыре стадии хронической почечной недостаточности.
Латентная стадия. В этой стадии пациент может не предъявлять жалоб или возникают жалобы на утомляемость при физической нагрузке, слабость, появляющуюся к вечеру, сухость во рту. При биохимическом исследовании крови выявляют небольшие нарушения электролитного состава крови, иногда белок в моче.
Компенсированная стадия. В этой стадии жалобы больных такие же, но возникают они чаще. Сопровождается это увеличением выделения мочи до 2,5 литров в сутки. Обнаруживаются изменения в биохимических показателях крови и в анализах мочи.
Интермиттирующая стадия. Работа почек еще сильнее уменьшается. Возникает стойкое повышение в крови продуктов азотистого обмена (обмена белка) — повышение уровня мочевины, креатинина. У пациента возникает общая слабость, быстрая утомляемость, жажда, сухость во рту, аппетит резко снижается. Кожа приобретает желтоватый оттенок, становится сухой.
Терминальная стадия. Фильтрационная способность почек падает до минимума. Больной может чувствовать себя удовлетворительно на протяжении нескольких лет, но в эту стадию в крови постоянно повышено количество мочевины, креатинина, мочевой кислоты, нарушен электролитный состав крови. Все это вызывает уремическую интоксикацию. Количество выделяемой мочи в сутки уменьшается до полного ее отсутствия. Поражаются другие органы. Возникает дистрофия сердечной мышцы, перикардит, недостаточность кровообращения, отек легких. Нарушения со стороны нервной системы проявляются симптомами энцефалопатии.
Офтальмологические симптомы
При острой почечной недостаточности больные могут предъявлять жалобы на ухудшение зрения, искажение восприятия предметов, «летающие мушки» перед глазами, на режущую боль в глазах. При обследовании у больных могут быть снижение остроты зрения и изменения в поле зрения. Часто отмечается снижение чувствительности роговицы и снижение внутриглазного давления (за счет уменьшения продукции внутриглазной жидкости). Веки отечны, могут быть субконъюнктивальные кровоизлияния и желтушное окрашивание склер. Изменения на глазном дне в большинстве случаев носят характер ангиопатии (сужение ретинальных артериол, расширение и неравномерность калибра венул), но могут быть и проявления ретинопатии (экссудат, геморрагические проявления, отек сетчатки). При хронической почечной недостаточности определяются отек конъюнктивы, ишемическая ангиопатия конъюнктивальных сосудов, в конъюнктиве глазного яблока и роговице могут появляться кальцификаты, что обусловлено вторичным гиперпаратиреоидизмом. Изменения на глазном дне обусловлены наличием артериальной гипертензии, уремической интоксикации, нарушений сосудистой и клеточной проницаемости, изменений водно-электролитного баланса и сходны с картиной почечной ретинопатии и нейроретинопатии.
Лечение острого и хронического гломерулонефрита
Антибактериальные препараты (ампициллин, оксациллин, метициллин, ампиокс по 250-500 тыс. ЕД 4-6 раз в день внутримышечно и др.) в течение 2-3 недель; иммунодепрессивные средства (преднизолон в среднем по 20 мг в сутки, при необходимости доводя эту дозу до 60 мг в сутки; цитостатики и антиметаболиты; антикоагулянтные и антиагрегатные препараты (гепарин, гепальпан, метинзол, дипиридамол и др.). Салуретики назначают на 5-7 дней (гипотиазид — 25 мг — 200 мг, фуросемид — 40-80 мг). Иммунодепрессивные препараты назначаются при отсутствии признаков обратного развития симптомов острого гломерулонефрита через 4-6 недель от начала болезни. Терапевтический курс лечения преднизолоном составляет 3-6 недель в дозе 1-2,5 мг/кг массы в течение 8 недель, для циклофосфамида и азатиоприна — 3 мг/кг массы в течение 8 недель.
Лечение хронической почечной недостаточности
Из медикаментозных препаратов используются анаболические стероиды (ретаболил, нерабол), леспенефрил. В терминальной стадии хронической почечной недостаточности консервативные методы не дают положительного результата, и для удаления из крови больного накопившихся продуктов обмена используется гемодиализ. Радикальный метод лечения хронической почечной недостаточности — пересадка почки.
Гломерулонефрит. Можно ли вылечить?
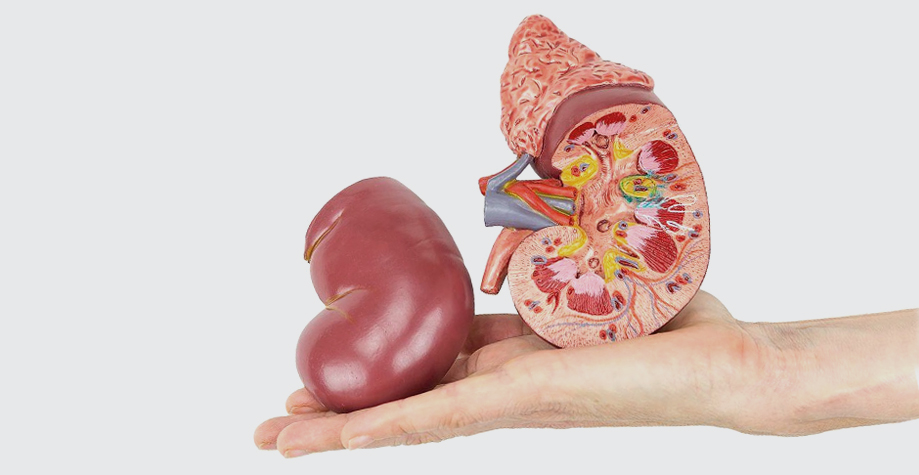
Гломерулонефрит — это заболевание почек, при котором поражаются почечные клубочки, фильтрующие кровь. В результате нарушается процесс вывода продуктов обмена, токсических веществ и жидкости.
Формы гломерулонефрита
Почки — парный орган, отвечающий за фильтрацию крови. Для этого в почках есть системы капилляров, образующие клубочки (гломерулы). Отфильтрованные в них вещества переходят в капсулу почек, затем в мочевыводящие пути и выводятся вместе с мочой.
Гломерулонефрит — комплекс воспалительно-иммунных заболеваний, которые поражают гломерулы. Он может быть самостоятельным заболеванием, а может являться осложнением после вирусной или микробной инфекции. В первом случае говорят о первичном гломерулонефрите, а во втором — о вторичном.
По характеру течения различают острый и хронический гломерулонефрит. Острый гломерулонефрит — излечимое заболевание, которое продолжается от 1 до 4 недель. Также отмечается подострая форма, которая может длиться до 2 месяцев. У менее чем 10% пациентов наблюдается самая опасная форма — быстропрогрессирующий гломерулонефрит. Хронический гломерулонефрит продолжается долгие годы. В этом случае могут развиться осложнения гломерулонефрита.
Заболевание может протекать в латентной форме и проявляться только незначительным повышением давления и некоторыми изменениями в моче.
Выделяют клинические формы заболевания:
- гематурическая форма, характеризующаяся появлением в моче повышенного количества эритроцитов;
- нефротическая форма, при которой развивается нефритический синдром с появлением артериальной гипертензии и отеков, уменьшением количества мочи и появлением протеинурии (наличие в моче белка);
- смешанная.
Причины возникновения и последствия гломерулонефрита
Острая форма чаще всего развивается как осложнение после перенесенных инфекций. Под воздействием микробных агентов (стрептококковых, вирусных, паразитарных) возникает иммунный ответ организма. Это и является причиной повреждения почечных клубочков. Стрептококковая ангина, ветряная оспа, малярия, инфекции кожи, системные патологии (красная волчанка, узелковый периартериит, системный амилоидоз) могут дать толчок к развитию заболевания.
Токсические вещества (некачественный алкоголь, наркотики, лекарственные средства, лакокрасочная продукция) также могут вызвать развитие гематурического гломерулонефрита.
Как проявляется болезнь?
Симптомы гломерулонефрита в острой форме чаще всего появляются через 10-14 дней после перенесенного инфекционного заболевания.
Больные отмечают:
- появление отеков на лице, особенно в утреннее время;
- появление крови в моче, придающей ей цвет ржавчины;
- повышение давления;
- редкое мочеиспускание;
- кашель, вызванный жидкостью в легких.
В начальной стадии симптомы гломерулонефрита, протекающего в хронической форме, могут не проявляться, затем появляются симптомы, характерные и для острой формы.
Кроме того проявляются:
- частые ночные позывы к мочеиспусканию;
- пена или пузырьки в моче;
- отеки лодыжек;
- боль в животе;
- кровь или повышение количества белка в моче;
- носовые кровотечения.
Больного могут беспокоить боли в пояснице. В случае латентной формы, может развиться почечная недостаточность. Поэтому, при появлении постоянной усталости, бессонницы, отсутствии аппетита, тошноты, рвоты, судорог мышц в ночное время необходимо пройти обследование и, при подтверждении диагноза, лечение.
Особенности протекания при беременности
Особенно внимательными должны быть беременные. Почти в 60% случаев заболевание у них протекает в хронической форме, а признаки гломерулонефрита отсутствуют. Диагностика гломерулонефрита проводится лабораторным путем. В запущенных случаях наблюдаются отечность, чрезмерное увеличение объема живота, гидроторакс (грудная водянка). Появляются слабость, одышка, быстрая утомляемость. Беременные, перенесшие инфекционные заболевания или страдающие хроническим воспалением небных миндалин, должны сдать анализы, чтобы исключить болезнь или пройти своевременное лечение.
Гломерулонефрит у детей
У детей гломерулонефрит чаще развивается в острой форме после ангины, скарлатины, других стрептококковых инфекций, стрептодермии. Играет роль в развитии заболевания и наследственная склонность, сверхчувствительность к стрептококковой инфекции, носительство нефритических штаммов стрептококка группы А, хроническое инфицирование носоглотки и кожи. Заболевание проявляется через несколько недель после инфекции и протекает бурно с яркими симптомами, носит циклический характер. При адекватном лечении полное выздоровление наступает через 4-6 недель.
Хроническая форма у детей развивается из-за недолеченного острого гломерулонефрита.
Осложнения
Хронический гломерулонефрит может развиваться после заболеваний, вызывающих острую форму заболевания. В некоторых случаях в хроническую форму переходит острый гломерулонефрит. Причины гломерулонефрита в этом случае могут заключаться и в наличии врожденных патологий, например, болезни Фабри.
Острая форма при правильном лечении гломерулонефрита излечима. В случае отсутствия такого лечения могут развиться:
- острая почечная недостаточность;
- энцефалопатия (поражение мозга, приводящее к судорожному синдрому, потери сознания, непроизвольному мочеиспусканию и дефекации);
- острая сердечная недостаточность с высоким риском смерти.
Осложнения хронического гломерулонефрита:
- Хроническая почечная недостаточность
- Хроническая сердечная недостаточность
- Хроническая печеночная недостаточность
- Уремический плеврит
- Перикардит
- Перитонит
- Эклампсия (злокачественное повышение артериального давления)
- Обострение хронических заболеваний
Диагностика
Основными методами диагностики гломерулонефрита являются анализы мочи и крови и биопсия почек.
Наличие крови в моче, увеличения количества белка, наличие цилиндров эритроцитов или лейкоцитов указывают на возможное заболевание. Анализ крови позволяет заподозрить гломерулонефрит, если отмечается высокая концентрация мочевины и креатинина или выявляется анемия. С помощью анализа крови устанавливают наличие в ней антистрептококковых антител.
Подтвердить диагноз, оценить степень рубцевания почечной ткани и способность к восстановлению поможет биопсия почек. Ее выполняют с помощью иглы, которую под контролем УЗИ или компьютерной томографии, вводят в почку. Также для уточнения диагноза используют УЗИ почек, КТ забрюшинного пространства, радионуклидную ренографию и реносцинтиграфию.
Лечение гломерулонефрита
Лечение гломерулонефрита сложное и длительное. Больному предписывается постельный режим и диета №7.
Острый гломерулонефрит
Проводится лечение предшествующего заболевания. Используют мочегонные средства для выведения излишков воды и натрия. Проводится лечение артериальной гипертензии. В большинстве случаев наступает полное выздоровление. Но у 10% взрослых и у 1% детей болезнь переходит в хроническую форму.
Быстропрогрессирующий гломерулонефрит
Экстренно назначаются препараты, подавляющие активность иммунной системы. Используют высокие дозы кортикостероидов сначала внутривенно, а затем перорально. Для очистки крови от антител используют плазмаферез. Своевременность лечения является гарантией предотвращения почечной недостаточности. При диагностировании на ранних стадиях, когда степень рубцевания невелика, лечение позволяет сохранить функцию почек. В противном случае приходится прибегать к диализу.
Хронический гломерулонефрит
Назначают ангиотензин-превращающий фермент (АПФ) или блокатор рецепторов ангиотензина II (БРА). Это замедляет развитие болезни, помогает снизить давление и уменьшить количество белка в моче. При почечной недостаточности проводят диализ. В особо тяжелых случаях проводят трансплантацию почки.
Контроль эффективности лечения проводят с помощью анализов мочи и крови.
Профилактика
Профилактика гломерулонефрита заключается в лечении инфекционных заболеваний, особенно органов дыхания, миндалин, кожи. Важно довести его до конца и не допустить осложнений.
Больным хроническим гломерулонефритом необходимо придерживаться определенных правил:
- избегать тяжелых физических нагрузок;
- не употреблять алкоголь, не использовать лекарства без назначения врача, не проводить работы с токсическими веществами;
- контролировать давление.
Важным аспектом в лечении хронического гломерулонефрита является диета. Исключаются жирные и жареные блюда, включаются вареные и приготовленные на пару. Большую часть рациона должны составлять молочные продукты, каши, овощи и фрукты. От бульонов, консервов, копченостей необходимо отказаться, ограничить потребление соли. Жидкости необходимо потреблять в количестве, которое на 200-300 мл превышает объем мочи за предыдущие сутки.
Какой врач лечит?
Какой врач лечит гломерулонефрит? Консервативное лечение гломерулонефрита проводит врач-нефролог или уролог. Главное, чтобы врач был квалифицированным и располагал необходимой базой для диагностики и лечения.

Автор статьи:
Врач-уролог, андролог, сексопатолог высшей категории

Эксперт по направлению:
Врач-уролог высшей категории
Врачи
Эффективное лечение гломерулонефрита в Киеве проводят в клиниках МЕДИКОМ на Оболони и Печерске. Современная лечебная база и опытные врачи помогут добиться излечения гломерулонефрита. Чтобы узнать подробности, задать интересующие вас вопросы и записаться на консультацию, позвоните нам по контактному номеру колл-центра!

Билинский Олег Львович
Врач-уролог, андролог, сексопатолог высшей категории

Головкевич Виктор Владимирович
Детский врач-уролог первой категории

Меллин Евгений Владимирович
Врач-уролог первой категории, детский оперирующий уролог второй категории, специалист по УЗИ

Моцная Наталья Александровна
Детский врач-уролог высшей категории

Саввин Константин Эдуардович
Врач-уролог высшей категории

Тихоненко Наталья Александровна
Детский врач-нефролог высшей категории

Чепурнатый Михаил Владимирович
Врач-уролог первой квалификационной категории, врач онколог, врач УЗИ

Чёрный Владислав Иванович
Врач-уролог высшей категории
Отзывы
21.02.2020 13:09
Клиника Медиком
У відповідь на відгук Світани: є санаторії в Трускаці та Моршині. Гарні відгуки про санаторій у Чеській республіці. Щодо доцільності санаторного лікування краще проконсультуватись з лікарем.
13.02.2020 22:47
Світлана
При хронічній формі у дитини (хлопчик 9 років) чи є санаторне лікування і де?
25.01.2020 12:33
Ирина
Страшное заболевание! У меня в начале 2000-х мама им болела, но слава Богу все обошлось! Тогда б мне эту статью. Это здорово, что такими материалами помогаете людям разобраться что да как.
оставить отзыв
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- https://sprosivracha.com/questions/319926-mozhno-li-prinimat-pri-glomerulonefrite-arbidol-pri-orvi.
- https://eyepress.ru/article.aspx?19454.
- https://medikom.ua/ru/glomerulonefrit-mozhno-li-vylechit/.
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).




