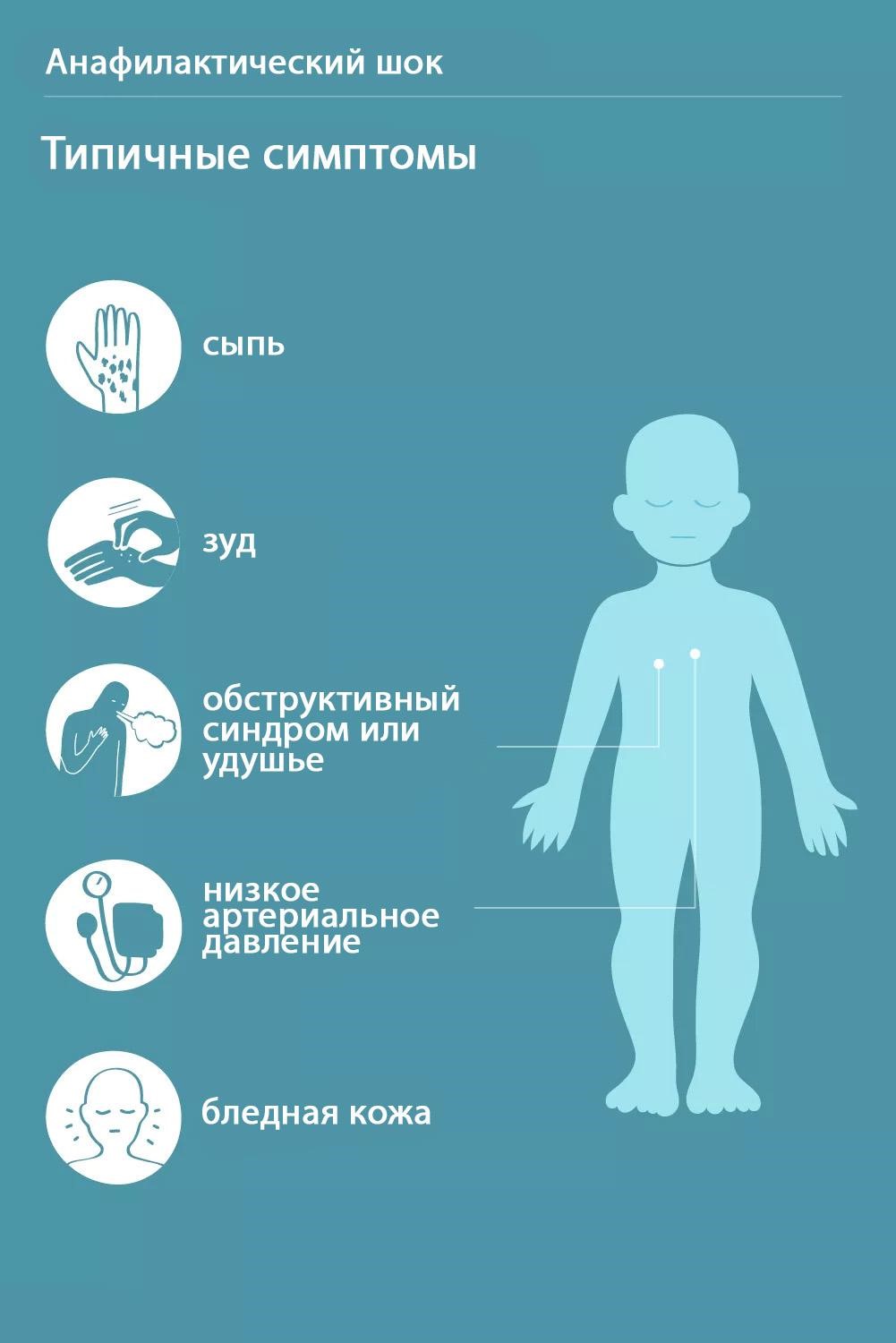
Что такое астма?
Обычно человек дышит через нос и горло, затем воздух попадает в бронхи, которые заканчиваются специальными трубками. В конце этих трубок есть крошечные воздушные мешочки, которые называются альвеолами. Они поставляют кислород в кровь и удаляют оттуда углекислый, когда мы дышим.
Во время нормального дыхания, группы мышц, которые окружают дыхательные пути, находятся в расслабленном состоянии. Воздух по ним движется свободно. Во время приступа астмы происходят три основные изменения: воздух не доходит до дыхательных путей. Человек начинает задыхаться.
Группы мышц, которые окружают дыхательные пути, стягиваются. Это делает дыхательные пути узкими и утяжеляет дыхание. Это ужесточение дыхания называется бронхоспазмом. Оболочки дыхательных путей становится опухшими или воспаленными.
Клетки, выстилающие дыхательные пути, производят больше слизи, более плотной, чем обычно.
Все эти факторы — бронхоспазм, воспаление и образование слизи — причины астмы. Астма вызывает такие симптомы, как затрудненное дыхание, хрипы, кашель, одышка и сложности в говорении.
Что такое простуда?
Простуда — это респираторные инфекции, вызванные вирусами.
Несколько сотен различных вирусов могут привести к симптомам простуды. Эти вирусы могут также повлиять на ваши дыхательные пути, придаточные пазухи носа, глотки, гортани и бронхов.
Каковы симптомы астмы?
Не каждый человек с астмой чувствует себя одинаково и имеет те же симптомы, что другой человек с астмой. Симптомы астмы могут варьироваться в зависимости от сложности течения заболевания и организма человека. Они могут быть то мягкими, почти незаметными, то тяжелыми.
Астма не вызывает высокой температуры, озноба, мышечных болей, или боли в горле, как это бывает при простуде. Наиболее распространенные симптомы астмы включают:
- Частый кашель
- Давление в груди
- Хрипение в легких при прослушивании
- Одышку
Каковы симптомы простуды?
Простуда часто начинаются с дискомфорта или боли в горле. Этот дискомфорт сопровождается водянистыми выделениями из носа, чиханием, усталостью, а иногда и небольшим повышением температуры. К этому присоединяется еще и кашель.
В первые несколько дней простуды нос заполнен водянистыми слизистыми выделениями. Эти выделения со временем могут стать плотнее и темнее. Темная слизь не обязательно означает, что у вас бактериальная инфекция — это может быть вирус — возбудитель заболевания.
Какие симптомы указывают на более серьезные инфекции?
Позвоните своему врачу, если вы испытываете любой из этих симптомов:
- Лихорадка (с температурой выше 39 градусов Цельсия) или озноб
- Повышенная утомляемость или слабость
- Очень болит горло или ощущается сильная боль при глотании
- Гайморитные головные боли, зубные боли или болезненность верхних скул
- Кашель с большим количеством слизи желтого или зеленого цвета
- Также позвоните своему врачу, если у вас есть другие симптомы, которые вызывают обеспокоенность, например, следующие:
- Увеличение одышки, затрудненное дыхание, хрипы
- Симптомы ухудшаются после семи дней заболевания
- Симптомы неизменны или ухудшаются после 10 дней заболевания
- Боль или припухлость глаз
- «Тяжелая» голова или лицевая боль и припухлость лица
Что делать, если симптомы астмы ухудшаются при простуде?
Разработайте вместе с вашим врачом план действий против астмы во время визита к нему. Этот план может помочь вам увеличить дозы или частоту лекарства, которые вы уже принимаете, когда простуда ухудшает симптомы астмы.
Врач обязательно посоветует вам, когда симптомы астмы и простуды требуют вызова врача. Кроме того, вы должны избежать экологических факторов, которые могут способствовать приступу астмы, таких как дым, аллергены, холодный воздух, или химические вещества (например, от средств бытовой химии).
Астма и простуда — это заболевания, содружества которых следует избегать. Если это не получается, не стоит заниматься самолечением, а вовремя обратиться к врачу — при первых же признаках недомогания.
Астма и грипп
Если у вас астма, вы должны постараться предотвратить заболевание гриппом, так как любая респираторная инфекция может вызвать воспаление и спазм дыхательных путей. В связи с этим необходимо принять все возможные профилактические меры.
Те, кто страдает от астмы входят в группу повышенного риска, и вакцинация для них — лучший способ избежать обострения своего заболевания и прочих проблем с дыхательной системой.
Симптомы астмы и гриппа, о которых следует знать
Обращаться к врачу необходимо при появлении любого из следующих симптомов
- одышка, затрудненное дыхание, свистящее дыхание
- отхаркивание большого количества мокроты
- мокрота желтого или зеленого цвета
- высокая температура (выше 39С) или озноб
- нарастающая слабость или усталость
- воспаление, першение в горле, боль при глотании
- насморк, заложенность носа, головные боли, или боли в околоносовой области
Что делать, если у вас астма или грипп?
Чтобы избежать обострения астмы, при первых симптомах гриппа следует незамедлительно обращаться за медицинской помощью. Врач назначит необходимые тесты и правильное лечение. В данном случае особенно важен самоконтроль, поэтому вам необходимо также аккуратно выполнять все пункты индивидуального плана лечения астмы и регулярно замерять максимальную скорость выдоха.
Как предотвратить развитие инфекции?
Чтобы предотвратить развитие инфекции, которая может послужить триггером астмы, необходимо помнить о том, что:
• тщательная гигиена может уменьшить риск развития вирусных инфекций, поэтому чаще мойте руки
• необходима ежегодная вакцинация от гриппа. Кроме того, обсудите с лечащим врачом целесообразность прививки и от пневмококковой инфекции. Пневмококки нередко служат причиной развития бактериальной пневмонии, которая может быть особенно опасна для астматиков
• синусит при астме способен привести к обострению астматического приступа, поэтому при появлениях первых симптомов этого заболевания , следует немедленно обращаться к врачу
• необходимо содержать в чистоте индивидуальные средства лечения. Не позволяйте никому пользоваться своим ингалятором или пикофлуометром.
Типы вакцины
На сегодняшний день существуют два типа вакцины от гриппа.
Традиционная инъекция, которая не содержит живой вирус и, соответственно, не может вызвать грипп.
Назальный аэрозоль не рекомендован пациентам с астмой и беременным женщинам, поскольку содержит ослабленный вирус, могущий в отдельных случаях спровоцировать развитие гриппа. Этот тип вакцинации показан лишь людям в возрасте от 2 до 49 лет, не имеющим хронических заболеваний.
Механизм действия вакцины у пациентов с астмой
Механизм действия вакцины одинаков для всех: она заставляет организм вырабатывать антитела, которые обеспечивают защиту от инфекций, в том числе, от гриппа. В некоторых случаях наблюдается небольшая ответная реакция в виде усталости и мышечных болей.
Каждый год, вакцина гриппа содержит несколько различных видов вируса. Выбранные штаммы — те, что наиболее вероятны в течение данного года. В случае правильного прогноза, вакцинация снижает заболеваемость гриппом на 70-90% среди населения в возрасте до 65 лет.
Кто должен пройти вакцинацию?
Вакцинация рекомендована всем, кто хочет не заболеть гриппом, особенно это касается той категории населения, которая составляет группу риска. Это:
- лица старше 50 лет
- дети от 6 месяцев до 18 лет
- обитатели домов престарелых
- взрослые и дети старше 6 месяцев с хроническими заболеваниями сердечно сосудистой или дыхательной системы, в том числе, с астмой
- взрослые и дети старше 6 месяцев с диабетом, ХПН (хронической болезнью почек) или ослабленной иммунной системой, в том числе и ВИЧ/СПИДом
- беременные женщины
- пациенты с нарушениями дыхательной функции
- те, кто находится в тесном контакте с кем-либо из группы риска
Когда следует делать прививку?
Сезон гриппа начинается уже в октябре и может продлиться до мая. При наличии астмы оптимальное время для вакцинации — октябрь — ноябрь, впрочем, сделать прививку в декабре или позже также допустимо. Вакцина начнет действовать примерно через две недели.
Где найти вакцину?
Если Вы или кто-то из ваших близких страдает от астмы, следует обращаться по поводу вакцинации к лечащему врачу.
ОРЗ – ЧП для бронхиальной астмы
Известно, что в среднем человек 2-3 раза в год переносит острые респираторные заболевания (ОРЗ). Наиболее подвержен им ребенок раннего возраста, посещающий детский коллектив. Он может болеть респираторными инфекциями по два раза в месяц. У взрослых ОРЗ возникают реже.
Респираторные инфекции являются настоящим чрезвычайным происшествием для людей, имеющих хронические заболевания легких и дыхательных путей. Они являются одной из наиболее частых причин, способных значительно утяжелять течение бронхиальной астмы.
Большинство случаев ОРЗ вызываются различными вирусами (80%), реже — патогенными бактериями.
Чем опасны ОРЗ при бронхиальной астме
Для больных бронхиальной астмой возникновение ОРЗ является опасной ситуацией. Они способны стать причиной следующих состояний:
— обострения бронхиальной астмы;
— учащения и утяжеления приступов заболевания;
— необходимости назначения дополнительных средств для лечения бронхиальной астмы.
Наиболее часто респираторные инфекции вызывают приступы бронхиальной астмы у детей. В раннем детском возрасте часто говорят об обструктивных бронхитах или ОРЗ с бронхообструктивным синдромом. У некоторых они могут возникать лишь однократно и больше не повторяться. У других детей подобные состояния постоянно рецидивируют на фоне респираторных инфекций, в более старшем возрасте трансформируясь в полноценную бронхиальную астму.
Часто ОРЗ при бронхиальной астме требуют лечения в условиях специализированного инфекционного отделения стационара или даже в интенсивной терапии.
После перенесенной респираторной инфекции повышенная чувствительность бронхов к действию различных провоцирующих факторов может сохраняться до двух месяцев.
Особенности лечения ОРЗ при бронхиальной астме
У многих больных бронхиальной астмой возникновение ОРЗ является основной причиной обострения заболевания. Поэтому при проявлениях респираторной инфекции необходимо особенно тщательно контролировать свое состояние. Сделать это легко при наличии собственного пикфлуометра. Если по данным измерений пиковой скорости выдоха обнаруживается ухудшение показателей — необходимо обратиться к специалисту.
Лечение ОРЗ при бронхиальной астме будет иметь следующие особенности:
1) Лекарственные препараты должны назначаться врачом
Назначаются только те средства, которые обладают минимальным числом возможных осложнений и редко вызывают аллергические реакции. Самолечение недопустимо, так как в случае возникновения побочных эффектов от используемых препаратов, состояние больного может значительно ухудшиться.
2) Терапия должна проводиться под контролем аллерголога
При необходимости он может увеличить дозу лекарственных средств, используемых для базисной терапии бронхиальной астмы или добавить новые препараты.
3) Практически всегда приходится прибегать к использованию антибиотиков
Это связано с тем, что ОРЗ при бронхиальной астме протекают особенно тяжело, часто с развитием осложнений в виде бронхитов и пневмоний.
Нередко возникновение ОРЗ у больных бронхиальной астмой требует лечения в стационаре. Ввиду возможности развития тяжелых приступов заболевания и даже астматического статуса во время респираторных инфекций следует своевременно обращаться к врачу.
Профилактическая вакцинация при бронхиальной астме
Очень часто при бронхиальной астме рекомендуется отвод от проведения профилактической вакцинации. Но такой подход является неправильным. Пассивная и активная иммунизация являются важнейшими мерами профилактики многих инфекций, в том числе и ОРЗ.
Для того чтобы избежать возможных осложнений при проведении прививок у больных бронхиальной астмой следует придерживаться некоторых рекомендаций:
— профилактическая вакцинация должна осуществляться по индивидуальному плану, составленному аллергологом-иммунологом;
— прививки не проводятся во время обострения бронхиальной астмы или других заболеваний;
— выбор конкретной вакцины осуществляется специалистом с учетом наличия индивидуальных противопоказаний у больного;
— при приеме гормональных препаратов в виде таблеток или инъекций живые вакцины могут использоваться не ранее чем через месяц после отмены средства, а убитые — сразу после прекращения терапии.
Постоянными противопоказаниями к введению конкретной вакцины при бронхиальной астме может являться только непереносимость ее компонентов или аллергические реакции, возникшие во время предыдущего введения данного средства.
При бронхиальной астме особое внимание следует уделить проведению вакцинопрофилактики следующих инфекций:
1) Пневмококк
Этот микроорганизм является одним из наиболее распространенных возбудителей ОРЗ, а также самой частой причиной возникновения типичных пневмоний. Вакцинация против этого микроорганизма показана всем больным бронхиальной астмой. Проводится она с использованием вакцины «Пневмо 23». У детей — однократно в двухлетнем возрасте, среди групп риска возможно повторное введение через 3-5 лет.
2) Гемофильная инфекция
Данный возбудитель преимущественно поражает дыхательные пути. Он является второй наиболее частой причиной (после пневмококка) возникновения типичных пневмоний. Профилактика гемофильной инфекции проводится вакциной «Акт-Хиб».
3) Грипп
Вакцинацию против этого вируса рекомендуется проводить ежегодно в пик заболеваемости гриппом (осенне-зимний период). Следует знать, что наличие аллергии на белок куриного яйца является противопоказанием к использованию большинства вакцин от гриппа (а также паротитной и коревой импортного производства).
Доказано, что проведение вакцинопрофилактики пневмококковой и гемофильной инфекций, а также гриппа способно уменьшить частоту ОРЗ и их тяжесть, снизить риск обострений бронхиальной астмы. В настоящее время вакцинопрофилактика пневмококковой и гемофильной инфекций входит в Национальный календарь прививок.
В некоторых случаях на время проведения профилактической вакцинации врач дополнительно назначает антигистаминные и бронхорасширяющие средства, увеличивает дозу ингаляционных глюкокортикостероидов (если они принимаются).
Меры профилактики ОРЗ при бронхиальной астме
Для предупреждения возникновения ОРЗ больным бронхиальной астмой необходимо придерживаться следующих рекомендаций:
— избегать контакта с больными инфекционными заболеваниями;
— стараться не посещать места скопления людей в сезон ОРЗ (особенно поликлиники и стационары);
— использовать лекарственные средства для профилактики инфекционных заболеваний (предварительно согласовав их применение с врачом);
— провести санацию очагов хронической инфекции;
— исключить контакт с известными аллергенами;
— вести здоровый образ жизни, включающий занятия спортом, соблюдение гипоаллергенной диеты, отказ от вредных привычек.
Не следует забывать своевременно посещать аллерголога-иммунолога. При необходимости, врач назначит дополнительные лекарственные средства для лечения и предупреждения приступов бронхиальной астмы на время сезона ОРЗ. Также специалист может посоветовать методы профилактики респираторных заболеваний, обладающие минимальным количеством побочных эффектов.
Лекарства для астматиков
Методика лечения бронхиальной астмы — это совокупность базисного и симптоматического методов, применяются препараты, контролирующие механизм самого заболевания, а также виды лекарств, облегчающих приступы удушья. К сожалению, полностью вылечить бронхиальную астму, избавиться от заболевания навсегда невозможно, но грамотно подобранная медикаментозная терапия позволит контролировать лекарствами течение болезни и свести к минимуму различные риски, связанные с астмой.
| Базисные лекарства | Симптоматические препараты |
|
|
Базисные препараты, их вид и дозировку, форму приёма, схему лечения определяет только лечащий врач, а средства неотложной помощи — те, что всегда должны быть под рукой при бронхиальной астме — не возбраняется менять по индивидуальной переносимости состава. Наиболее распространённая форма лекарств для быстрого снятия приступа бронхиальной астмы — ингаляторы с бронхорасширяющими препаратами короткого действия.
Содержание
Препараты для лечения бронхиальной астмы — базисные
Гормоны при бронхиальной астме
Кромоны — при лёгкой степени бронхиальной астмы
Другие средства для лечения астмы
Препараты для снятия приступов бронхиальной астмы
Бронхолитики и комбинированные препараты при астме
Ксантины для расслабления гладкой мускулатуры бронхов при астме
Препараты для лечения бронхиальной астмы — базисные
Для лечения хронического воспалительного заболевания дыхательной системы с рецидивами требуется не только приём назначенных врачом лекарств, но также и соблюдение определенной диеты, исключение вредных привычек, по возможности избавление от стрессов, нервного напряжения. Несмотря на то, что лечение подразумевает только облегчение тяжести заболевания, не стоит игнорировать рекомендации врача относительно сопроводительных мер безопасности. При своевременном и ответственном лечении астмы можно добиться существенного улучшения состояния, снижения потребности в препаратах, повышения качества жизни.
Гормоны при бронхиальной астме
Глюкокортикостероиды для лечения этого заболевания выбираются по их активности: высокой, умеренной или низкой. Такие препараты удобнее и эффективнее применять ингаляционно, дополнительно глюкокортикоиды производят выраженный противовоспалительный эффект. Дозировка при курсах лечения астмы требует постоянного пересмотра, средние и низкие дозы гормональных препаратов в большинстве ситуаций предпочтительнее.
Астматикам, независимо от степени тяжести заболевания, чаще назначаются кортикостероиды на основе Будесонида, Беклометазона или Флутиказона — эти виды лекарств наиболее щадяще воздействуют на другие системы организма, но в то же время эффективны при терапии бронхиальной астмы. Действуют комплексно, что делает лечение более бережным, поскольку нет необходимости пользоваться разными препаратами узкого спектра.
Действующее вещество Будесонид — восстанавливает естественную реакцию организма на бронхорасширяющие препараты, оказывает противоаллергический и противовоспалительный эффект. Не назначается детям до 6 лет, при беременности только при объективной оценке пользы для матери против риска для ребенка.
Названия средств на основе Будесонида: Пульмикорт (суспензия для ингаляций), Пульмикорт Турбухалер (порошок), Будесонид-Натив (раствор), Будесонид ИзиХейлер (порошок), Бенакорт (раствор), Буденит Стери-Неб (суспензия для ингаляций), Пульмибуд (суспензия), Новопульмон Е-Новолайзер (микрогранулы), БудиЭйр (раствор).
Комбинированными препаратами Будесонида и Сальбутамола пользуются и при длительном лечении заболевания, и для купирования приступов бронхиальной астмы: Форадил Комби, Формисонид-Натив, Симбикорт Турбухалер, ДуоРесп Спиромакс, Симбикорт Рапихалер, Биастен (порошок).
Действующее вещество Беклометазон — при лечении уменьшается секреция слизи, расслабляется гладкая мускулатура бронхов, препаратами можно снять отечность, выраженность аллергических приступов при бронхиальной астме, снизить дозы приёма пероральных кортикостероидов. Детям только после 6 лет, не назначается в I триместре беременности, далее — по показаниям.
Виды препаратов на основе Беклометазона: Беклоджет 250 (раствор), Бекломет ИзиХейлер (порошок), Кленил УДВ (суспензия).
Комбинированные виды лекарств с Бекламетазоном назначаются, в том числе, при зависимости от кортикостероидов и при тяжёлых течениях бронхиальной астмы, многонаправленное действие препаратов удобно использовать для купирования острых приступов: Беклофорт Евохалер, СабаКомб, Фостер Некст Хейлер.
Действующее вещество Флутиказон (препарат Фликсотид) — кортикостероиды с высокой активностью, не вызывают гормональных сбоев, не влияют на функциональность других систем организма (ЖКТ, нервная деятельность, сердечнососудистая сеть). У препаратов противоаллергическое, противовоспалительное действие, применяется и для купирования острых приступов бронхиальной астмы, и для длительного лечения заболевания. Детям разрешен с 5 лет, при беременности и лактации назначается только при крайней необходимости.
Большее распространение при бронхиальной астме имеют комбинированные средства с Флутиказоном: Салтиказон Натив (порошок), Серофло (капсулы), Серофло Мультихалер (порошок), Серетид (порошок), Респисальф (капсулы с порошком), ЭрФлюСал (порошок), Пефсал (аэрозоль).
Кромоны — при лёгкой степени бронхиальной астмы
Также известные, как стабилизаторы мембран тучных клеток — одних из тех, что провоцируют воспалительный процесс — действуют во многом, как и гормональные препараты, не являясь при этом гормонами. Смысл замены кортикостероидов на кромоны есть только в том случае, если бронхиальная астма протекает в лёгкой или (реже) среднетяжёлой форме. В прочих ситуациях следует выбрать другие виды препаратов от астмы, с более высокой эффективностью.
Препаратами-кромонами пользуются для облегчения ночной симптоматики при астме, также при высокой потребности в бронхорасширяющих лекарствах. Терапия кромонами уменьшает частоту их приёма, улучшая качество дыхания. Совместимы с большинством гормональных и других препаратов для лечения заболевания, оказывают противоаллергическое действие. Назначаются детям старше 12 лет, при беременности разрешены на II и III триместрах (под контролем врача), при лактации кромоны отменяются.
На основе Недокромила натрия — аэрозоли для ингаляций Тайлед и Тайлед Минт;
На основе Кромоглициевой кислоты — в аэрозолях Интал, Талеум, Кромоген, Кропоз, Кромоген Лёгкое дыхание, Кромгликат натрия;
Порошок для ингаляций — Кромолин;
Растворы — КромоГексал;
Назальные спреи (только при астме в лёгкой форме!) — Кромоглин, КромоГексал, Стадаглицин.
Другие средства для лечения астмы
Бета2-адреномиметики и блокаторы лейкотриенов, в отличие от ингаляционных лекарств от астмы, выпускаются в разных формах, а назначаются строго по объективной необходимости. В числе прочих методов при лечении разных форм бронхиальной астмы (аллергическая, профессиональная, смешанная, атопическая и т.д.) применяются и таблетки глюкокортикостероидов — Преднизолон, Полькортолон, Метипред.
• Бета2-адреномиметики
Наибольшей известностью пользуются препараты на основе Салметерола и огромная группа средств Сальбутамола: нередко эти действующие вещества можно найти в комбинации с глюкокортикостероидами.
Сальбутамол и его производные (более 40 торговых наименований, полный список и наличие уточняйте в аптеке), обеспечивают максимальную скорость действия при лечении заболевания и приступа, даже в минимальной дозировке лекарства обеспечивают устойчивый, продолжительный эффект до 4-5 часов. В виде растворов для ингаляций разрешены детям с полуторагодовалого возраста, при беременности и лактации этими препаратами пользоваться не рекомендуются.
Средства Салметрола помогают удерживать эффект расширения бронхов до 12 часов, также угнетающе действуют на лейкотриены, предупреждая воспалительные процессы, снижает реакцию на аллергены. К препаратам Салметрола чаще обращаются для лечения аллергической формы бронхиальной астмы. Детям такие средства назначают после 4 лет, для беременных и кормящих — только под строгим контролем врача, угрозе жизни при отсутствии более безопасных вариантов терапии.
Кроме того, выбор селективных бета2-адреномиметиков может быть сделан из средств на основе других действующих веществ:
- Фенотерол — препараты расслабляют гладкую мускулатуру бронхов, но при этом увеличивается частота сердечных сокращений. Средства, содержащие Фенотерол, не разрешены в период лактации и на I триместре беременности. Детям назначаются с 6-летнего возраста.
- Формотерол — по действию схож с лечением Салметеролом, но у препаратов Формотерола больше ограничений к применению, если есть заболевания сердечнососудистой системы. Назначение детям возможно с 5 лет, при отсутствии противопоказаний, беременным и кормящим женщинам препараты не разрешены.
• Препараты лейкотриеновых блокаторов
Позволяют быстро и максимально безопасно снять воспалительный процесс в бронхах, облегчить состояние гиперреактивности, усиливают секрецию слизи. Выпускаются в форме пероральных и жевательных таблеток. Чаще для лечения бронхиальной астмы обращаются к препаратам на основе двух действующих веществ:
- Монтелукаст — торговые наименования Экталуст, Монтелар, Монлер, Сингуляр, Синглон;
- Зафирлукаст — в аптеке можно найти, как Аколат.
Препараты для снятия приступов бронхиальной астмы
Бронхолитики и комбинированные средства при астме — уже упомянутые лекарства на основе Беклометазона и других ингаляционных препаратов: Аэронатив, Беклазон Эко, Беклазон Легкое дыхание, Беклоспир, Кленил джет, Плибекот, Бекотид, Сальмекорт, Тевакомб, Серетид Мультидиск, Тевакомб Мультихалер, Серофло Инхалер.
Ксантины для расслабления гладкой мускулатуры бронхов при астме — одни из «старожилов» среди средств от бронхиальной астмы. К этой группе обращаются, в том числе, когда другие базовые виды препаратов оказываются неэффективными. Расслабляют гладкую мускулатуру крупных и средних бронхов, оказывают противовоспалительное действие, усиливают мукоциркуляцию, уменьшают отечность слизистой оболочки бронхов.
Примеры действующих веществ группы ксантинов: Аминофиллин, Доксофиллин, Теофиллин. Не показаны для применения при беременности и лактации, не назначаются детям до 18 лет.
- Renouard, «Histoire de la medicine» (П., 1948).
- Wise, «Review of the History of Medicine» (Л., 1967).
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- https://ilive.com.ua/health/astma-i-prostuda_112822i16108.html.
- https://www.zdorovieinfo.ru/is_organy_dyhaniya/stati/dyhanie/astma-i-gripp/.
- https://www.piluli.kharkov.ua/liter/article/orz-chp-dlya-bronhialnoy-astmy/.
- https://www.aptekazhivika.ru/about/news/2020/lekarstva-dlya-astmatikov.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).