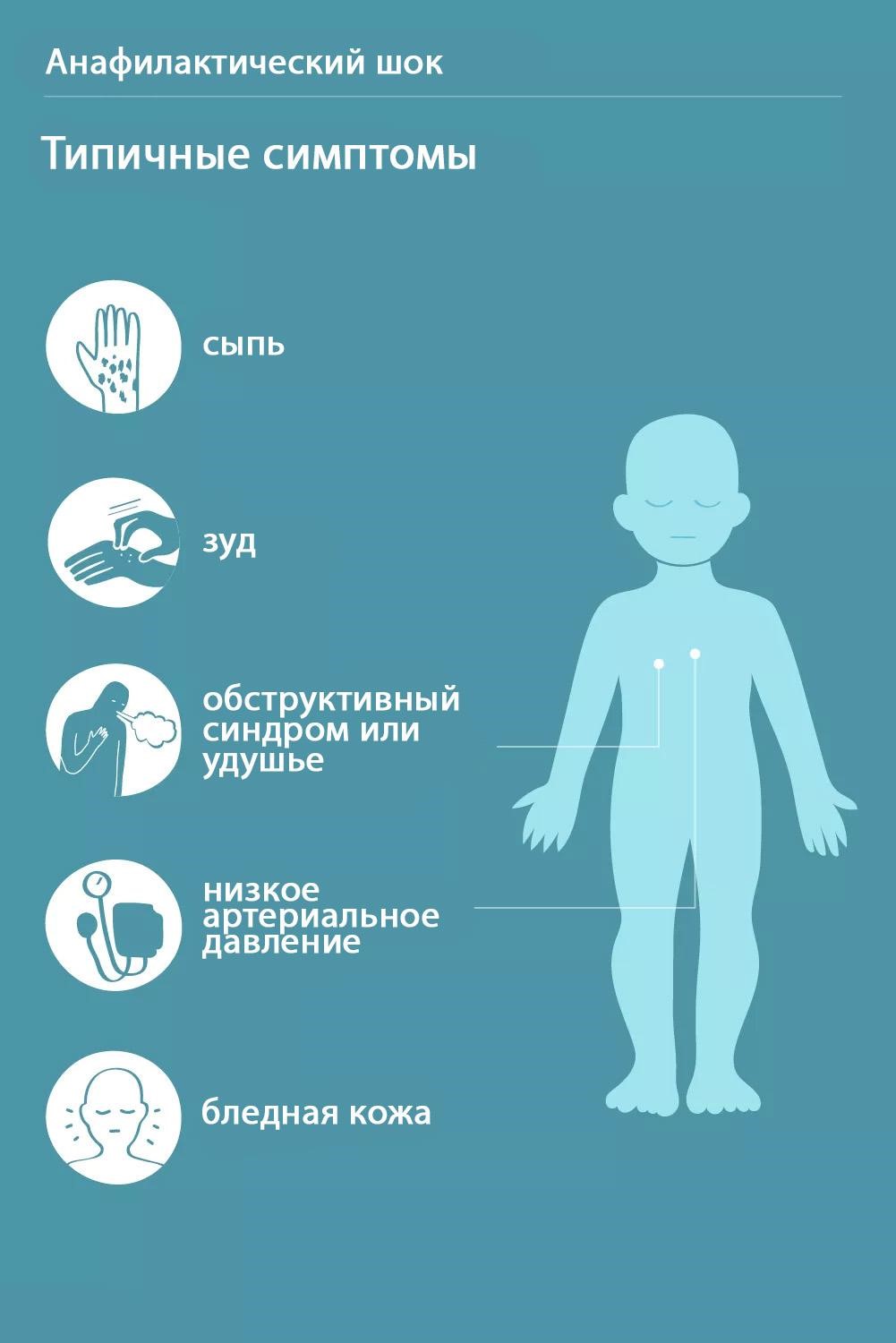
Горячую линию по профилактике гриппа и острых респираторных инфекций провели в противоэпидемическом отделении Минского городского центра гигиены и эпидемиологии. Некоторые белорусы, обратившиеся с вопросами к специалистам, ставили под сомнение необходимость прививки от гриппа.
Как специалисты определяют состав вакцины
Пациентов интересовало, каким образом врачи узнают о вирусах, которые будут атаковать людей предстоящей зимой. По словам врача-эпидемиолога Людмилы Волосарь, в мире существует несколько сотен лабораторий, которые следят за вирусами гриппа. Анализируя эту информацию, специалисты Всемирной организации здравоохранения ежегодно составляют рекомендации по вариантам вирусов гриппа, которые нужно включить в состав вакцины. Обычно включаются 2 варианта вируса А и 1 вариант вируса В.
В последние годы появились новые вакцины, содержащие 4 актуальных варианта вируса гриппа. В будущем они появятся и в Беларуси, рассказала специалист.
Статистика 20 последних лет говорит о том, что варианты вируса гриппа, рекомендованные ВОЗ, совпадали более чем в 90% случаев. В отдельные годы отмечались расхождения по одному из 3-х вариантов, входящих в состав вакцины.
В текущем сезоне штаммовый состав вакцин против гриппа обновился на две трети по сравнению с прошлым годом.
Можно ли заболеть, несмотря на прививку
В Беларуси в этом году используются вакцины представителей «Ваксигрип» (Франция), «Гриппол Плюс» (Россия) и «Инфлювак» (Нидерланды). Все они одинаковы по штаммовому составу вирусов, отмечают в санэпидемслужбе. При этом 100%-ную защиту от заболевания не дает ни один препарат.
«Надежность и качество формируемой защиты от гриппа после вакцинации зависит от многих факторов, в том числе возраста и состояния здоровья пациента, индивидуальных особенностей и так далее, — комментирует врач-эпидемиолог. — Но в среднем 75−90 из 100 привитых человек не заболеют гриппом. Если все же привитый человек заболеет гриппом (10−25 человек из 100 привитых), то заболевание у него будет протекать в легкой форме и без осложнений».
Наряду с вирусом гриппа похожие клинические проявления вызывают более 200 других респираторных вирусов. Некоторые люди могут просто перепутать грипп с другими заболеваниями, рассказывает Людмила Волосарь. Эти данные подтверждаются лабораторными исследованиями.
На какой период формируется защита
Ситуации, когда «в прошлом году сделал прививку от гриппа, но все равно заболел», могут объясняться также не вовремя сформировавшейся защитой. Пациент встречается с вирусом в тот период, когда защита еще не успевает сформироваться, и разочаровывается в вакцинации. Считается, что для полноценной защиты после прививки должно пройти 2−3 недели.
Специалисты исключают варианты, когда пациенты заболевают от самой прививки. «Учитывая, что для иммунизации используются инактивированные вакцины против гриппа, содержащие только отдельные частички вируса, риск заболевания при вакцинации и заражения окружающих отсутствует».
Защитные антитела, сформированные после прививки, разрушаются в течение 6−12 месяцев после вакцинации. Поэтому в новом сезоне нужно прививаться снова. Кроме того, почти ежегодно обновляются варианты вирусов гриппа, которые входят в состав вакцин.
Рискуют ли во время прививки люди со слабым здоровьем
Во время горячей линии популярным также был вопрос о противопоказаниях к вакцинации. Специалисты напомнили, что не рекомендуется прививаться в период острого заболевания.
Белорусам, страдающим хроническими заболеваниями, такими как ишемическая болезнь сердца, бронхиальная астма, увеличенная щитовидка, прививка не противопоказана. «Как показывает многолетний опыт работы, лица с хроническими заболеваниями хорошо переносят вакцинацию и у них развивается достаточная защита от заболевания».
Врачи напоминают: люди, у которых есть проблемы со здоровьем, в большей мере нуждаются в защите от инфекций. Зачастую заболевание гриппом приводит к обострению болезни, провоцирует развитие инсульта, инфаркта.
Используемые в Беларуси вакцины против гриппа безопасны для детей от 6 месяцев и беременных женщин (в основном во 2-м и 3-м триместрах). Сформировавшаяся у беременной женщины защита от гриппа передается новорожденному ребенку, таким образом, женщина обеспечивает защиту ребенка в первые месяцы жизни.
Как организм в норме реагирует на прививку
Введение любых вакцин, в том числе вакцин для профилактики гриппа, может вызывать определенные реакции в организме, подчеркивают медики. Повышение температуры тела или покраснения в месте введения вакцины — закономерный ответ на вакцину, свидетельствующий о начале формирования защиты.
«Из 100 человек, привитых против гриппа, у 2−8 человек могут быть местные реакции в виде покраснения, уплотнения или болезненности в месте введения вакцины и у 1−7 человек — общие реакции в виде кратковременного повышения температуры тела (до 37,5 °С), общего недомогания. Все эти симптомы кратковременны, не влияют на трудоспособность и исчезают спонтанно, как правило, через 1−2 дня», — рассказала Людмила Волосарь.
По данным на середину октября, прививку против гриппа уже сделали более 900 тысяч белорусов. В первую очередь иммунизацию прошли медработники, учителя, школьники. Всего планируется защитить от гриппа более 3,7 миллиона человек (40,9% населения).
«Чем я заболел?»: ОРВИ после вакцинации от COVID-19 с точки зрения доказательной медицины
После того, как вакцины против коронавирусной инфекции «пошли в массы», один за одним стали появляться сообщения на тему: «Я вакцинировался — и заболел ОРВИ, которое оказалось COVID-19». Учитывая довольно высокую степень недоверия населения к вакцинам, немедленно поползли слухи о том, что вакцинация как раз и приводит к заболеванию.
Врачи и ученые сейчас наперебой объясняют, почему это не может быть, однако ведь случаи заболевания COVID-19 после вакцинации действительно были. MedMe выясняет, можно ли заболеть после введения вакцины и чем это грозит?
Можно ли заболеть COVID-19 после прививки?
Прежде всего разберем самый животрепещущий вопрос: можно ли заразиться коронавирусом в результате вакцинации?
В нашей стране в основном проводится вакцинация препаратом НИЦ эпидемиологии и микробиологии имени Н.Ф. Гамалеи — вакциной «Спутник V». Это векторная аденовирусная вакцина, которая представляет собой конструкцию из вектора (переносчика) и встроенного в него участка ДНК, кодирующего spike-белок коронавируса.
Вектор в данном случае — это один из многочисленных аденовирусов человека. Из вектора полностью удалены гены, отвечающие за его репликацию (размножение) и вредные для человека свойства (поэтому это нереплицирующийся вектор). Вся эта конструкция способна только на то, что дотащить ген S-белка до клетки, там на его основе образуется матричная РНК, которая запускает процесс производства S-белка. На появление чужеродного белка иммунная система реагирует образованием антител, что и является целью вакцинации.
Сам аденовирус, который не способен размножаться, в короткие сроки погибает. Вакцина никак не меняет геном человека. И уж конечно и речи не идет о том, чтобы в организме синтезировались вирусные частицы SARS-CoV-2.
Таким образом, вследствие прививки заболеть COVID-19 невозможно.
Можно ли заразиться коронавирусом вследствие прививки «ЭпиВакКороной» (ФБУН ГНЦ ВБ «Вектор»)? Тоже нельзя. Потому что в состав этой вакцины входит только белок коронавируса, самого вируса в ней нет — никакого и ни в каком виде.
Но после прививки тем не менее — вполне реально. Выясним, кто попадает на вакцинацию.
Допуск к вакцинации от COVID-19
Для начала определимся: можно ли прийти на прививку уже заразившимся? Каковы, собственно, условия допуска к вакцинации?
- Наличие паспорта и полиса ОМС.
- Принадлежность к одной из указанных властями категорий, которая подтверждается справкой с места работы или учебы: учащиеся вузов и колледжей, если им уже исполнилось 18 лет; пожилые люди из возрастной категории 60+; люди с хроническими заболеваниями, вынужденные соблюдать режим самоизоляции; а также сотрудники различных сфер и организаций.
- Предварительная запись (если речь идет о 1-й дозе вакцины) и назначенная дата вакцинации (если речь идет о 2-й дозе).
- Человек должен быть здоров, температура его тела не должна превышать 37 °С. То есть, при наличии любой острой инфекции — кишечной, респираторной — вакцинация должна быть отложена. Противопоказанием является и обострение уже имеющихся хронических заболеваний. Во всех этих случаях человек может идти прививаться только через 2-4 недели после выздоровления или от момента наступления ремиссии.
Сдавать анализ на антитела или на COVID-19 предварительно не требуется. Но можно это сделать ради собственного интереса.
Важный момент: если человек уже переболел COVID-19, он все равно имеет право вакцинироваться. Документы Минздрава РФ, согласно которым предложено ограничить вакцинацию для уже переболевших людей, носят лишь рекомендательный характер. Поэтому отказать в прививке людям, перенесшим COVID-19, медики не имеют права.
Возникает вопрос: если человек успел подхватить инфекцию до момента введения вакцины — собственно коронавирус или любую другую ОРВИ, но болезнь находится в инкубационном периоде или на такой ранней стадии, что симптомов еще нет — можно ли это как-то определить? Увы, нельзя.
ОРВИ после вакцинации
Таким образом, если человек пришел на вакцинационный пункт, будучи свежезараженным ОРВИ или даже SARS-CoV-2, он имеет все шансы разболеться уже после прививки, через несколько дней.
Другой вариант, судя по всему, довольно распространенный — заражение ОРВИ или коронавирусом после прививки, в период формирования иммунного ответа. С этим вариантом столкнулись ученые, проводившие клинические исследования III фаза «Спутника V».
В течение первых трех недель с момента введения первой дозы в группе привитых испытуемых заболели COVID-19 63 человека (из почти 15 тысяч вакцинированных), а в группе плацебо таких оказалось почти в 2 раза меньше — 34 человек (из почти 5 тысяч участников). Более того, темпы заражения и в экспериментальной, и в контрольной группах не отличались до 16-18 дня с момента введения первой дозы. Только по истечении этого срока прирост заболевших в группе привитых реальной вакциной людей резко сократился.
Ученые подчеркивают, что причинами этого удивительного феномена могут быть:
- Психологический фактор
То есть вакцинированные люди, несмотря на предупреждения врачей, ощущают себя свободными от гнетущего страха перед инфекцией, от которого они страдали все последние месяцы, и снижают осторожность: отказываются от индивидуальных средств защиты, начинают активно посещать общественные места и т. д. И все это — не дожидаясь формирования иммунитета к инфекции. Риски при этом возрастают, и какая-то небольшая часть населения заражается коронавирусом в первые 2-3 недели после вакцинации.
- Иммунный фактор
То есть, после введения вакцины иммунная защита организма на некоторое время слабеет — часть сил направляются на распознавание чужеродного белка, формирование антител и уничтожение его. В эти 2-3 недели уязвимость человека и перед коронавирусом, и перед другими разнообразными ОРВИ возрастает. В сочетании с первым фактором риски заболеть повышаются весьма существенно.
Таким образом, сразу после вакцинации — особенно после введения первой дозы — на протяжении первых 2-3 недель соблюдать повышенную осторожность: блюсти социальную дистанцию, не снимать маску в общественных помещениях, придерживаться правил гигиены.
Контакты после введения вакцины
По той же причине — повышенная уязвимость после вакцинации в первые 2-3 недели — не следует немедленно отправляться по гостям или к пожилым родственникам, если они еще не привиты или не получили иммунитет к коронавирусной инфекции естественным путем.
Впрочем, не стоит торопиться видеться с непривитыми людьми из групп повышенного риска COVID-19 и после завершения курса вакцинации. Известно, что вакцина существенно уменьшает риски распространения инфекции, однако она не убирает их полностью. То, что вакцинированный человек не заболеет, еще не означает, что он не может передать инфекцию другим.
Особенно это важно при наличии контактов с людьми, о которых известно, что они сейчас болеют COVID-19.
По мнению экспертов CDC, вакцинированный человек, контактировавший с больным COVID-19, может считаться безопасным для окружающих при соблюдении следующих условий:
- Прошло не менее 2 недель с момента получения второй дозы вакцины.
- Прошло менее 3 месяцев с момента получения второй дозы вакцины, и нет никаких симптомов COVID-19 после контакта с больным коронавирусной инфекцией.
При сочетании указанных фактором можно с высокой долей вероятности считать себя безопасным для окружающих.
В противном случае после контакта с зараженным человеком лучше на ближайшие 10 дней сократить взаимодействие с людьми из группы повышенного риска заболевания COVID-19.
Использованы фотоматериалы Shutterstock
Грипп пришел. Что не так с прививками от гриппа
Лечись — не хочу
Все чаще, однако, можно услышать голоса авторитетных врачей, утверждающих то, что народный фольклор давно оформил в пословицу: «Если не лечить грипп, он длится 7 дней, а если лечить — проходит всего за неделю». Увы, в большинстве случаев это так, и многочисленные медицинские исследования и мета-анализы развенчивают практически все средства борьбы с гриппом как неэффективные.
И даже действенность знаменитого препарата «Тамифлю» — под большим вопросом, а иммуномодуляторы типа «Кагоцела», которые претендуют на противовирусный эффект, авторитетные врачи окрестили «фуфломицинами», потому что они не проходили стандартную процедуру многоцентровых клинических испытаний.
Что же остается больному гриппом? В основном, постельный режим, покой, много жидкости внутрь. Если высокая температура не доставляет серьезного физического дискомфорта — терпеть, так как это естественный способ борьбы организма с вирусом, если же переносить ее трудно — сбивать парацетамолом или ибупрофеном.
При появлении аппетита — поесть куриного бульона. Считать его эффективность против вируса гриппа абсолютно доказанной нельзя, однако обнадеживающие данные в пробирке были получены. В любом случае, вреда не будет точно, а теплая жирная жидкость способна исполнить роль эмульгатора для горла и снизить его раздражение.
И, конечно, важно помнить о том, что при появлении одышки и боли в груди — это может служить симптомами начинающейся пневмонии — необходимо обратиться за врачебной помощью.
Вот еще несколько симптомов, при которых следует бить тревогу:
— неукротимая рвота,
— спутанность сознания,
— обморок,
— резкое возвращение лихорадки и кашля после существенного улучшения.
А как обстоят дела с превенцией гриппа? Быть может, медицинская наука, не преуспев в поиске лекарства, нашла действенные средства для его предотвращения?
«Сделайте прививку!» Что с этим не так?
На первый взгляд, все просто. Почти на любом медицинском сайте вы найдете 2 основных совета. Совет номер 1: сделайте прививку. Совет номер 2: мойте руки. Всячески подчеркивается при этом, что вакцинация — это первостепенная и самая эффективная мера в предотвращении гриппа.
И это удивительно, потому что медицинские эксперты в данном случае дают совет, противоречащий их собственной логике.
Когда врачи, работающие в русле официальной медицины, критикуют, например, гомеопатию, они ссылаются на результаты научных исследований, которые не находят достаточно убедительных доказательств действенности этого метода. Особенно уважают медики Кокрановскую группу независимых экспертов, чьи мета-анализы славятся точностью и беспристрастностью.
Между тем, год за годом Кокрановские мета-анализы говорят о чрезвычайно низкой эффективности вакцины от гриппа во всех группах населения. Последний обзор, опубликованный весной 2014 года и включающий данные 116 исследований, дает невысокую оценку результатам иммунизации, называя их «очень скромными». Действительно, по оценкам экспертов, для того чтобы избежать одного случая гриппа, нужно привить 71 человека!
Впрочем, если брать данные с сайта Центра контроля за заболеваемостью США (CDC), который активно агитирует прививаться в преддверии каждого сезона гриппа, то мы и у них, вопреки их собственной рекомендации, увидим цифры, не вселяющие оптимизма.
Эффективность вакцинации составляла в США от 10% в сезоне 2004-2005 до 60% в 2010-2011. В сезоне 2015-2016 она достигла лишь 47%.
Что это означает в реальных долях заболевших среди вакцинированных и невакцинированных? Рассмотрим самую высокую эффективность — 60%.
Мета-анализ свидетельствует: в сезон гриппа из 100 невакцинированных взрослых заболевают 2,7, то есть 2-3 человека. Наш бытовой опыт говорит о том, что во время эпидемии доля заболевших выше, однако вспомним, что только 10% из них болеет сезонным гриппом, остальные страдают от острых респираторных заболеваний, вызванных иными вирусными и бактериальными инфекциями, от которых антигриппозная вакцина не поможет.
Таким образом, если вы не привиты, ваш шанс заболеть сезонным гриппом (а не любым ОРВИ) составляет 2,7%.
Из 100 вакцинированных взрослых заболевают гриппом 1,2 человека. Иными словами, если вы привиты, вероятность подхватить грипп для вас составит 1,2%. То же самое можно сказать и иначе: антигриппозная вакцина помогает избежать гриппа примерно 1-2 человекам из 100. Что же такое 60%? Приблизительно столько составляет разница в 1,5 человека от количества заболевших непривитых, то есть от 2,7.
И это результат в самый удачный сезон!
В общем, как ни считай, если вакцина вам помогла предотвратить грипп, это большая удача: вы везунчик среди еще, как минимум, 70 привитых, которые либо не заболели бы и без медицинского вмешательства, либо заболели несмотря на него.
Впрочем, в последнее время даже со стороны медицинского истэблишмента раздаются голоса сомневающихся. «Нужна ли массовая вакцинация от гриппа?» — так называется статья врача общей практики из Глазго Маргарет МакКартни в весьма авторитетном Британском медицинском журнале (BMJ). Доктор МакКартни справедливо указывает на тот факт, что массовая вакцинация не обоснована научными данными. Сама она не прививается от гриппа и не пропагандирует прививку среди своих пациентов.
А вот статья на популярном, но работающем в русле официальной медицины ресурсе Медскейп (Medscape). Она написана двумя педиатрами, преподавателями Школы медицины Рочестерского университета (штат Нью-Йорк) Эриком Бионди и Эндрю Элайном и называется «Вакцина от гриппа для всех: критический взгляд на доказательства».
Авторы подробно рассматривают и тщательно анализируют не только данные последних десятилетий, но и всю историю иммунизации от гриппа, начиная от самой первой вакцины, созданной в 1944 году американским вирусологом Джонасом Солком.
В статье цитируются выводы множества научных исследований, проводимых как независимыми учеными, так и государственными медицинскими агентствами США (CDC и FDA), которые из раза в раз сводятся к тому, что иммунизация от гриппа не демонстрирует ощутимых результатов ни в плане снижения заболеваемости, ни в экономическом плане.
Бионди и Элайн подчеркивают, что, будучи педиатрами, они нисколько не сомневаются в пользе вакцинации от большинства детских заболеваний, однако рекомендация прививаться от гриппа представляется им лишенной логических оснований в свете имеющихся научных данных.
«Да здравствует мыло душистое!»
А как обстоят дела с советом №2? Существуют ли научные доказательства того, что мытье рук эффективно в предупреждении гриппа?
Конечно, в этом случае научные доказательства не так значимы, как с прививками. Бытовая гигиена не является медицинским вмешательством, не имеет серьезных осложнений — хотя и здесь есть нюансы, которые стоит учесть — и не становится дополнительной экономической нагрузкой ни для государства, ни для граждан.
Тем не менее, есть ряд исследований, говорящих в пользу мытья рук. Испанское исследование 2012 года установило, что мытье рук от 5 до 10 раз в день, и в частности, после соприкосновения с загрязненными поверхностями, является значимым защитным фактором в превенции гриппа.
Аналогичные выводы делают эксперты Кокрановской группы в своем мета-анализе 2011 года.
А вот еще одно интересное исследование. В конце 1990-х — начале 2000-х в центре обучения новобранцев в Иллинойсе проводилась программа «Операция «Стоп, кашель»» (Operation Stop Cough). Кадетам было предписано мыть руки не менее 5 раз в день, и через 2 года оказалось, что в этой группе на 45% снизилось количество респираторных болезней по сравнению с годом, предшествовавшим началу программы.
Следует иметь в виду, что вопреки рекламе, обычное туалетное мыло не менее эффективно в борьбе с микроорганизмами, чем антибактериальное, которое к тому же может приводить к мутациям обычных патогенов в супербаги.
Не стоит злоупотреблять и антибактериальными гелями, хотя в период эпидемии гриппа, если вам недоступна проточная вода с обычным мылом, лучше воспользоваться гелем, чем есть и прикасаться к лицу немытыми руками. Подробнее о плюсах и минусах гигиенических средств читайте здесь.
Важно помнить, что профилактический эффект мытья рук во многом зависит от того, насколько тщательно вы это делаете. Давайте повторим простые правила:
- Используйте теплую проточную воду.
- Мыльте руки до образования обильной мыльной пены, покрывающей их до запястий, трите их от 15 до 20 секунд (чаще всего люди тратят на это порядка 6 секунд).
- Потрите как следует все поверхности рук: тыльную сторону, запястья, между пальцами, вокруг ногтей и под ними.
- Тщательно смойте мыло под проточной водой.
- При выходе из общественной уборной пользуйтесь бумажным полотенцем, чтобы открыть дверь для защиты от микроорганизмов на дверной ручке.
Но должно же быть что-то еще!
Конечно. И это что-то — ваша собственная иммунная система, которая тем здоровее, чем больше вы о ней заботитесь. Для большинства читателей не станет новостью информация о том, что нужно правильно питаться, спать не менее 7-8 часов в сутки, проводить больше времени на свежем воздухе, заниматься физкультурой, не злоупотреблять курением и алкоголем.
Но есть и более интересная информация, хотя тоже не вполне новая.
Многочисленные исследования подтверждают важную роль витамина D в стимуляции клеточного иммунитета, который является решающим фактором в борьбе организма с вирусом гриппа.
Есть все основания для того, чтобы в педиатрической практике вернуться к приему рыбьего жира в холодное время года, да и взрослым невредно подстраховаться приемом витамина D3 (например, в виде Аквадетрима).
Имейте в виду, что в форме D2 витамин плохо усваивается, поэтому принимать следует именно D3.
Рекомендации экспертов по оптимальной дневной дозе колеблются от 400 до нескольких тысяч МЕ (МЕ — сокращенное обозначение «международной единицы» (International Unit — IU), применяемой в фармакологии для измерения биологической активности веществ).
Желательно проверить свой уровень витамина для принятия решений о дозировке. В норме он составляет в крови 50-70 нг/мл, если показатель ниже, необходимо восполнить недостающее. Осторожность следует соблюдать тем, кто страдает кальцинозом и хроническим гранулематозом. При отсутствии этих заболеваний пациенты, принимавшие по 10 тысяч МЕ витамина D3 в день в течение 5 месяцев, не демонстрировали негативных побочных эффектов.
Если в теплое время года вы много времени проводите на солнце и у вас нет проблем с обменом веществ, то скорее всего, уровень витамина D у вас в норме и дополнительный прием этого препарата вам не показан.
Ешьте фрукты и овощи, гуляйте, делайте зарядку, высыпайтесь.
И, конечно же, мойте руки!
Источники:
Загадочный сезонный фактор: существует ли универсальное средство от гриппа
What use is mass flu vaccination?
Flu Vaccine for All: A Critical Look at the Evidence
Prevent Flu: Soap Away Germs
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- https://news.tut.by/society/470999.html.
- https://MedAboutMe.ru/articles/chem_ya_zabolel_orvi_posle_vaktsinatsii_ot_covid_19_s_tochki_zreniya_dokazatelnoy_meditsiny/.
- https://www.miloserdie.ru/article/gripp-prishel-chto-ne-tak-s-privivkami-ot-grippa/.
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- Renouard, «Histoire de la medicine» (П., 1948).
- Haeser, «Handbuch der Gesch. d. Medicin».