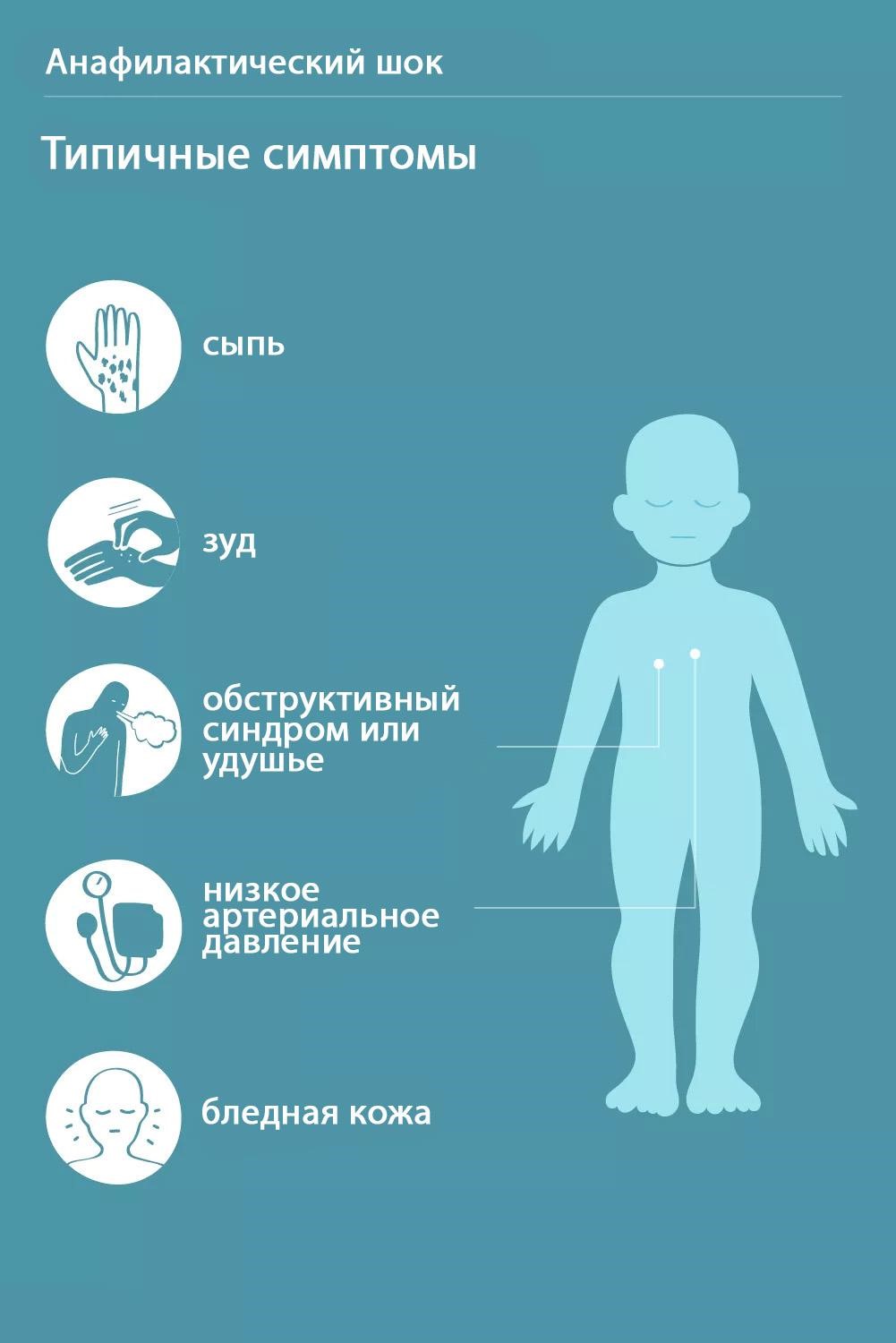
Какова причина заболевания гриппом?
Возбудитель гриппа — вирус трех типов А, В, С.
Основные типы вирусов гриппа, чаще всего встречающиеся, приводящие к заболеванию — А и В. Наиболее опасен в плане тяжести течения заболевания и развития осложнений, а также летальных исходов — грипп типа А (штамм А (h2N1), А(H3N2)).
Заболевание вирусом гриппа типа С отличается легким или бессимптомным течением.
Сколько времени должно пройти с момента заражения до появления первых симптомов гриппа?
Инкубационный период гриппа колеблется от нескольких часов до 4 дней, в среднем 2-3 суток.
Как долго больной гриппом считается заразным?
Заразным человек становится за 1 день до начала клинических проявлений заболевания. Больной максимально заразен первые 3 дня заболевания. В течение 7 дней способность выделять вирус постепенно снижается.
Насколько серьезно заболевание гриппом?
Повышенное внимание к профилактике и своевременному лечению гриппа обусловлено высокой вероятностью развития опасных для здоровья и жизни осложнений, среди которых наиболее часто встречаются тяжелые бактериальные пневмонии, приводящие к летальному исходу.
Внелёгочные осложнения гриппа: бактериальные риниты, синуситы, отиты, трахеиты, вирусный энцефалит, менингит, неврит, радикулоневрит, поражение печени, миокардит, токсико-аллергический шок.
Чаще всего летальные исходы при гриппе наблюдаются среди детей младше 2 лет и пожилых людей старше 65 лет.
Есть ли надежное средство защиты против гриппа?
Надежное и эффективное средство профилактики гриппа — ежегодная вакцинация. Вакцинация позволяет защитить организм человека от гриппа при условии своевременного ее проведения — за 2 недели до начала подъема заболеваемости.
Какая альтернатива вакцинации против гриппа в случае невозможности ее проведения по медицинским показаниям?
В случае невозможности проведения вакцинации необходимо соблюдать меры профилактики гриппа:
после каждой поездки в общественном транспорте, по приходу домой, необходимо тщательно вымыть руки. Если возможности вымыть руки нет — рекомендуется иметь при себе антибактериальные влажные салфетки или антибактериальный гель.
не следует прикасаться грязными руками к лицу, слизистым оболочкам рта, носа.
избегайте мест скопления людей.
если вы почувствовали недомогание, первые признаки заболевания уже появились — в общественных местах используйте маску для того, чтобы исключить распространение инфекции среди людей. Благодаря маске здоровый человек может защититься от заражения, посещая общественные места в разгар эпидемии.
если вы все-таки заболели, воздержитесь от посещения работы, мест учебы, оставьте дома заболевшего ребенка. Это не только снизит возможность распространения инфекции, но и уменьшит вероятность развития осложнений, в том числе опасных для жизни.
Что делать, если был контакт с заболевшим гриппом?
Если вы входите в группу повышенного риска по гриппу — обратитесь к лечащему врачу с целью назначения профилактических препаратов.
В данном случае необходимо следить за состоянием своего здоровья. При появлении симптомов недомогания — обратиться к врачу и соблюдать его назначения.
Можно ли заболеть гриппом дважды за сезон?
Да, можно, в случае, если человек не был привит против гриппа, и оба случая инфекции вызваны разными штаммами вируса.
Можно ли проводить вакцинацию препаратом, приобретенным в прошлом году?
Вакцинироваться против гриппа необходимо препаратом, выпущенным в текущем году, подготовленным специально к этому эпидсезону с учетом прогноза эпидемиологов. В состав вакцины входят те штаммы вируса, которые ожидаются в данном сезоне.
Кому в первую очередь необходимо пройти вакцинацию против гриппа?
детям с 6 месяцев;
учащимся 1 — 11 классов; обучающимся в профессиональных образовательных организациях;
взрослым, работающим по отдельным профессиям и должностям (работники медицинских и образовательных организаций, транспорта, коммунальной сферы);
беременным женщинам;
взрослым старше 60 лет;
лицам, подлежащим призыву на военную службу;
лицам с хроническими заболеваниями легких, органов сердечно — сосудистой системы, с метаболическими нарушениями и ожирением.
Где чаще всего можно заразиться гриппом?
Потенциально опасными являются места массового скопления людей. Это, прежде всего, общественный транспорт, торговые центры, театры и кинотеатры. Так же опасны небольшие, плохо проветриваемые помещения, если есть необходимость длительно находиться в них. Чаще всего это рабочие кабинеты, учебные классы.
Мой коллега не вышел на работу, заболел гриппом, хотя, накануне не производил впечатления больного человека. Есть ли для меня опасность заболеть тоже?
Да, вероятность очень высока, особенно, если вы не прививались от гриппа. Дело в том, что человек начинает распространять вирус еще за 1-2 дня до появления признаков заболевания (в инкубационном периоде). Если Вы тесно общались с ним в это время — Вы в группе риска.
Сколько чеснока надо есть для гарантированной защиты от гриппа?
Вынуждены вас огорчить. Чеснок не способен ни предотвратить заражение, ни облегчить течение гриппа. Действительно, эфирное масло чеснока содержит аллицин — вещество, обладающее мягкой антибактериальной активностью, но оно бессильно против вирусов. Так, что в активном употреблении свежего чеснока в пищу, или вдыхании его паров нет никакого смысла.
Утверждают, что постоянное ношение защитной маски исключает вероятность заражения гриппом, если менять ее каждые 2 часа. Могу ли я менять ее реже?
Действительно, такое мнение очень распространено. Но, защитный потенциал маски весьма преувеличен. Даже при использовании маски по всем правилам, с регулярной заменой на новую каждый час-два вероятность заразиться гриппом будет очень высока при близком контакте с заболевшим человеком. Маска защищает только крупных капель слюны, слизи рассеивающихся вокруг чихающего или кашляющего человека, но, вирусы распространяются и просто с током воздуха, беспрепятственно проникая через полотно маски. Вот кому точно следует надевать маску, так это болеющему человеку, при общении со здоровыми людьми, причем надевать ее на краткое время, требующееся для беседы, (15-20) минут, после чего использованную маску утилизировать.
Как часто надо мазать нос оксолиновой мазью, для профилактики гриппа?
Применение оксолиновой мази не защитит вас от заражения гриппом или ОРВИ. Несмотря на то, что препарат известен уже более 40 лет и активно используется уже несколькими поколениями, следует знать, что противовирусной активностью он не обладает, данный препарат способен только несколько смягчить слизистую оболочку наружных дыхательных путей.
Я заболела, мне поставили диагноз ОРЗ, но я чувствую себя значительно хуже, чем обычно при банальной простуде. Можно ли узнать — не грипп ли это и как?
Диагноз «грипп» можно подтвердить только на основании лабораторного исследования (проведения серологического диагностического теста). В типичных случаях определить грипп или ОРЗ у пациента для врача не представляет затруднений, и диагноз ставится на основании оценки совокупности клинических проявлений заболевания и текущих эпидемиологических данных. Лабораторная диагностика показана только в случаях, когда диагноз вызывает сомнения, при осложненном или нетипичном течении болезни или же в целях эпидемиологического надзора.
В прошлом году я прививалась от гриппа, но все равно болела, и не один раз за зиму. Почему так произошло? Прививка не подействовала?
Важно понимать — прививаясь, Вы не исключаете вероятность простудного заболевания (вирусов, вызывающих ОРЗ существует более 250 разновидностей!). Вакцина эффективна в отношении только вируса гриппа. Прививка стимулирует выработку антител против определенного вида вируса гриппа, и даже если случится так, что Вы все же заболеете — болезнь будет протекать в легкой форме, а вероятность осложнений будет невелика.
Есть ли смысл при гриппе начинать принимать антибиотики, что бы предотвратить возможные бактериальные осложнения?
Так делать ни в коем случае нельзя! Осложнения, вызванные присоединением бактериальной инфекции после гриппа, даже при его тяжелом течении, развивается далеко не всегда. Необходимость начала антибактериальной терапии определяет только врач! Антибиотики, применяемые без показаний, «про запас», подавляя рост полезной микрофлоры в кишечник, способствуют снижению защитных сил организма, тем самым увеличивая вероятность развития осложнений бактериальной природы.
По материалам сайта https://cgon.rospotrebnadzor.ru/
Двойное заражение: больные одновременно гриппом и COVID-19 особенно опасны
Двойное инфицирование — когда человек одновременно заражается и гриппом, и COVID-19 — особенно опасно как для самих больных, особенно если у них есть хронические патологии, так и для окружающих. Об этом предупреждают российские ученые. Если человек заразился гриппом раньше, тест-системы могут не выявить SARS-CoV-2. А значит, инфицированный продолжит распространять опасный штамм. Подобные случаи уже зафиксированы. Ученые из КНР опубликовали научную статью, в которой детально описали состояние пациента, зараженного обоими патогенами. В ходе исследования три теста на наличие коронавируса показали отрицательный результат. Поэтому инфекционисты советуют проверять заболевших на обе инфекции, чтобы как можно раньше начать терапию.
Встреча вирусов
В Китайско-японском госпитале дружбы в Пекине обнаружили 69-летнего мужчину с высокой температурой и сухим кашлем. Ранее пациент посещал Ухань. Три теста на наличие SARS-CoV-2 показали отрицательный результат. При этом высокоточный метод ПЦР-диагностики выявил у него грипп типа А. Однако медиков смутили явные признаки вирусной пневмонии, которые были видны на рентгеновских снимках. Оказалось, что мужчина болен двумя инфекциями сразу.
Китайские ученые сделали вывод, что COVID-19 может быть диагностирован не во всех случаях из-за ложноотрицательных результатов проб, взятых из верхних дыхательных путей. Российские специалисты считают, что двойное инфицирование — не редкость. Доцент кафедры биофизики МФТИ, заместитель директора по научной работе ИФХЭ РАН Олег Батищев рассказал «Известиям», что найденные у пациента из Китая патогены принадлежат к разным семействам, которые вполне могут сосуществовать.
Фото: TASS/Zuma
— Грипп в основном поражает верхние дыхательные пути, а COVID-19 — нижние. Это совершенно разные типы вирусов с непохожей эволюцией и биологией, — сообщил специалист. — В случае ослабления иммунной системы вероятность того, что инфицирование вторым попавшим в организм патогеном будет идти по более тяжелому сценарию, повышается.
Процент смертности в случае заражения коронавирусом выше, однако сезонный грипп поражает намного больше людей и также уносит немало жизней. В случае гриппа летальный исход вызывает не сам вирус, а присоединившиеся инфекции, которые активно развиваются из-за того, что организм ослаблен. COVID-19 провоцирует быстро развивающуюся пневмонию и обострение хронических болезней. При одновременном заражении эти патологические процессы могут наложиться друг на друга.
Особый случай
Ранее ученые из Медицинского центра Стэнфордского университета подтвердили, что люди, заболевшие ОРВИ, могут заразиться и коронавирусом. Специалисты проанализировали данные о 562 пациентах с подозрением на COVID-19. Выяснилось, что каждый пятый заболевший коронавирусом также страдал и от других респираторных инфекций. Кроме того, каждый десятый пациент, госпитализированный с обычной простудой, оказался болен также COVID-19. То же самое касается и широко распространенного в популяции гриппа, уверены российские ученые.
— Сочетанные вирусные инфекции известны с 50-х годов прошлого века, — сообщил в разговоре с «Известиями» заведующий лабораторией биотехнологии и вирусологии Новосибирского государственного университета, член-корреспондент РАН Сергей Нетесов. — Для респираторных заболеваний это обычное явление: их больше, чем моноинфекций.
Фото: TASS/Zuma/dpa/picture-alliance/Ole Spata
По словам ученого, следует иметь в виду, что благодаря вакцинации в общем числе ОРВИ грипп сейчас занимает около 9%. А основными причинами простуды являются вирусы парагриппа, риновирусы, некоторые энтеровирусы, обычные коронавирусы, бокавирусы, метапневмовирусы, респираторно-синцитиальные вирусы, аденовирусы и др.
Однако если сезонная эпидемия гриппа накладывается на пандемию COVID-19, то очевидно, что некоторое количество людей будут инфицированы сразу двумя вирусами, сообщил «Известиям» руководитель лаборатории геномной инженерии МФТИ (вуз — участник проекта повышения конкурентоспособности «5-100») Павел Волчков.
— Для пациента это отрицательная новость. Созаражение ухудшит прогноз на выздоровление, особенно если у него присутствуют и другие хронические болезни, — считает ученый.
Ошибка тестов
Как пояснил Павел Волчков, еще одна опасность двойного заражения заключена в том, что оно может привести к ошибкам при тестировании.
— Подобный пациент будет позитивен и для гриппа, и для коронавируса, если развитие обеих инфекций находится примерно на одной стадии, — отметил ученый. — Если же грипп вошел в активную фазу и присутствуют все его симптомы, а COVID-19 человек только приобрел, то есть концентрация коронавируса в физиологических жидкостях еще низкая, — то во время тестов его не найдут.
В таком случае медики могут поставить диагноз «грипп». А пациент продолжит быть носителем коронавируса и будет активно заражать окружающих. Поэтому в условиях текущей пандемии важно делать людям с опасными симптомами (высокой температурой и сухим кашлем) как можно больше тестов на различные инфекции.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
Как сообщил «Известиям» заведующий инфекционным отделением университетской клиники H-Clinic РУДН Данила Коннов, необходима обязательная диагностика и коронавируса, и гриппа.
— Это нужно для максимально раннего старта терапии, — подчеркнул специалист. — Против вируса гриппа есть несколько препаратов, показавших некоторую эффективность при назначении в первые 48 часов болезни.
Ученые сообщают, что на текущий момент ситуация с гриппом умеренно спокойная. По данным НИИ гриппа им. А.А. Смородинцева, за прошедшую неделю заболеваемость гриппом и ОРВИ в городах России была ниже недельных эпидемических порогов по населению в целом на 5,4%. Количество же зараженных коронавирусом в России по состоянию на 1 апреля увеличилось до 2777 человек.
«Болела коронавирусом три раза»: россияне в красках расписали повторные заражения
В начале пандемии предполагали, что переболеть коронавирусом можно лишь раз. Но уже через несколько месяцев начали появляться новости о повторных заражениях. А через год уже никого не удивляют пациенты, переболевшие COVID-19 трижды. «МК» собрал истории тех, кто был инфицирован несколько раз и узнал у экспертов, чего ждать дальше.
Поначалу ученые считали возможность повторного инфицирования близкой к фантастической. Ведь повторных пациентов с пандемическими коронавирусами, которые фиксировались в мире в 2003 и 2014 годах, не было. Переболевшие в начале нынешней пандемии облегченно вздыхали: ну все, отстрелялся.
А потом стали появляться научные данные о том, что антитела не вечны, да и защищают они не всегда.
Как рассказала «МК» микробиолог, ассистент кафедры науки педагогического факультета Manchester Metropolitan University Виктория Доронина, поскольку вирус новый, вначале про него было мало что известно: «Возможность повторного заражения рассматривали, но решили, что она маловероятна, поскольку вирус мутирует относительно медленно по сравнению с вирусом гриппа. У вируса гриппа ежегодные повторные заражения — результат возникновения новых штаммов, к которым, в отличие от прошлогодних, иммунитета пока нет.
Затем дело с коронавирусом осложнилось тем, что у многих людей тесты выявляли РНК вируса через месяцы после окончания острой инфекции. Встал вопрос: не повторные ли это заражения? Но выяснили, что если РНК вируса можно найти, то вирусных частиц, способных к размножению, у таких людей нет.
Стало понятно, что ПЦР реагирует на обломки вируса, которые с движением ресничек, выстилающих лёгкие, движутся к выходу через глотку и нос. Поэтому на новости о случаях повторного заражения учёные некоторое время реагировали скептически. Пока не появились железно задокументированные: положительный ПЦР тест (а их обычно делают несколько повторов наверняка), потом выздоровление, а через несколько месяцев — повторный положительный тест.
Причём протекание заболевания варьировалось. У некоторых повторно заражённых в первый раз болезнь протекала тяжело, а во второй раз бессимптомно, и поймали их случайно, у других наоборот».
Первым подтверждённым случаем повторного заболевания стала история 33-летнего гонконгца.
«В марте 2020 он заболел, вероятно, заразившись от приехавшего лондонского коллеги. У гонконгца был положительный ПЦР тест, симптомы слабые, но в Гонконге госпитализируют всех поголовно с положительной ПЦР, — рассказывает Виктория Доронина. — В госпитале он пробыл три недели, хотя симптомы уже прошли, несколько тестов на COVID-19 были отрицательные.
Через 4,5 месяца ПЦР снова оказался положительным, когда он был тестирован по возвращении из Испании. На этот раз у него не было вообще симптомов, но у него было много вирусных частиц, т.е. он был заразен. Что интересно, когда прочитали последовательность РНК штаммов, которыми он был заражён, она была разная. Она отличалась на 24 «буквы» РНК и в 9 белках.
Вторым случаем был случай в США, опять молодого мужчины, где первое заражение случилось в апреле. Второе заражение было в конце мая, болезнь протекала более тяжело».
«Второй раз — тяжело»
И все же у нас до сих пор факты повторных инфицирований признают неохотно.
«Я сама переболела дважды, что подтверждено и анализами ПЦР, и тестами на антитела. У меня таких знакомых целая куча, но никто не хочет этого признавать! Как же так? Столько последствий постковида и после второго раза все ещё хуже. Как же нам всем доказать то, что реально больных намного больше и надо им помогать?» — говорит Алена из Новосибирска.
«Пять месяцев назад переболел этой дрянью, думал — все самое страшное позади, — рассказывает Марк. — Еще не до конца оклемался, и вот у меня снова положительный ПЦР. Выходил из дома только в магазин, банк и аптеку. Так что не забывайте о средствах защиты и будете внимательнее».
«Мы переболели в марте-апреле и в декабре всей семьей. Оба раза думали, что простуда. Первый раз температуры почти не было. Муж болел легко, сын посложнее. Я 1,5 месяца мучилась, постковид 3 месяца и потом еще «хвостики» тянулись. В декабре я болела значительно легче, через четыре дня полегчало вообще без таблеток. У мужа и сына были высокие температуры, они посложнее болели», — делится своей историей Серафима.
«Случаи повторных заболеваний, конечно, есть, однако их, к счастью, немного, — рассказал «МК» врач одного столичного «ковидария», пожелавший остаться анонимным. — Некоторые люди болеют второй раз тяжелее, другое — легче, никакой закономерности нет.
К тому же пока очень сложно отличить действительно случаи повторного инфицирования от длительной персистенции (присутствия в организме) вируса. Даже если антитела то пропадают, то появляются, это вообще ни о чем не говорит. Достоверно определить повторное заражение можно, только проведя анализ генетического секвенирования вируса — это исследование позволяет выявить конкретный штамм SARS-CoV-2. В России его делают, однако в исключительно редких случаях».
Кроме того, ученые до сих пор не могут определиться, если ли у нового коронавируса антитело-усиливающий эффект: им обладают некоторые вирусы. И если он присутствует, каждое новое заражение проходит тяжелее предыдущего, и в какой-то из последующих разов вирус убивает хозяина. Такой эффект есть, например, у вируса лихорадки Денге. С SARS-CoV-2 ясности нет, но немалый процент заболевших повторно отмечают более тяжелое течение инфекции.
«В апреле 2020 года я болел практически без симптомов, — рассказывает Максим. — Второй раз тяжело, с госпитализацией по причине двухсторонней пневмонии в январе этого года».
«Второй раз я заболел через полгода после первого, и гораздо тяжелее, — говорит Сергей. — С сильными мышечными болями, высокой температурой, одышкой и пропажей обоняния. Ну и бессонница до сих пор со мной».
«Первый раз, в августе, было поражено 1 лёгкое на 1%, — вспоминает Нина. — Еще была слабость и температура не высокая. Второй раз — температура вообще не сбивалась, как в бреду 2 недели, легкие поражены оба, 30 и 35%».
«Я болела 12 мая и 19 октября. Второй намного тяжелее, с большим поражением легких, и постковидных осложнений больше. Вылезли вены, появилась жуткая тахикардия и впервые «расцвела» неврологии во всей красе — боли, депрессия, апатия, ощущение смерти. Ну и когнитивные функции просели по полной. Постковид до сих пор», — отмечает Ульяна.
Впрочем, многие пациенты отмечают, что второй раз болели гораздо легче. Любопытно, что среди них высока доля тех, кто после второй болезни жалуются на длительный и тяжелый постковид.
«Все три заражения подтверждены»
Все больше среди переболевших тех, кто уверен в том, что заражался уже трижды. Ирина рассказывает свою историю: «В апреле переболела нормально, пекло в груди, температура, исчез глубокий сон. В июне — просто отбило обоняние. А в августе по полной отхватила: температура, проблемы с ЖКТ, извратились запахи и потом очень долго воняло тухлятиной.
На сердце получила осложнение, легкие еле работали. Без одышки не могла дойти до туалета. И еще появилась дикая усталость».
«Уверена, что мы всей семьей переболели три раза. У нас есть выписки из ковид- госпиталя с диагнозом COVID-19, но без подтвержденных анализов, поэтому врачи в поликлинике говорят, что мы не болели. А в больнице говорили, что им не нужны анализы: врачи видят его симптоматику и им этого достаточно.
Когда третий раз заболели, участковая врач сказала, что это грипп. Но мы уже до этого два раза болели и отлично знаем симптомы. Потом у меня развилась пневмония, цитокиновый шторм, муж уже был на тот момент госпитализирован. Мы уж точно симптоматику ни с чем не перепутаем», — рассказывает Ольга.
«Первый раз я заболела в мае прошлого года, это было самое жуткое состояние, две «скорые». Второй раз — в августе, лечилась дома. Уже было легче, но последствия длинные. А третий — в октябре, с высокой температурой, но все же легко, хотя последствия затяжные. Уже почти вышла из этого состояния, буду прививаться», — рассказывает Лана.
Как считает Мария, она тоже болела трижды: «У всех окружающих диагноз один — психосоматика. Но куда подевать диагноз пневмофиброз на рентгеновском снимке и кучу симптомов?»
Владлена также уверена в том, что ее семья успела переболеть трижды: «Третий раз — самый тяжелый. Вероятно, мы поймали мутировавший вирус. Заболели, хотя у нас были антитела. Спасибо докторам, которые уже научились вытаскивать больных с того света, в первый раз мы бы такое не пережили.
Жаль, сейчас все расслабились: дают больничный на 5-7 дней, не обращают внимание на симптоматику COVID-19, а эти люди вынуждены перемещаться, в ту же самую поликлинику, где в очереди с записью за 2 недели, сидят здоровые люди, в том числе и пожилые».
«У меня тоже сейчас идет третий раз, — пишет в соцсети еще одна Мария. — Хотелось бы понять, насколько тяжелее он с каждым разом. В апреле у меня было лёгкое течение, а в октябре намного сложнее. Боюсь этого раза».
Анна уверяет, что все три ее инфицирования лабораторно подтверждены: «Первое было в начале августа, второе — в конце октября, третье — в данный момент. Все три раза начинались одинаково: с полной потери обоняния и вкуса и высокой до 40 температуры, а также слабости и ломоты и боли во всем теле. После второго раза у меня появились нарушения зрения, памяти, внимания. В этот раз собралось все вместе и, кажется,что это не закончится никогда».
Коронавирус или мнительность
Некоторые из тех, кого COVID-19 накрывает волнами, подозревают, что вирус, поселившись в них раз, периодически просыпается. «Я переболела в конце февраля 2020 года, — рассказывает учитель Нина Николаевна. — Выйдя на работу с 1 сентября, на протяжении всего учебного года я и те, кто так же преподаёт и болел, регулярно раз в 2 месяца цепляем вирус. Думаю, это не рецидив, а скорее мутация вируса в организме. Симптомы одинаковые: кашель, боль в мышцах, высыпания, одышка, судороги, потеря вкуса, запаха».
Не исключено, что именно так и проявляется персистенция (способность патогенных видов микроорганизмов к длительному выживанию в организме хозяина) вируса: волнами, с клинической картиной нового заболевания.
«Повторные заболевания с ковидной симптоматикой могут быть и реактивацией (когда один и тот же вирус «просыпается), и реинфекцией (повторным заражением), — считает иммунолог Илья Бобров. — Нельзя исключать и вообще другого возбудителя респираторной инфекции, который дает похожую симптоматику.
На фоне ослабленности организма постковидом другая инфекция может протекать «непривычно» или тяжелее. Ориентироваться на симптомы сложно: проявления могут быть любые, иногда при повторном COVID-19 они совсем не похожи на предыдущий раз. Конечно, подтвердить повторную инфекцию можно только секвенированием генома вируса, но у врачей и больниц нет ресурсов этим заниматься. И, конечно, важно, есть ли в вашем окружении заболевшие — тогда шансы, что у вас повторное инфицирование, выше».
«После года прохождения вируса через населениe Земли SARS-CoV-2 мутировал, несмотря на относительную устойчивость генома, — отмечает Виктория Доронина. — Сейчас появились новые варианты исходного вируса, которые значительно отличаются от него. Что позволяет им избегать уже сформировавшегося иммунного ответа и заражать повторно переболевших.
Некоторые из новых вариантов, например, бразильский B.1.1.248, способны к массовому заражению людей, переболевших исходным штаммом. И наконец, многие болеющие COVID-19 не знают о существовании «лонгковида», когда симптомы заболевания продолжаются месяцами после официального выздоровления.
Люди приписывают симптомы «лонгковида» повторному заражению, которое происходит с частотой где-то 2 на 1000 (0.26%). Тогда как «лонгковид» встречается у 10% переболевших (10 из 100).
Его главные симптомы: крайняя усталость (утомляемость), одышка, боль или стеснение в груди, проблемы с памятью и концентрацией («мозговой туман»), проблемы со сном (бессонница), учащенное сердцебиение, головокружение, покалывание в теле, боль в суставах, депрессия и тревога, шум или боли в ушах, плохое самочувствие, диарея, боли в животе, потеря аппетита, высокая температура, кашель, головные боли, боль в горле, изменение обоняния или вкуса, высыпания.
Фото: АГН «Москва»
«Лонгковид» определяется как сохранение одного или более из этих симптомов через 12 недель после диагностики COVID-19. Вероятность появления долгосрочных симптомов не связана с тяжестью заболевания. Люди, у которых сначала были легкие симптомы, могут иметь долгосрочные проблемы».
По поводу клеточного иммунитета при COVID-19 (именно он запускает выработку новых антител при встрече организма со знакомым) вирусом тоже пока нет единого мнения. Обнадеживает теория о том, что, в отличие от антител, клетки иммунной системы могут реагировать даже на мутировавший вирус и подавлять его. «Хорошие новости в том, что клеточный иммунитет показан для коронавируса и сохраняется, минимум, в течение полгода. И, чем тяжелее болел человек, тем сильнее у него клеточный иммунитет. Но клеточный иммунитет — не панацея, иначе не было бы повторных заражений», — говорит Виктория Доронина.
Прививаться ли болевшим
Важный вопрос: каковы с точки зрения повторных заражений перспективы у вакцин и вакцинированных?
«Официально подтвержденные случаи повторных заражений иллюстрируют проверенное на других примерах, что у людей, переболевших в лёгкой форме, зачастую слабый иммунный ответ. То есть вакцинироваться нужно и переболевшим», — говорит Виктория Доронина.
Ученые отмечают, что вакцины вызывают более сильный иммунный ответ, чем заражение вирусом, поскольку концентрация вызывающего иммунный ответ антигена в них гораздо выше, чем при инфекции.
«И даже если отмечается, что вакцина вызывает более слабый ответ против какого-то штамма, надо понимать, что этого всё равно будет достаточно, чтобы ослабить заражение. А это может быть разница между неделей дома и месяцем в больнице, — считает Доронина.- Но дальше нужно смотреть по типу вакцины. РНК (Пфайзер, Модерна) и ДНК (АстраЗенека, Спутник V, Джонсон и Джонсон) вакцины вызывают образование антител к одному белку вируса. Если белок значительно изменится, он не будет узнаваться уже имеющимися антителами.
Для РНК-вакцин можно достаточно быстро создать модификации вакцины, приспособленные под новые варианты. У ДНК-вакцин иммунитет создаётся не только на белок коронавируса, но и на сам носитель — аденовирус.
Уже появились «традиционные» вакцины из убитых частиц вируса, который не может заражать клетки человека и размножаться в них. При их использовании иммунитет создаётся не на один белок, а на несколько, поэтому вирусу сложнее уклониться от иммунитета…
Быстрое распространение британского варианта, который вытеснил исходный штамм на территории Европы, показывает, что избежать распространения новых штаммов нельзя. Бразилия только кажется далёкой. Неизбежно попадание этого штамма сначала в Европу, потом он доберется и до России. Выбор — только между повторными заболеваниями с неизвестным исходом или их предотвращением с помощью вакцинации».
Читайте материал «Странности коронавируса в России: свежих могил полно, «третьей волны» нет»
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- https://72.rospotrebnadzor.ru/content/619/89167/.
- https://iz.ru/994289/mariia-nediuk/dvoinoe-zarazhenie-bolnye-odnovremenno-grippom-i-covid-19-osobenno-opasny.
- https://www.mk.ru/social/2021/05/02/bolela-koronavirusom-tri-raza-rossiyane-v-kraskakh-raspisali-povtornye-zarazheniya.html.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.