Сегодня грипп кажется знакомой и привычной болезнью. Вирусы циркулируют среди людей, вызывая сезонные вспышки разных видов гриппа — «птичьего», «русского», «сингапурского». Каждый год с наступлением холодов мир готовится прививаться от него, это стало показателем серьезного отношения к собственному здоровью. А вы знаете, что первая в мире живая вакцина от гриппа была придумана в СССР?
Полезная рассылка «Мела» два раза в неделю: во вторник и пятницу
История тысячелетней войны
Столетиями люди страдали от разных болезней. Распространенные и редкие, экзотические и местные — заболеваний было больше чем достаточно во все времена существования человечества. Люди не знали главного: что вызывает эпидемии. Например, ещё Гиппократ подробно описал свинку, в том числе отметил и ее заразность для маленьких детей. Вот только почему происходили заражения, было непонятно. И только с развитием биологии и медицины люди стали понимать, в чем причина вспышек заболеваний.
Когда Луи Пастер в XIX веке доказал, что заразные болезни вызывают микроскопические живые организмы — микробы (сегодня мы называем их бактериями), люди стали думать, что наконец нашли причину всех инфекций. Но оказалось, что это не так. Ни один из экспериментальных способов обнаружения бактерий не находил их присутствия в тканях, зараженных оспой, корью или свинкой. Научный мир даже не предполагал возможности существования возбудителя, полностью отличного по своей природе от микробов.
Луи Пастер / Фото: Wiki Commons
В 1886 году немецкий агроном Адольф Майер занялся изучением мозаичной болезни табака. Он заметил, что сок больных растений вызывает у здоровых такое же заболевание. Мейер несколько лет искал бактерию — причину болезни, и отступил: ее просто не было. В 1892 году физиолог Дмитрий Ивановский из Петербургского университета также занялся мозаичной болезнью, свирепствовавшей на плантации табака в Крыму.

Адольф Майер и Дмитрий Ивановский / Фото: Wiki Commons
Догадки Майера были верны: сок больных растений был заразен, но после кипячения переставал быть таковым. Ивановский верил, что причиной болезни должны быть бактерии, но под микроскопом ничего не находилось. Он пропускал сок зараженных растений через фильтры из мелкопористой глины, которая задерживает любые микроорганизмы, но сок оставался заразным.
Стало понятно, что в природе существуют мельчайшие возбудители болезней — они меньше, чем все известные нам микроорганизмы. Их назвали вирусами, от латинского слова «яд»
С 1892 года, когда Ивановским был описан небактериальный инфекционный возбудитель табачной мозаики, открытия посыпались одно за другим: в 1901-м обнаружили вирус желтой лихорадки; в 1902-м — оспы животных; 1903-м — бешенства; в 1909-м — полиомиелита; в 1916-м — кори; в 1917-м — вирус герпеса. К 1978 году было известно более 500 вирусных болезней.
На сегодня, как считает «Википедия», найдено более шести тысяч видов вирусов, хотя возможно, что их более ста миллионов. Вирусы обнаружены почти в каждой экосистеме на Земле, они — самая многочисленная биологическая форма. Хотя ученые до сих пор спорят, относятся ли они к живой природе, ведь вирусы не состоят из клеток. В центре каждого вируса находится нуклеиновая кислота, а белковые молекулы из 20 аминокислот образуют защитный чехол.
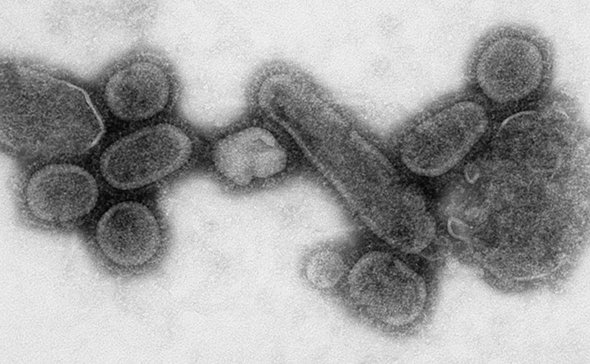
Просвечивающая электронная микроскопия воссозданного вируса «испанского» гриппа / Фото: Wiki Commons
Оказалось, что большинство инфекций вызывают вирусы, а не бактерии. Ими занялись научно-исследовательские институты всех стран мира. Было выяснено, что бактерии способны в течение длительного времени сохраняться в земле, в воде, на поверхности любых предметов. А вот вирусы вне живых клеток могут оставаться лишь непродолжительное время, они легче переносят холод, и хуже — тепло. На солнечном свету вирусы погибают быстро, при комнатной температуре проживают несколько часов, на морозе способны сохраняться годами.
Вне живого организма вирусы не размножаются. Болезнь, вызванная вирусами, — это всегда передача от одного человека к другому, от одного животного к другому.
На сцену выходит грипп, все хлопают, многие убегают
Вы, без сомнения, знакомы с самой распространенной вирусной инфекцией среди людей — это грипп. Его эпидемии не раз охватывали Землю целиком и были известны еще с XII века. С XVI века грипп периодически появлялся в Европе, и эпидемии повторялись каждые 10-20 лет. Раз в два-три года вспышки меньшего размера прокатывались по странам, не затрагивая континент целиком.
Во время большого перерыва, между 1848 и 1889 годом, гриппа, казалось, в Европе не было. Но в 1890 году случилась большая вспышка болезни, ее назвали «русским» гриппом. За ним последовала одна из страшнейших мировых эпидемий — испанка, «испанский» грипп. Тогда, в 1918-1919 годах, болезнь поразила весь земной шар: болел каждый второй. Во время эпидемии, по разным оценкам, умерли от 20 до 100 миллионов человек. У больных быстро развивалась тяжелая пневмония, не поддающаяся лечению. При этом молодые болели чаще, чем 50-60-летние. Тогда врачи ещё не знали, что старшее поколение попросту обладало иммунитетом, так как успело переболеть схожими штаммами вируса. Пандемия испанки убила от 3 до 5% всего человечества и, конечно, подстегнула исследования гриппа.
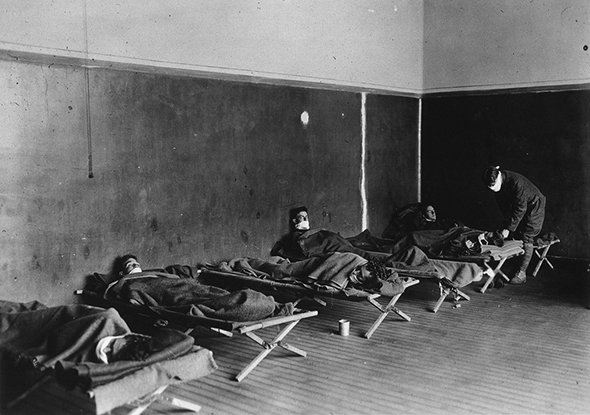
Полевой госпиталь армии США во время пандемии «испанского гриппа». Люксембург, 1918 год / Фото: Wiki Commons
В начале века причиной заболевания считали гемофильную палочку — бактерию, найденную в 1892 году немецким бактериологом Рихардом Пфайффером и ошибочно принятую за возбудитель гриппа. Только в 1933 году одновременно в Англии (Патрик Лейдлоу, Уилсон Смит и Кристофер Эндрюс) и в СССР (Анатолий Смородинцев) обнаружили вирус гриппа человека. В это время как раз пошла новая волна заболеваний гриппом, и материала для изучения было много: в мазках из горла больных не находили бактерий и микробов, а профильтрованная жидкость все равно оставалась заразной. Это был вирус.
В 1936 году в Национальном институте медицинских исследований в Англии началась разработка первых экспериментальных вакцин от гриппа, и уже в 1939 году начался их выпуск. В СССР вакцины появились даже раньше. В начале 1930-х отделом бактериологии в Ленинградском институте эпидемиологии и бактериологии имени Луи Пастера руководил Анатолий Смородинцев. В 1936-1938 годах он разработал первую одновалентную — на основе одного штамма (разновидности) гриппа — вакцину. Для вакцинации команда Смородинцева применяла жизнеспособные ослабленные вирусы, а не их фрагменты. И хотя живые вакцины, как считают сегодня, обладают многими побочными эффектами и осложнениями, не подходят для всех групп населения, они стали большим шагом вперед в борьбе с гриппом. Именно ими стали прививать жителей СССР. Живые вакцины (сделанные по методу Смородинцева) используются и по сей день.

Советский агитационный плакат. Художник Н. А. Игнатьев, 1959 год
Массовая вакцина в США появилась только в 1943-1945 годах, ею прививали во время Второй мировой войны солдат армии США. В 1946 году началась массовая вакцинация населения. Изготавливалась американская вакцина из мертвых вирусов (инактивированная вакцина).
Для профилактики гриппа используются вакцины трёх основных типов:
- Живые вакцины имитируют естественную инфекцию, но их эффективность варьируется: они вводятся через нос, иммунный ответ зависит от количества прижившегося вируса. Проблема в том, что можно заболеть всерьез, поэтому ими не рекомендуют прививать детей и пожилых людей. Зато живые вакцины дают длительный иммунитет — до трех лет.
- Инактивированные вакцины вводятся подкожно. Осложнений меньше, но они тоже есть, иммунитет действует около полугода.
- Субъединичные вакцины рекомендованы детям до 2 лет и пожилым людям, у них меньше побочных эффектов. Иммунитет — на полгода.
Кто этот скромный микробиолог?
Анатолий Смородинцев родился 19 апреля 1901 года в Башкирии — в Бирске, в семье земского доктора Александра Смородинцева. В 1923 году Анатолий окончил медицинский факультет Томского университета и начал работать в Бактериологическом институте. В 1924 году ушел на Гражданскую войну, попал на Туркестанский фронт.
В 1925 году Анатолий Смородинцев переехал в Ленинград, чтобы стать микробиологом в Институте экспериментальной медицины под руководством создателя ленинградской школы микробиологов Оскара Гартоха. Он работал в бактериологической лаборатории Института акушерства и гинекологии, в отделе бактериологии Ленинградского института эпидемиологии им. Л. Пастера.
В 30-е годы в Институте экспериментальной медицины занимались вирусным энцефалитом, корью, полиомиелитом. И, конечно, гриппом. Смородинцев первым занялся исследованием противовирусного (противогриппозного) иммунитета. Он изучал иммунный ответ вирусам гриппа и роль вируснейтрализующих антител в его формировании. Работа Анатолия Смородинцева, посвященная вакцинопрофилактике гриппа, была в 1937 году опубликована в самом авторитетном медицинском издании — британском журнале The Lancet. В 1939 году им были созданы первые образцы противогриппозных вакцин.

Анатолий Александрович Смородинцев, 1979 год / Фото: РИА Новости (С. Алексеев)
Анатолия Смородинцева называют создателем советской вирусологии. В конце 30-х годов в Сибири, в экспедициях, в которых от клещевого энцефалита гибли микробиологи, он смог создать и испытал на себе первую в мире вакцину против клещевого энцефалита. Она спасла жизни многих людей в Сибири. Смородинцев стал автором знаменитой живой вакцины от полиомиелита, которую из СССР экспортировали в 60 стран мира. В 1967 году он настоял на открытии Всесоюзного института гриппа в Ленинграде. Также он разработал вакцины против кори, эпидемического паротита, краснухи, описал геморрагический нефрозонефрит и двухволновый менингоэнцефалит.
Вирусы атакуют снова
Но появление вакцины от гриппа не стало победой над болезнью: тогда ученые еще не знали, что вирус быстро мутирует, уворачиваясь от атак иммунитета.
В 1940 году в США микробиолог Томас Фрэнсис выделил из материалов больного вирус с похожими на грипп проявлениями, но новый вирус не реагировал на антитела к вирусу гриппа человека, открытому британскими учеными в 1933 году. Это оказался новый штамм болезни. Стало понятно, что одновременно по Земле ходит несколько видов гриппа и вакцина от одного штамма не защищает от другого.
Томас Фрэнсис / Фото: Wellcome Collection
Открытые в 1933-м вирусы гриппа назвали группой А, а в 1940-м — группой В. В 1949 году вирус А исчез, а вместо него появился вирус гриппа с новыми свойствами, который назвали А1. Однако он распространялся среди людей всего восемь лет — и только ученые начали испытания вакцин, как его не стало.
Многие вирусологи связывали происхождение новых вариантов вируса гриппа с изменением его свойств в условиях жарких стран Юго-Восточной Азии, где высокая плотность населения, а санитарные условия оставляют желать лучшего. В 1957 году появился новый штамм — его назвали «азиатским», вирусом гриппа типа А2, или «сингапурским». Его эпидемия продолжалась 11 лет. Затем в 1968 году из Китая пришел новый вирус гриппа — «А2-Гонконг». Эта вспышка длилась десять лет.
В середине 60-х годов академик Анатолий Смородинцев и одновременно с ним Томас Фрэнсис, первооткрыватель штамма типа В, на основе изучения особенностей вируса гриппа предположили, что он изменяется в пределах конечного числа вариантов. Они высказали гипотезу, что вирусы, которые вызывают современные эпидемии, уже появлялись в прошлом столетии.
Вакцинация взрослого населения США от гриппа, 1976 год / Фото: Wiki Commons
Они были правы. В 1968 году, когда бушевал грипп «А2-Гонконг», оказалось, что у людей, родившихся до 1900 года, в крови уже есть антитела против него. А значит, эпидемия «русского» гриппа 1898-1900 годов была вызвана вирусом, похожим на «гонконгца». В 1977 году вернулся вирус гриппа А1, тот самый, что уже был зарегистрирован в 1949-1952 годах, и уже в следующем году удалось выпустить новую вакцину, чтобы не дать вирусу распространиться.
Так ученые поняли, что число возможных вариантов вируса гриппа не бесконечно, а значит, можно предсказывать появление разных штаммов и заранее готовить вакцины. Врасплох застали человечество только вспышки «птичьего» и «свиного» гриппа в первое десятилетие XXI века: эти мутации появились при рекомбинации вируса гриппа человека с вирусами птиц и свиней, и иммунитет людей оказался к ним не готов.
Вакцины от гриппа сегодня
Сегодня эксперты Всемирной организации здравоохранения каждый год рекомендуют комбинации белков для вакцин. Ими, по прогнозам, должны обладать те штаммы вируса гриппа, которые будут основными в следующем сезоне. За гриппом сегодня следит глобальная сеть из 112 научных институтов в 83 странах. Полной защиты любая прививка не дает, однако предотвращает около 40% случаев заболеваний и, главное, способна остановить пандемию.
Вакцинация детей в США, 2006 год / Фото: Wiki Commons
Ученые наблюдают, изучают и ведут учет всех существующих штаммов гриппа и их геномов. В 2012 году впервые появилась квадривалентная инактивированная вакцина — она дает иммунитет от сразу четырех опасных штаммов.
Основной проблемой остается необходимость производить новые вакцины ежегодно, ведь эволюция вируса гриппа на месте не стоит. Идеальным решением стала бы универсальная вакцина, которую не нужно было бы изобретать заново каждый год, но изменчивость вируса делает эту задачу невероятно трудной.
ВОЗ публикует рекомендации по составу вакцин против гриппа дважды в год: для Северного и для Южного полушарий. FluNet — это глобальный веб-инструмент для вирусологического надзора за гриппом, который работает с 1997 года. Данные FluNet используют для отслеживания движения вирусов по всему миру. Данные по странам публикуются еженедельно.
В России от гриппа массово начали прививать с 1996 года. Эта прививка включена в национальный календарь и проводится в государственных медицинских организациях. Вакцинации против гриппа подлежат дети с 6 месяцев, школьники, студенты, работники медицины, транспорта, торговли, коммунальной сферы, призывники, беременные женщины, люди старше 60 лет и страдающие хроническими заболеваниями. Будьте здоровы!
Столетняя война: история вакцин против гриппа
До сих пор никто не знает, где началась эпидемия, хотя предположительно это случилось в маленьком городке Этапль на французском берегу Ла-Манша. В конце 1917 года там был разбит огромный лагерь союзных войск (Антанты), через который в день проходило 100 тысяч солдат. Именно там врачи начали сообщать о случаях смертельного заболевания. Туда же привозили скот и лошадей, привозили птицу. Согласно гипотезе британского вирусолога Джона Оксфорда, смертоносная испанка родилась при смешении штаммов гриппа домашних животных с «человеческими», а огромная проходимость лагеря сыграла роль в распространении болезни.
По другим версиям, смертельный штамм мог появиться в Китае или даже США. Но как бы то ни было, грипп разлетелся по континентам за считанные месяцы, а врачи оставались бессильны. Хуже того, некоторые пациенты гибли от лечения, например от передозировки аспирином. Единственным хоть сколько-нибудь успешным средством оказалось переливание крови от выздоровевших, что дало медикам надежду на создание сыворотки или вакцины.
Больные хорьки и помощь из-за океана
Пандемия, унесшая жизни 3-5% населения планеты, подстегнула исследования, и уже в 1933 году впервые обнаружили виновника болезни. Открытие Патрика Лэйдло, Уилсона Смита и Кристофера Эндрюса пришлось на новый всплеск заболеваемости. Ученые не нашли в смывах из горла пациента никаких бактерий, однако эти смывы все еще содержали инфекционный агент, и ими можно было заразить лабораторных животных. Эксперименты на 64 хорьках помогли доказать, что ученые имеют дело с вирусом.
В 1934 году хорьков заменили мышами, а для размножения вируса стали использовать куриные эмбрионы. Чуть позже, в 1936-м, к работе подключился шеффилдский профессор Чарльз Стюарт-Харрис (в будущем — научный руководитель вышеупомянутого Джона Оксфорда), который объяснил различия между гриппом и простудой и помог коллегам в разработке первых экспериментальных вакцин. Он же стал автором классических учебников по вирусологии. Со временем британский Национальный институт медицинских исследований, где работали эти ученые, переключился на проблемы гриппа, но это подстегнуло прогресс и в других медицинских областях. Работая в этом институте с гриппом, будущие лауреаты Нобелевской премии Алик Айзекс и Жан Линдеман в 1957 году обнаружили интерфероны — белки, играющие важнейшую роль в иммунном ответе.
В СССР первые вакцины появились даже немного раньше. Руководил исследованиями Анатолий Смородинцев, в те годы работавший заведующим отделом бактериологии в Ленинградском институте эпидемиологии и бактериологии имени Луи Пастера. В 1936-1938 годах он разработал первую одновалентную (основанную на одном штамме) вакцину. Cоветские ученые взяли за основу «живые» ослабленные вирусы, а не их фрагменты. И хотя живые вакцины не обошлись без недостатков (частых побочных эффектов и осложнений), они стали большим шагом вперед.
Но выпустить вакцину от гриппа оказалось не так просто: тогда ученые еще не знали, что вирус быстро мутирует, ускользая от атак иммунитета. В 1940 году Томас Фрэнсис из Рокфеллеровского института в США нашел новый вирус, который вызывал очень похожие на грипп симптомы, но не реагировал на антитела, которые были специально разработаны для противостояния гриппу, выделенному британскими учеными в 1933 году. На поверку вирус оказался новым штаммом, пополнив недавно разработанную вирусологами классификацию, а Фрэнсис занялся полиомиелитом и через четырнадцать лет после этого открытия уже организовывал клинические испытания вакцины Солка. Грипп тоже перестал быть неуловимым: в 1945 году первая вакцина против него была одобрена для американской армии, а в 1946-м — и для гражданского населения.
Империя наносит ответный удар
Но до конца борьбы было еще далеко. В 1957 году Морис Хиллеман, известный американский вирусолог, поучаствовавший в разработке более 40 вакцин, и его коллеги-медики из Минобороны США обнаружили новый вирус гриппа, который вызвал пандемию, начавшуюся со вспышки в Гонконге. Вирус совсем не боялся антител против новых штаммов, зато люди, которые пережили пандемию гриппа 1889-1890 годов, проявляли к нему устойчивость, а в их крови нашли антитела, реагирующие на вирус. В кратчайшие сроки, работая по 14 часов в сутки, Хиллеман понял, какие белки помогают вирусу избегать внимания иммунитета, разработал вакцину, подходящую для нового штамма, и убедил производителей изготовить сорок миллионов доз.
За два года по всему миру от нового штамма погибло два миллиона человек, но в США смертей было всего 69 тысяч, тогда как без помощи Хиллемана, по некоторым оценкам, только число жертв в США достигло бы миллиона. В 1968 году Хиллеману доставили из Гонконга еще один новый штамм гриппа типа A2 (знаменитый «гонконгский грипп»). Чтобы изучить его и произвести девять миллионов доз вакцины, у исследователя ушло четыре месяца, и сотни тысяч жизней удалось спасти. Однако азиатов эпидемия десятилетней давности контролировать распространение вирусов не научила. Новая вспышка быстро распространилась по Вьетнаму и Сингапуру, затем перекинулась на Индию, Филиппины, Австралию и Европу, а в США прибыла вместе с возвращавшимися домой солдатами. В одном только Гонконге заболело полмиллиона человек (15% населения).
Тот же самый вирус возвращался в конце 1969, в 1970 и 1972 годах, но благодаря вакцинации, спасавшим от вторичных бактериальный инфекций антибиотикам и формированию иммунитета среди выживших в предыдущие пандемии настолько разрушительных последствий не вызывал. Однако угроза новых пандемий нависала над планетой еще не раз. В 1977-1978 годах опасный штамм обнаружился в России, но уже в следующем году новая вакцина содержала его белки, чтобы не дать вирусу распространиться. Врасплох застали человечество вспышки птичьего и свиного гриппа в первое десятилетие XXI века.
Эти штаммы появились при рекомбинации «человеческого» вируса гриппа с его родственниками, поражающими птиц и свиней, и иммунитет людей оказался к ним совершенно не готов. Новая пандемия поставила под угрозу жизни миллионов человек по всему миру.
Вакцины от гриппа сегодня
Однако люди научились на этом горьком опыте. В наши дни эксперты Всемирной организации здравоохранения каждый год подбирают новые комбинации белков для вакцин — те, которыми, по прогнозам, должны обладать самые распространенные в грядущем сезоне штаммы вируса гриппа. Для этого за заболеванием следит глобальная сеть из 112 научных институтов в 83 странах. Поскольку риск встретиться и с другими штаммами сохраняется, полной защиты прививка не дает, однако в зависимости от года предотвращает 20-60% (обычно около 40%) случаев заболеваний.
Основной проблемой остается необходимость производить новые вакцины ежегодно, ведь эволюция вируса гриппа на месте не стоит. Во время пандемий быстрое реагирование тоже зависит от производственных мощностей: даже если виновный в бедствии штамм быстро удастся выделить и определить, нужно время, чтобы изготовить достаточное для миллионов человек количество вакцины. Одним из вариантов решения могут стать адъюванты — вещества, которые умеют усиливать реакцию иммунитета на прививку, благодаря чему количество вирусных белков-антигенов в каждой дозе можно снизить. Такую технологию впервые использовали в 1964 году для вакцины против коклюша, дифтерии и столбняка. Поначалу эту роль играли соединения алюминия, но со временем адъюванты стали очень разнообразными.
Плюсы метода очевидны: благодаря адъювантам можно снизить количество прививок для одного пациента, получить более долгосрочный иммунный ответ на антиген, усилить реакцию клеточного иммунитета на вакцинацию, добиться более широкого перекрестного иммунитета, усилить иммунный ответ у людей, у которых он ослаблен, и быстрее и дешевле производить большое количество вакцины, что делает прививки доступнее, а реагирование на новые вспышки болезни — оперативнее.
Вакцины будущего
Ученые всего мира продолжают разрабатывать новые вакцины с адъювантами и исследовать механизмы их действия. В России и мире уже существует несколько адъювантных вакцин против гриппа. Самую низкую дозу антигена содержат вакцины Пандемрикс (3,75 µg), отечественный Гриппол плюс (5 µg), Флювал П (6 µg), Фосетрия (7 µg). Вакцины Гриппол применяются уже около двух десятилетий. Адъювант в их составе — азоксимера бромид — зарегистрирован и как самостоятельный препарат в России, а также в странах ЕАЭС и ЕС.
Священным Граалем для вирусологов, конечно, остается универсальная вакцина, которую не нужно было бы изобретать заново каждый год, но изменчивость инфекции делает эту задачу невероятно трудной. Здесь одним из многообещающих подходов может стать вакцина на основе нейтрализующих антител широкого спектра действия — белков иммунного ответа, которые бы связывались с белками на поверхности вируса, блокируя все их функции.
Другой вариант — сделать мишенью самые консервативные белки вируса, играющие ключевую роль в воспроизводстве вирусных частиц. Такие белки, например белок M, не изменились за десятилетия их изучения, что для вируса очень долгий срок. Учитывая, что иногда ВОЗ (как в этом сезоне) задерживает свои рекомендации по выбору лучших вариантов вакцин, срывая сроки производства и задерживая международные поставки, неудивительно, что так много ученых считает результат достойным затраченных на поиски усилий.
Понравился материал? Добавьте Indicator.Ru в «Мои источники» Яндекс.Новостей и читайте нас чаще.
Подписывайтесь на Indicator.Ru в соцсетях: Facebook, ВКонтакте, , Telegram, Одноклассники.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- https://mel.fm/istorii/2678953-smorodintsev_vaccine.
- https://indicator.ru/medicine/stoletnyaya-voina-istoriya-vakcin-protiv-grippa.htm.
- Guardia, «La Médecine à travers les âges».
- Киржанова Е. А., Хуторянский В. В., Балабушевич Н. Г., Харенко А. В., Демина Н. Б. Методы анализа мукоадгезии: от фундаментальных исследований к практическому применению в разработке лекарственных форм. Разработка и регистрация лекарственных средств. 2014; 3(8): 66–80. DOI: 10.33380/2305-2066-2019-8-4-27-31.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.