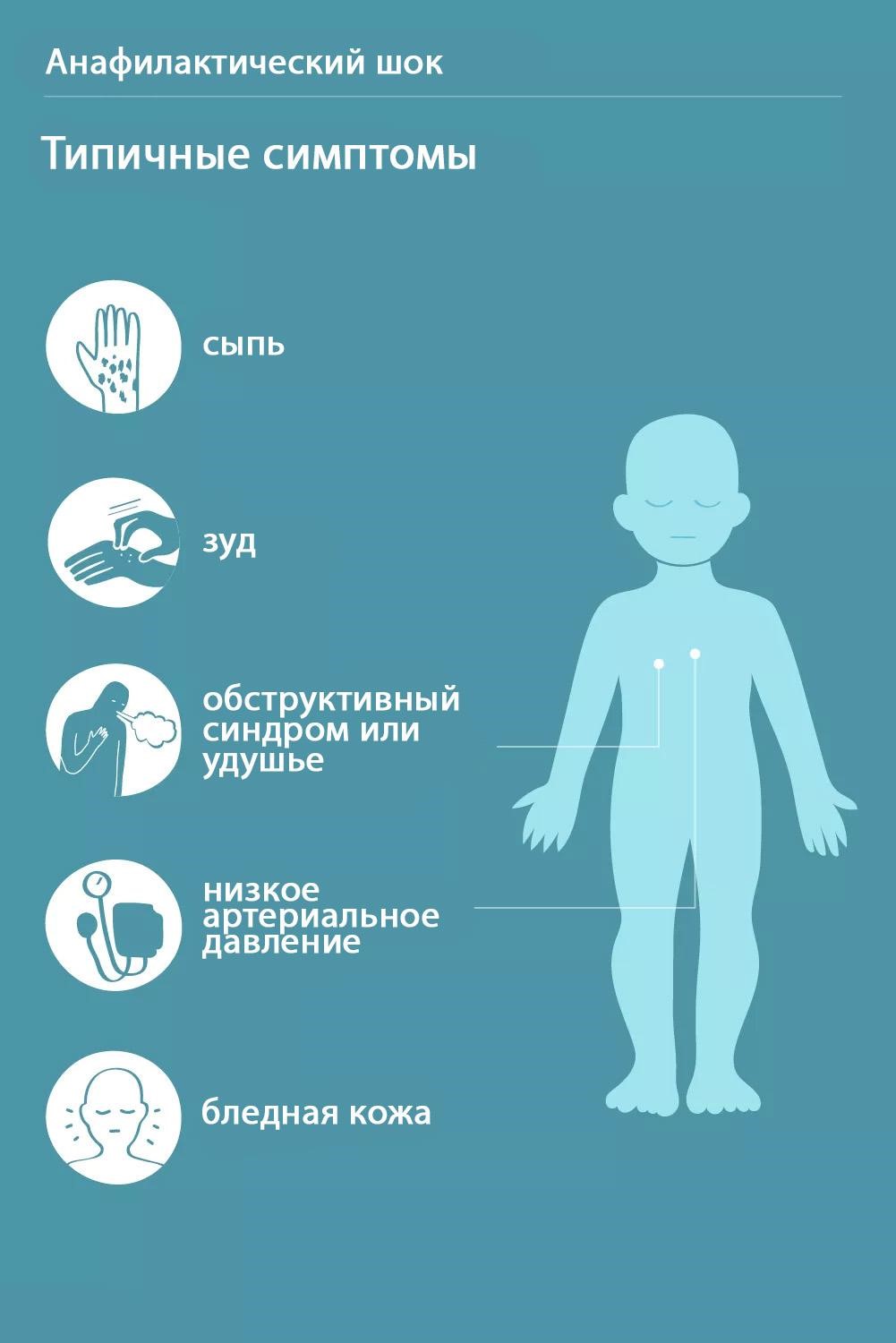
Одним из важнейших способов предотвращения распространения воздушно-капельных инфекций является повышение неспецифической резистентности организма. Прежде всего, это относится к группам лиц повышенного риска заболеваемости гриппом и ОРВИ.
Возбудителями острых респираторных заболеваний являются около 200 видов микроорганизмов, из них более 170 вирусов. К настоящему времени разработаны и применяются эффективные вакцины только против гриппа. Практически невозможно создание вакцин против такого огромного количества вирусов и радикальное решение проблемы предупреждения респираторных вирусных инфекций с помощью иммунизации. Неспецифическая резистентность организма к респираторным вирусам (устойчивость), в том числе к вирусам гриппа, вырабатывается под влиянием целого комплекса препаратов и средств. Врачи практического здравоохранения, прежде всего «первой линии защиты», должны знать основные свойства наиболее широко применяемых средств и методов неспецифической иммунопрофилактики.
Неспецифическую профилактику по видам применения разделяют на:
- Постконтактную (экстренную) внутриочаговую в очаге ОРВИ;
- Постконтактную (экстренную) внеочаговую профилактику в общественных местах после выявления больного гриппом и ОРВИ в коллективе, в регионе;
- Сезонную (плановую) — в течение всего эпидемического сезона или в период подъёма ОРВИ на территории;
- Поствакцинальную — профилактика в течение 2-4 недель после вакцинации против гриппа.
Постконтактная (внутриочаговая) профилактика. ОРВИ относится к экстренным противоэпидемическим мерам и проводится среди людей, находящихся в эпидемических очагах в контакте с больными в семьях, квартирах, комнатах общежитий, больничных палатах и др. Продолжительность внутриочаговой профилактики зависит от времени контакта с больным или инфицированным человеком. При немедленном прекращении или кратковременном контакте неспецифическую профилактику необходимо проводить не менее двух дней. Длительность приема средств неспецифической профилактики продлевается до 7 дней, если больной не изолирован и контакт с ним продолжается. Определяя тактику профилактики и выбирая препараты для профилактики ОРВИ в эпидочаге, врач должен отдавать предпочтение тем из них, которые воздействуют на разные этапы жизнедеятельности вирусов (процесс проникновения в клетку хозяина, размножение, выход из клетки и т.д.).
Необходимо назначать противовирусные препараты по схемам профилактического применения, указанным в инструкции к препаратам. В многочисленных исследованиях и в практических условиях доказана эффективность применения противовирусных средств, иммуномодуляторов различного происхождения (индукторов интерферонов, адаптогенов, препаратов животного и растительного происхождения, гомеопатических средств и др.).
Рекомендации по проведению неспецифической профилактики в очаге ОРВИ и гриппа
Назначение препаратов неспецифической профилактики нужно проводить индивидуально:
- Целесообразно в первую очередь отдавать предпочтение препаратам, угнетающим различные функции вирусов обладающим прямым противовирусным действием;
- Препараты должны воздействовать на разные этапы жизнедеятельности респираторных вирусов (проникновение в клетку хозяина, размножение, выход из клетки). В некоторых случаях (переход в тяжелую стадию заболевания ОРВИ, высокая вероятность осложнений, неблагоприятный прогноз в исходе болезни и др.) рекомендуется назначать несколько препаратов с разными по механизму действия (противовирусные препараты и иммуномодуляторы);
- Особое внимание в эпидочаге необходимо уделять лицам повышенного риска заболевания ОРВИ, к которым, прежде всего, относятся лица, имеющие иммунодефицитные состояния (физиологические, вторичные, транзиторные и т.д.), и дети.
Постконтактная (экстренная) внеочаговая профилактика
Внеочаговая экстренная профилактика проводится среди определенных групп населения или отдельных лиц в период эпидемического подъема ОРВИ или при подтверждении вспышки гриппа в каком-либо организованном коллективе.
Экстренной неспецифической профилактике в период эпидемии подлежит круг лиц:
1. С высоким риском неблагоприятных исходов — хронические больные (дети и взрослые), пожилые и часто и длительно болеющие люди, у которых развиваются осложнения и возможны летальные исходы.
2. Невакцинированные по каким-либо причинам:
- Имеющие медицинские отводы или аллергические реакции к каким-либо компонентам вакцины;
- С повышенным риском заболеваемости гриппом или ОРВИ, которым вакцинация противопоказана в связи с индивидуальной повышенной чувствительностью;
- Имеющие иммунодефицитные состояния, влияющие на эффективность вакцинации не формируется иммунный ответ.
3. Группы лиц в соответствии со своими профессиональными обязанностями:
- Медицинские работники, работники аптек;
- Работники социальной сферы, прежде всего, сотрудники домов-интернатов;
- Работники общественного транспорта и торговой сети;
- Сотрудники, обеспечивающие жизненно важные сферы общественной жизни.
Экстренную неспецифическую профилактику по экстренным показаниям проводят в двух направлениях:
- Противовирусные препараты, воздействующие на возбудителей — респираторные вирусы;
- Препараты и средства, способствующие нормализации функций иммунной системы организма, повышающие его неспецифическую резистентность к инфекционным агентам.
Поствакцинальная профилактика
Этот вид неспецифической профилактики проводится в отношении гриппа. Ее проведение обосновано следующим: после вакцинации против вирусов гриппа в организме человека начинается формирование протективного (способного защитить от воздействия вирусов) иммунитета, т. е. достаточного для защиты от вирусов гриппа. В первую очередь, защитный барьер из иммуноглобулинов (представлены преимущественно IgA и IgM) в слизистых носоглотки. Изучение местного иммунного ответа в верхних дыхательных путях после парентерального введения вакцины выявило, что уже через 2 дня после вакцинации в миндалинах образовывались плазматические клетки, секретирующие вирусоспецифические антитела. Максимальное их количество наблюдалось через 1 неделю.
В сыворотке крови специфические антитела против вируса гриппа представлены преимущественно IgG и IgM. Количество их в крови нарастает спустя 1 неделю после вакцинации, на 10-15-й день у некоторых лиц уже может сформироваться защитный титр антител, как в носоглотке, так и в сыворотке крови (IgM, IgG и IgM), но он может быть еще недостаточным для полноценной защиты организма от вирусов гриппа. Пик антител к вирусу гриппа достигается за 6 недель, когда организм человека полноценно защищен против вирусов гриппа.
В это время организм человека остается восприимчивым к вирусам гриппа. Средства неспецифической профилактики помогают организму противостоять инфекции в тот период, когда противогриппозный иммунитет еще находится в стадии их формирования.
Сезонная (плановая) профилактика
Ежегодно в региональные планы защиты населения от гриппа и ОРВИ включаются мероприятия по проведению неспецифической профилактики, предусматривается дополнительное финансирование профилактических мероприятий, определяются перечень препаратов и средств, рекомендуемых для неспецифической профилактики, и группы лиц, подлежащих первоочередной профилактике.
Основной задачей сезонной профилактики является одновременная защита основных социально-возрастных групп населения — детей, работающего населения, лиц пожилого возраста. Проведение массовой профилактики гриппа и ОРВИ (специфической против гриппа и неспецифической против ОРВИ, в том числе и гриппа) позволяет создать иммунную прослойку среди значительной части населения конкретной территории, региона, страны, устойчивых к инфицированию респираторными вирусами, тем самым снизить заболеваемость этими инфекциями.
Приоритетными группами риска по заболеваемости ОРВИ являются часто и длительно болеющие и ослабленные дети, особенно младшего возраста, пожилые люди и больные с хроническими заболеваниями.
Основной целью неспецифической профилактики является коррекция иммунного статуса у людей, имеющих по разным причинам вторичные иммунодефициты, повышение устойчивости их организма к инфицированию респираторными вирусами и предупреждение осложнений. Эту группу составляют:
- Все лица, достигшие 60 лет, и старше;
- Больные любого возраста, находящиеся в стационарных медицинских и социальных учреждениях;
- Взрослые и дети, страдающие хроническими легочными или сердечно-сосудистыми заболеваниями, включая детей, страдающих бронхиальной астмой;
- Взрослые и дети с иммунной недостаточностью, в том числе ВИЧ-инфицированные больные и лица, получающие иммунодепрессанты;
- Дети и подростки (от 6 месяцев до 18 лет), получающие длительное лечение ацетилсалицилловой кислотой (аспирином), и поэтому подверженные риску развития синдрома Рея после гриппа;
- Проживающие в экологически неблагоприятных территориях. Перечень лиц этой группы корректируется для каждого региона.
Плановая сезонная неспецифическая профилактика среди населения проводится иммунокоррегирующими препаратами различного происхождения курсами в соответствии с рекомендациями по их применению. Сроки проведения сезонной иммунокоррекции на каждой территории определяются в соответствии с долгосрочным прогнозом и на основании ретроспективного анализа заболеваемости ОРВИ и гриппом за ряд предыдущих лет. Эту информацию можно получить в территориальных органах санитарно-эпидемиологической службы.


Управление Роспотребнадзора по Республике Марий Эл
О неспецифической профилактике гриппа и ОРВИ
Все простудные заболевания имеют схожий механизм передачи, клинические проявления; даже схемы лечения и правила профилактики во многом совпадают. Однако вирус гриппа более агрессивно воздействует на иммунную систему человека и чаще, чем другие инфекционные агенты из группы ОРВИ приводит к возникновению многочисленных осложнений практически всех систем организма.
Грипп представляет собой острую вирусную инфекцию дыхательных путей, характеризующуюся преимущественным поражением слизистых оболочек верхних дыхательных путей, лихорадкой, интоксикацией, а также нарушением деятельности сердечно-сосудистой и нервной систем.
Источником инфекции является больной человек.
Единственный надежный способ защиты от гриппа является вакцинация, как специфический метод профилактики. Вакцинация необходима всем группам населения, но особенно показана детям с 6 месяцев, людям, страдающим хроническими заболеваниями, беременным женщинам, а также лицам из групп профессионального риска — медицинским работникам, учителям, студентам, работникам сферы обслуживания и транспорта.
Наряду со специфической мерой профилактики гриппа и ОРВИ существует и неспецифическая, способствующая повышению устойчивости организма к инфекционным заболеваниям и включающая в себя соблюдение правил личной гигиены, а также принципы здорового образа жизни:
-оптимальный режим труда и отдыха (достаточное время для сна, трудовой деятельности, отдыха и приёма пищи);
-правильное (сбалансированное и рациональное) питание (употребление в пищу темно-зеленых, красных и желтых овощей и фруктов, содержащих антиоксиданты, витамины А, С, Е и бета-каротин) и обоснованный питьевой режим позволяющий восполнить запасы организма в жидкости и увлажнить слизистые;
-достаточная двигательная активность (занятия физкультурой и спортом, закаливание). Регулярные физические упражнения, тренировки способствуют укреплению иммунной системы, позволяя организму адекватно отвечать на воздействие респираторных вирусов;
-психогигиена, умение управлять своими эмоциями. Люди, которые регулярно испытывают стресс, как правило, имеют ослабленный иммунитет, поэтому чаще заболевают и чаще испытывают осложнения инфекционных заболеваний;
-отказ от вредных привычек (алкоголя, курения табачных изделий, употребления наркотических средств);
-избегание контактов с больными гриппом и ОРВИ; отказ от посещений мест скопления людей; ношение масок при вынужденном пребывании рядом с больными; частое мытьё рук с применением мыла; систематическая влажная уборка и проветривание помещений. Необходимо приучить себя и ребёнка не дотрагиваться до носа, глаз, рта до тех пор, пока не вымыты руки. Пациентам с симптомами гриппа нужно избегать закрытия рта рукой при чихании и кашле, используя носовой платок. Его следует менять как можно чаще или приобрести одноразовые носовые салфетки. В плане гигиены внимание следует уделять не только рукам, но и носовым путям. Туалет носа нужно осуществлять после каждого посещения общественного места. Для этого подойдут специальные растворы и спреи на основе морской воды, а также обычный физиологический раствор. Во время разговора следует держаться на расстоянии, как минимум, одного метра от собеседника.
Наилучшим способом профилактики передачи гриппа и ОРВИ является изоляция. Радиус распространения вируса составляет до 3 метров и даже более, поэтому присутствие рядом с чихающим и кашляющим больным небезопасно. У грудничков профилактика гриппа заключается, прежде всего, в снижении частоты контактов с окружающими. Для профилактики гриппа у детей старшего возраста необходимо разъяснить опасность инфекции и посещения массовых мероприятий, рассказать о правилах мытья рук, поведения на улице и в транспорте.
Кроме того, в помещениях с большим скоплением людей следует поддерживать чистоту, оптимальные параметры температуры воздуха и его влажности, регулярно проветривать и проводить ежедневную влажную уборку и дезинфекцию. В помещениях медицинских учреждений, в учебных классах, в группах детского сада, в университетах целесообразно использование ультрафиолетовых ламп.
Помните, что профилактика гриппа и ОРВИ является залогом сохранения здоровья! Главное подходить к этому со всей ответственностью и не забывать о простых правилах, позволяющих обезопасить себя и близких от инфекции.
3.1.0140-18 » » (. , 10 2018 .)
- 1.
- 2.
- 3.
- 4.
- 5. ,
- 6. ,
- 7. —
- 8.
- 9.
- 10.
3.1.
3.1.0140-18
» «
(. , 10 2018.)
1.
1.1. ( — ), .
1.2. , ( — ), ( — ), , , ( — ).
2.
2.1. ( — ) , .
2.2. , . — , .
2.3. (Influenza virus , , ), — (PC-, Human respiratory syncytial virus), (Rhinovirus , , ), 1-4 (Human parainfluenza virus 1-4), (Coroirus 229E, OC43, NL63, HKUI), (Human pneumovirus), (Primate bocaparvovirus 1), (Human mastadenovirus , , E).
, , , , , . +22 . . 3 10 . (, ) 11 . : +56 30 , +70 — 5 . , .
2.3.2. PC- , , . PC- : 20 , — 45 . 6 . PC- .
2.3.3. , PC- , , , . 48 . .
2.3.4. , , . , . +50 45 . . .
2.3.5. , , , . , (pH 3 11,8). , , , .
2.3.6. , , . : 2 , — 8 , . , : 60 2 . , , pH 10,5, .
2.3.7. , , , , . ( pH 3 30 ), . . , , ( ).
2.3.8. , , , , , . . , 60 1 . pH 3 — pH 9 . . , , ( ).
2.4. Mycoplasma pneumoniae, Chlamydia pneumoniae ( Chlamydophila pneumoniae, — — Streptococcus pneumoniae, Haemophilus influenzae (Staphylococcus aureus, Klebsiella pneumoniae). , , , , .
2.4.1. Mycoplasma pneumoniae — ( ), , , . +45 — +55 15 . .
2.4.2. Chlamydia pneumoniae ( Chlamydophila pneumoniae) — ( ), . , . 40 . .
2.4.3. Streptococcus pneumoniae — ( ) — , . , , +55 10 . (, , ), 2 , — . .
2.4.4. Haemophilus influenzae — ( ) , . , , +55, . .
2.5. .
() ( 5-7 , , ), 2-3- . , , ( 10 ). ( 48 ) , .
2.6. -, — — . 500 , — 2 . , , — .
2.7. ( ), , .
2.8. , , . , , , , , .
2.8.1. , :
— , ;
— / ;
— , , (, );
— ( — ) , .
2.9. 3 . 1-2 3-6 .
2.10. , ( — ), , , 4-8 , — 2-3 . 10 12 .
2.11. , , ( , , , .).
2.12. , 6- 5 , , , , — , , ( , ).
2.13. , , , .
, — , , — , . , .
, -, , , — , ; — .
3.
3.1. ( , , , ), .
3.2. ( , ), , , , .
3.3. — , , , , .
3.4. — .
3.5. () , 1, .
4. ,
4.1. , .
» » :
— () — , , , ( — );
— , ( 1), , ;
— — , , .
4.2. , . .
4.2.1. (, , , ) — , ( ), .
4.2.2. , . , , , , , . ( 2).
4.2.3. — , :
— — () (, — );
— , , , — , , .;
— , : , .;
— : , , ;
— , , .
4.2.4. , , , ( 3).
4.3. , , , — (, — , .); , () , .
4.4. — , , — . , , . ( , ), , .
4.4.1. () , . : , ( 4).
5.
5.1. .
5.2. , .
5.3. .
5.3.1. .
5.3.2. .
48 ( ). (), 24 .
2 5-7 , .
5.4. , , . 5.
5.5 , , ( ) , .
5.6. . , ( ) , .
:
— 65 ;
— 2 ;
— ;
— ( , , , , , , , , ( ( — ) 35), .).
5.7. ( , , , ) ( 6).
5.8. , .
5.9. , .
— , , , , . , ( , ).
7.
7.1. , , ( , , , .), .
7.2. .
7.2.1. , , / , , .
:
— ( ), , , , ;
— ( ) ;
— , , , ;
— , .
7.2.2. (, ), ( , , .) .
7.3. .
7.3.1. , . .
7.3.3. ( ) , 4 . 3-4 .
7.3.4. , (, , ), , ( , , , ). .
7.3.5. ( , ) , / .
7.3.6. :
— ;
— ;
— ;
— , , , , .
, , , , , .
7.4. .
7.4.1. , . .
7.4.2. , (, ), , , , , , , , , — (, , ).
7.4.3. , .
7.4.4. , , () — , ( , , .), , .
7.4.5. , , , . , , , .
7.4.6. . , . , , , , «».
7.4.7. , , , .
7.4.7.1. , ( 8). , . . .
7.4.7.2. .
7.4.7.3. :
— ;
— 3 , ;
— , , , , ;
— , .
7.4.8. 9.
7.5. ( — ) (, , , .) ( ).
7.5.1. , ( 10).
8.
8.1. — , , .
8.2. — , .
8.3. :
— ;
— , .. ;
— , ;
— , , , , , .
8.4. , , ( , , «» , , , ).
8.5. , : ; , ; ; ; ; , , ; .
8.6. , .. .
8.7. :
— ;
— — ;
— (, , ), ;
— ;
— : , , , , , -;
— — ;
— (, , );
— ( .. ) , ;
— ;
— (, , );
— ;
— ;
— — ;
— , , , .
8.9. :
— ; , , ;
— , ;
— ( , , );
— ( , — , .);
— , , ;
— ; «».
8.10. :
8.10.1. ;
8.10.2. 1 ( );
8.10.3. , , ( 7);
8.10.4. » » ( , , , , , — );
8.10.5. , , . ( 8).
8.10.6. ( ) :
— , , ;
— .
8.10.7. , ;
8.10.8. : ;
9.
9.1. , , , , , .
9.1.1. » » , .
:
— , ;
— , .
. , , .
9.1.2. ( ) , , — 7 5.
, , , . .
9.1.3. , 6.
9.2. — , , , , ( 7) . .
9.3. , , , . — : , , , , ( ) .
9.4. , 20%, 7.
9.5. .
9.6. , , .
——————————
1 21.03.2014 N125 » «
2 12.1.007-76 » . «
3 2.1.3.2630-10 «- , «
4 3.1.2.0004-10 » , , , «
5 2.1.2.3358-16 «- , , , , — «
6 3.1/3.2.3146-13 » «
7 3.1.2.3117-13 » «
——————————
1. » — » 30.03.1999 N52-.
2. » » 21.11.2011 N323-.
3. 30.12.2001 N197-.
4. — 3.1.2.3117-13 » «.
5. — 3.1/3.2.3146-13 » «.
7. 2.4.2.3259-15 «- , — , «.
9. — 2.1.3.2630-10 «- , «.
10. — 2.1.2.3358-16 «- , , , , — «.
11. — 2.1.7.2790-10 «- «.
12. — 2.4.1.3049-13 «- , «.
13. — 2.4.2.2821-10 «- «.
14. — 2.4.2.3286-15 «- , «.
15. — 2.4.5.2409-08 «- , «.
16. 1 2009. N290 » , » ( 5 1999. N1700).
17. 29.12.1997 N68 » , » ( ), 11 » , — , , , , , «.
18. 3 27.01.98 N25 » «, 2. 3.
19. » » ( 019/2011), . 09.12.2011 N878 ( . 13.11.2012 N221).
20. 30 2015. N683 » «.
21. 15 2012 N543 » — «.
22. N11-16/03-06 28 1995.
23. 1.2.1105-02. » «.
28. 12.4.235-2012 (EN 14387:2008, MOD) » . . . , , «.
29. , , , , , , ( 29.06.2000. N229)
30. 3.1.2.0118-17 » «.
31. » : , , » : ., … — -. — 2016
32. -2.11.2009 » — () «.
33. » «, , 1968.
34. 3 » » (1984 .).
35. . N1835-78 30.03.1978
36. . . . 2016 ., 25 .
37. » » ( 5 2012. N14-3/10/1-2819, , 2012.)
38. 3.5.1.0113-16. 3.5.1. «. , , «.
39. 2.3.1.2432-08 » «.
40. 3.1.2.0004-10 » , , , «.
41. . » «. ., .., .., ..- . 2007.- 48 .
42. «». — 2018
43. 3.5.1904-04 » «
44. » , — — » (. N170 28.07.1995)
45. . . 2.2.2006-05 (. 29.07.2005).
46. , , 2010.
47. . .., .., .. . , 2011.
48. . .., .., … — . — . — 2009. — 20 .
49. : / . … . , 2012.- 284.
50. 3 7 . . , 2014 .
51. , 3- «. .., .., .. ., . — , 15.05.2006 N15-3/691-04. — 15.
52. . .., .. .: . 2010. 20 .
53. World Health Organization (WHO). Infection prevention and control in health care for confirmed or suspected cases of pandemic (h2N1) and influenza-like illnesses. 2009. Available at https://www.who.int/csr/resources/publications/20090429_infection_control_ en.pdf
54. Public Health Agency of Canada. Interim guidance on infection prevention and control measures for health care workers in acute care facilities. 2009. Available at https://www.phac-aspc.gc.ca/alert-alerte/swineporcine/hp-ps/ig_acf-ld_esa- eng.php.
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
— —
.
, :
— ;
— ;
— , , ;
— .
. .
.
3.1.0140-18 » » (. , 10 2018 .)
. . — .:, 2018. — 62 .
1. : (.. , .. , .. ); » » (.. , .. ), » — » (.. , .. , .. ); » — . .. » (.. , .. , .. ); «- » (.. , .. , .. , .. , .. , .. , .. ); » » (.. ); » — » (.. , .. , .. , .. , .. ); «- .. » (.. , .. , .. , .. , .. , .. , .. ); » .. » (.. , .. ); » , » (.. , .. , .. , .. , .. , .. , .. ); » » (.. ); «- — . » (.. , .. , .. ); » — » (.. , .. ), (.. ).
2. , .. 10 2018 .
3. .
, 2019 ., N 1
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- https://gkb11.medgis.ru/materials/view/nespecificheskaya-profilaktika-grippa-i-orvi-3663.
- https://12.rospotrebnadzor.ru/directions/prevention/-/asset_publisher/NeD4/content/%D0%BE-%D0%BD%D0%B5%D1%81%D0%BF%D0%B5%D1%86%D0%B8%D1%84%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%BE%D0%B8-%D0%BF%D1%80%D0%BE%D1%84%D0%B8%D0%BB%D0%B0%D0%BA%D1%82%D0%B8%D0%BA%D0%B5-%D0%B3%D1%80%D0%B8%D0%BF%D0%BF%D0%B0-%D0%B8-%D0%BE%D1%80%D0%B2%D0%B8.
- https://base.garant.ru/72176244/.
- Haeser, «Handbuch der Gesch. d. Medicin».
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Frédault, «Histoire de la médecine» (П., 1970).