Рекомендации Минздрава по вакцинации против респираторных заболеваний вызывают у многих людей отрицательную реакцию. Прививка от гриппа помогает укрепить иммунитет и предотвратить заражение во время сезонной эпидемии, но в некоторых случаях становится источником развития болезни или аллергической реакции.
Содержание:
Причины заболеваний после вакцинации
Нестандартная реакция или заражение
Частичная или полная защита
Причины заболеваний после вакцинации
Единственным действенным способом профилактики гриппа является обычная прививка. Иногда она провоцирует поствакцинальные реакции или осложнения, единичные случаи становятся причиной массового отказа населения от ежегодной процедуры.
В составе вакцины находится куриный белок, неактивные частицы вируса гриппа. Клетки в латентной фазе не способны привести к заражению организма, но иногда провоцируют снижение активности иммунной системы, появление клинических признаков, напоминающих ОРВИ. Данная ответная реакция связана с ответом на инородные агенты.
Основная симптоматика представлена:
приступами головных болей;
общей слабостью, недомоганием;
повышенной утомляемостью;
повышением температуры.
Указанная клиническая картина присутствует около 48-72 ч. и по завершении периода самопроизвольно исчезает. После проведенной вакцинации сложно заболеть гриппом, но временное снижение защитных барьеров способно пропустить иную патогенную микрофлору.
Инфицирование другим респираторным заболеванием проходит на фоне ослабленного иммунитета. Существует вероятность, что пациент ранее заразился ОРВИ — стандартный инкубационный период болезни равен 3 суткам. Эффективность прививки будет сомнительной при встрече с мутировавшим видом заболевания — вакцинация не охватывает все возможные штаммы, а изготавливается для ограниченного круга патогенов.
Нестандартная реакция или заражение
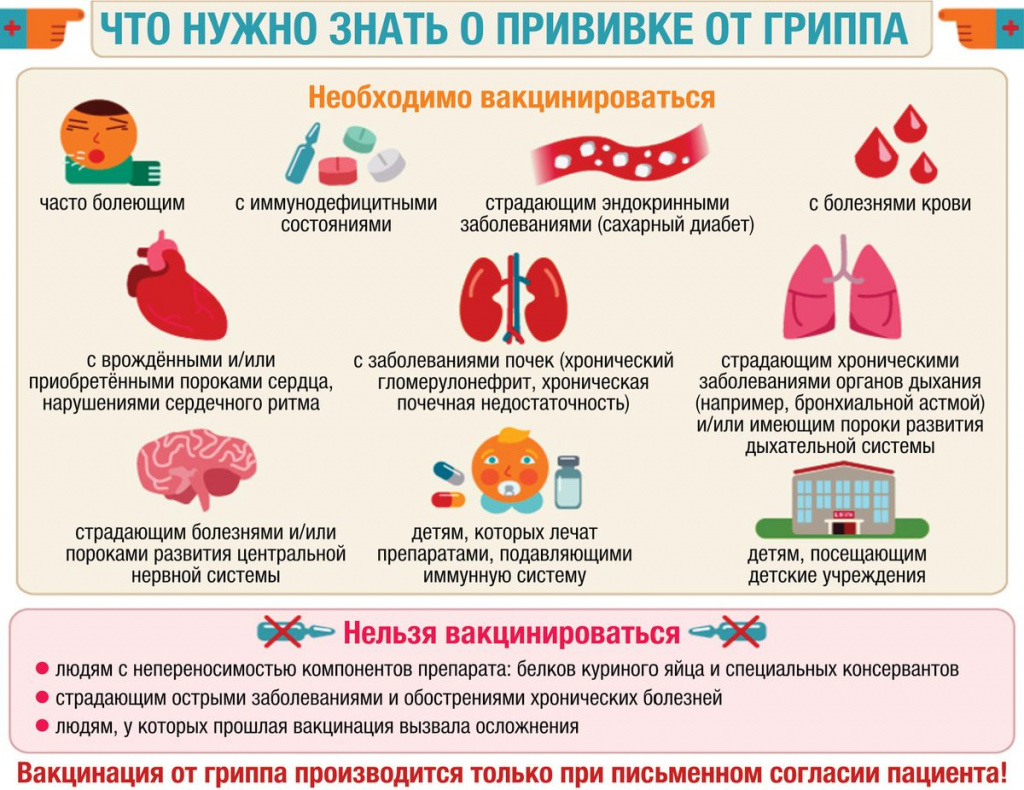
Побочные реакции бывают местного и общего типа, болезненные ощущения возникают при подкожном, а не внутримышечном введении вакцины. Запрещается проводить вакцинацию при наличии явных противопоказаний:
людям, склонным к спонтанным аллергиям;
детям до первого полугодия жизни;
при негативной реакции на прошлые уколы;
наличии неврологических болезней;
в период какого-нибудь заболевания.
Инструкция к вакцинам сообщает, что легкая симптоматика интоксикации может присутствовать первые 48 ч. и относится к нормальным признакам. Но если последствия возникли после 2 суток, то это говорит о присоединившейся инфекции, а появление признаков гриппа через 1-2 недели — о заражении после контакта с носителем.
К причинам последнего варианта относят:
сомнительное качество препарата — с нарушением правил транспортировки и последующего хранения;
несовпадение штаммов вакцины и постороннего заболевания;
присоединение иной респираторной инфекции;
низкий уровень иммуногенности.
Сразу же после введения препарата у пациентов может возникать аллергическая реакция с изменением стандартного состава крови. Через минимальный промежуток времени возникает кашель, ринит и болезненные ощущения в горле.
К негативным последствиям вакцинации относят:
появление воспаления в месте инъекции;
кожные высыпания и зуд;
приступы головокружения с кратковременными обмороками;
снижение температуры в области конечностей;
проблемы со сном.
В детском возрасте наблюдается отказ от еды, гиперемия в точке укола, повышение температуры и приступы головных болей. В сложных случаях организм пациентов отрицательно реагирует на введенный препарат:
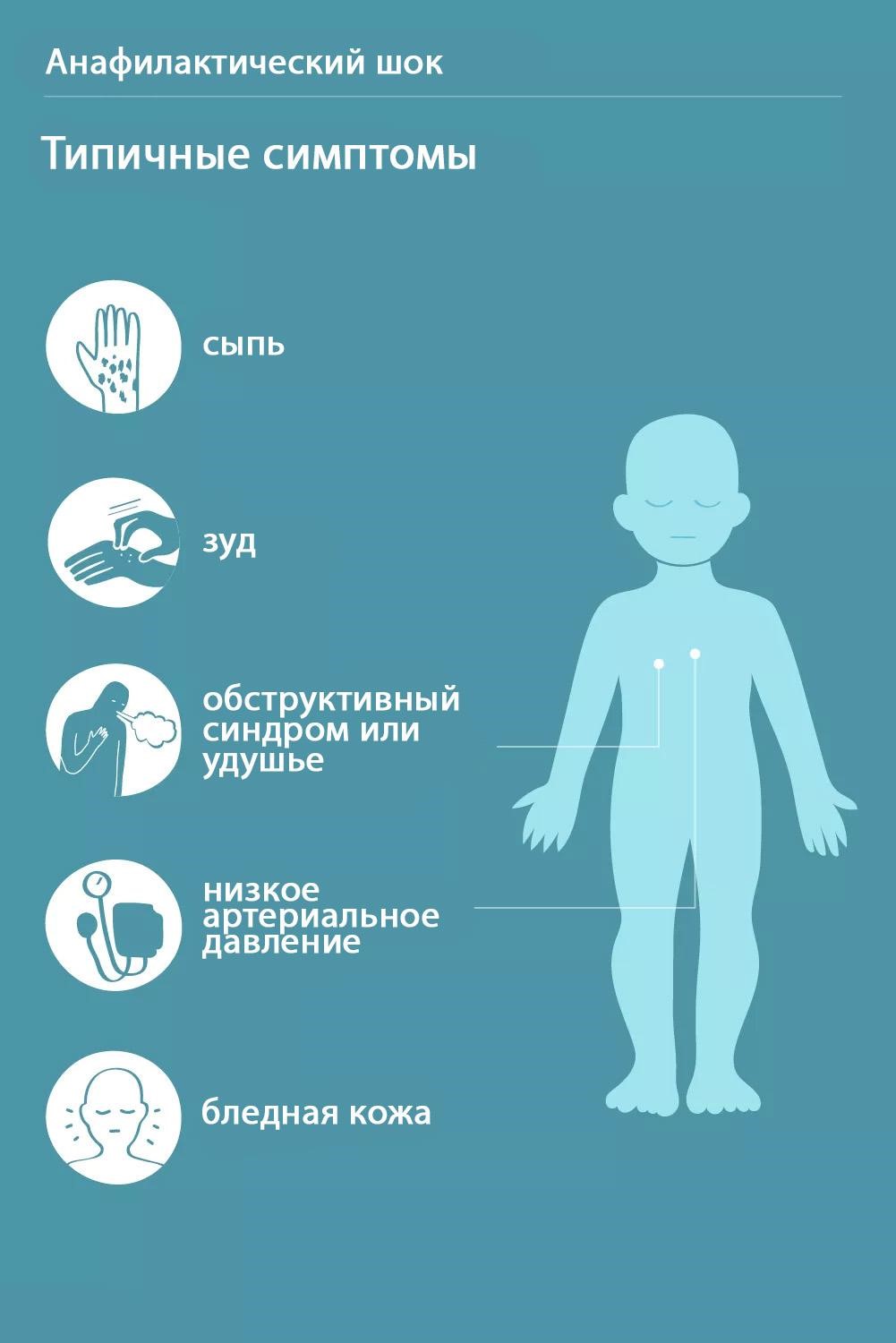
судорожным синдромом;
анафилактическим шоком;
мышечными болями;
воспалением на стенках сосудов;
частичной глухотой.
Подобные ухудшения общего состояния относятся к осложнениям. Тяжелые последствия встречаются в исключительных случаях, при непереносимости лекарственного средства. При качественной прививке и проведении процедуры по нормативам, полученный эффект сохраняется 6-12 месяцев.
Частичная или полная защита
Прививка не способна полностью исключить возможное заражение, непредвиденные реакции возникают:
При проведении процедуры человеку, организм которого ослаблен отдельными хроническими патологиями, неправильно подобранным рационом, постоянными стрессовыми ситуациями и вредными привычками. Слабая иммунная система становится источником появления симптоматики патологии.
Если вакцинация делалась здоровому, но контакт с зараженным произошел через несколько суток. За 48 ч. организм не успевает выработать достаточный объем антител — для полноценного завершения цикла требуется не меньше 14 суток. Эффективность прививки в данном случае не может быть под вопросом, проблема в ограниченном времени, а не ее действии.
При тесном контакте с больным — при большом количестве возбудителей патологии иммунитет не всегда способен с ними справиться. В период эпидемий привитый пациент должен ограничить общение с болеющими людьми, соблюдать дополнительные меры предосторожности.
При заражении другим подвитом болезни — проблема встречается при общении с часто путешествующими людьми или при командировках в другие страны. Вакцины создаются из тех видов гриппа, которые распространены на определенной территории.
При заражении после процедуры выработавшиеся антитела снижают риск серьезных осложнений заболевания. У привитых практически не встречается пневмония, острый отит, бронхит, менингит, миокардит или энцефалит. Вакцинация помогает снизить количество и выраженность клинических признаков патологического процесса.
Прививки на территории страны проходят в добровольном порядке и только сам пациент может решать, насколько актуальна для него защита от респираторных инфекций. Осложнения, побочные реакции и последствия встречаются редко, а польза от своевременно проведенной инъекции превышает возможный риск. Особенно это касается лиц, подверженных постоянным простудам, вне зависимости от текущего сезона.
Опубликовано: 30 Ноября 2020
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Простые ответы на непростые вопросы, которые наиболее часто возникают по поводу вакцинации против гриппа
Можно ли после вакцинации против гриппа заболеть гриппом?
Ни одна вакцина не вызывает формирования иммунитета у 100% привитых лиц. Это зависит в первую очередь от самого организма человека, от его способности к выработке иммунитета. Самые низкие показатели защиты — у лиц с иммунодифецитом. Кроме того, вакцина против гриппа защищает не с первых дней после введения.
Для формирования специфического иммунитета после прививки должно пройти время (в среднем не менее двух недель). Если в течение этого промежутка времени привитый человек столкнется с больным гриппом, то он может заразиться и заболеть.
Нужно помнить, что прививка от гриппа защищает именно и только от гриппа, а не от всех простудных заболеваний. Частота ОРВИ другой этиологии у привитого человека в ряде случаев также может уменьшиться. Однако привитый от гриппа ребенок, безусловно, может инфицироваться другими респираторными вирусами и заболеть. Иногда это бывает причиной недоразумений: «Привили от гриппа и пять раз в году болел простудой» (но не гриппом!). А про то, что в прошлом году этот ребенок простудой болел десять раз, мама как-то забыла…
Зачем нужна вакцинация именно против гриппа, если так много вирусов вызывают похожие заболевания?
Грипп значительно отличается от других вирусных респираторных инфекций. Он очень заразен. Если в коллективе есть больной гриппом, то остальные члены коллектива заразятся почти неминуемо. При этом заразным человек- становится в последние дни инкубационного периода, еще до появления первых симптомов.
Помимо воздушно-капельного пути вирус гриппа может распространяться и контактным путем, т.к. некоторое время сохраняется на предметах в составе мелких капелек слюны. Не зря ВОЗ на второе место по эффективности предупреждения гриппа поместила элементарное мытье рук (на первом, конечно, вакцинопрофилактика).
Грипп распространяется молниеносно, чему способствует современный высокий уровень коммуникаций. Вирус гриппа очень изменчив: человеческий организм просто не успевает естественным образом приобрести иммунитет ко всем генетическим вариантам вируса.
Грипп протекает намного тяжелее остальных вирусных респираторных инфекций и имеет наибольшее число осложнении. Так, грипп входит в четверку основных причин пневмоний у подростков и молодых взрослых, а в период вспышек становится причиной половины пневмоний.
Все эти соображения и обусловливают тот факт, что для профилактики гриппа разработаны вакцины, которые продолжают с каждым годом совершенствоваться. А так же и тот факт, что вакцинопрофилактике гриппа уделяется большое внимание правительствами разных стран и Всемирной организацией здравоохранения.
Кто в наибольшей степени подвержен риску смерти от гриппа?
Группами риска по летальным исходам гриппа являются:
— пожилые люди (65 лет и старше);
— больные с хроническими заболеваниями легких (бронхиальная астма, хроническое обструктивное заболевание легких и т.д.);
— больные с хроническими заболеваниями сердца (врожденные пороки сердца, сердечная недостаточность, ишемическая болезнь сердца);
— больные с хроническими заболеваниями печени (цирроз печени);
— больные с хроническими болезнями почек (нефротический синдром и др.);
— больные с подавленным иммунитетом (заболевания или лекарства, .подавляющие иммунную систему);
— беременные женщины.
Наличие хронического заболевания, особенно вызывающего подавление иммунной системы, необходимо рассматривать не как противопоказание, а напротив, как показание к вакцинации, поскольку риск развития осложнений или летальных исходов в этой группе людей, без сомнения, наиболее высок.
Может быть, лучше проводить профилактику гриппа не вакциной, а лекарственными препаратами?
Можно, но эффективность такой профилактики будет ниже. Кроме того, лекарственные препараты имеют больше побочных эффектов в сравнении с вакцинами. И поскольку они не формируют длительной защиты, а эффективны только в период приема, принимать их придется довольно долго.
Какая вакцина от гриппа лучше?
Все современные противогриппозные вакцины имеют хороший защитный эффект и профиль безопасности. Все вакцины имеют аналогичный антигенный состав. Они различаются главным образом по способу изготовления (сплит-вакцины, субъединичные, виросомальные). Субъединичные и сплит-вакцины можно применять детям с шестимесячного возраста.
Более реактогенные живые и цельновириоиные вакцины в настоящее время не имеют массового применения.
Можно ли применять вакцины против гриппа у беременных?
Не только можно, но и нужно, т.к. беременные женщины относятся к группе «риска» но развитию тяжелых форм заболевания. Изменения, происходящие в организме женщины в период беременности, в ее сердечно -сосудистой, дыхательной, иммунной системе, делают ее более предрасположенной к гриппу, увеличивают частоту тяжелых форм и летальных исходов.
Кроме того, заболевание гриппом может привести к преждевременным родам и перинатальной смерти ребенка.
Через какое время вакцина против гриппа начинает «защищать*? Можно ли прививаться во время эпидемии, или если привитой человек заразится гриппом, то он заболеет еще тяжелее?
При введении противогриппозных вакцин антитела начинают вырабатываться довольно быстро: уже через 7 дней у большинства привитых обнаруживаются антитела в защитных уровнях. Но не у всех: у некоторых вакцинированных людей защитные уровни антител обнаруживаются только через 10-15 дней. Соответственно, если в этот период времени (до 7, а в некоторых случаях до 15 дней) человек встретится с вирусом гриппа, то он может заразиться и заболеть. Однако это не значит, что он заболеет тяжелее.
Введенная вакцина никаким образом не может увеличить тяжесть заболевания. Но и начать защищать за короткий промежуток времени она не сможет: для выработки специфического иммунитета организму нужно некоторое время.
Отсюда строится и ответ на вопрос: «Можно ли прививаться во время эпидемии?» Теоретически, конечно, можно, но тогда желательно в течение 1-2 недель ограничить контакты с возможными источниками инфекции. В противном случае существует риск заражения. Для обеспечения наилучшей защиты следует прививаться до начала сезона гриппа.
Можно ли от вакцины против гриппа заразиться гриппом?
Это совершенно исключено. Все современные вакцины от гриппа не то, что не содержат живых вирусов, они не содержат даже целых вирусов — только их фрагменты. Конечно же эти фрагменты не могут вызвать заболевания.
Отрезанная от организма часть тела не может жить и функционировать самостоятельно — у вирусов то же самое.
Как защитить от гриппа детей до 6 месяцев жизни, которых еще нельзя прививать?
Смертность от гриппа среди младенцев весьма высока. Чтобы защитить их от гриппа, необходимо привить всех контактирующих с ними взрослых — родителей, братьев и сестер, бабушек и дедушек, а также нянь. И ни в коем случае нельзя в период эпидемии гриппа посещать с младенцами места с большим скоплением людей — торговые центры, рестораны, кинотеатры и т.д.
Какой вакциной против гриппа можно привиться человеку с реакцией на куриный белок?
В настоящее время не существует вакцины против гриппа, совсем несодержащей куриного белка.
Если в анамнезе у человека имеются серьезные реакции на куриный белок (анафилактический шок, отек Квинке), прививать от гриппа его нельзя. В этом случае желательно привить его окружение.
Может ли прививка от гриппа способствовать снижению иммунитета и частым простудам в дальнейшем?
Любая прививка активирует иммунитет, ведь она содержит антигены, в ответ на которые начинается интенсивная деятельность иммунной системы. Именно поэтому она не может способствовать снижению иммунитета.
Если ребенка привили против гриппа, а на завтра у него появились насморк и кашель, это каким-то образом связано с вакцинацией?
Вероятнее всего, это связано с посещением, поликлиники, где ребенок и заразился от кого-то из посетителей, или магазина, куда пошли, чтобы успокоить малыша. Вакцина от гриппа не содержит живых вирусов и кашля с насморком вызвать не может.Это лишний довод к тому, что вакцинироваться от гриппа нужно пораньше — до периода массовых респираторных заболеваний.
«Чем я заболел?»: ОРВИ после вакцинации от COVID-19 с точки зрения доказательной медицины
После того, как вакцины против коронавирусной инфекции «пошли в массы», один за одним стали появляться сообщения на тему: «Я вакцинировался — и заболел ОРВИ, которое оказалось COVID-19». Учитывая довольно высокую степень недоверия населения к вакцинам, немедленно поползли слухи о том, что вакцинация как раз и приводит к заболеванию.
Врачи и ученые сейчас наперебой объясняют, почему это не может быть, однако ведь случаи заболевания COVID-19 после вакцинации действительно были. MedMe выясняет, можно ли заболеть после введения вакцины и чем это грозит?
Можно ли заболеть COVID-19 после прививки?
Прежде всего разберем самый животрепещущий вопрос: можно ли заразиться коронавирусом в результате вакцинации?
В нашей стране в основном проводится вакцинация препаратом НИЦ эпидемиологии и микробиологии имени Н.Ф. Гамалеи — вакциной «Спутник V». Это векторная аденовирусная вакцина, которая представляет собой конструкцию из вектора (переносчика) и встроенного в него участка ДНК, кодирующего spike-белок коронавируса.
Вектор в данном случае — это один из многочисленных аденовирусов человека. Из вектора полностью удалены гены, отвечающие за его репликацию (размножение) и вредные для человека свойства (поэтому это нереплицирующийся вектор). Вся эта конструкция способна только на то, что дотащить ген S-белка до клетки, там на его основе образуется матричная РНК, которая запускает процесс производства S-белка. На появление чужеродного белка иммунная система реагирует образованием антител, что и является целью вакцинации.
Сам аденовирус, который не способен размножаться, в короткие сроки погибает. Вакцина никак не меняет геном человека. И уж конечно и речи не идет о том, чтобы в организме синтезировались вирусные частицы SARS-CoV-2.
Таким образом, вследствие прививки заболеть COVID-19 невозможно.
Можно ли заразиться коронавирусом вследствие прививки «ЭпиВакКороной» (ФБУН ГНЦ ВБ «Вектор»)? Тоже нельзя. Потому что в состав этой вакцины входит только белок коронавируса, самого вируса в ней нет — никакого и ни в каком виде.
Но после прививки тем не менее — вполне реально. Выясним, кто попадает на вакцинацию.
Допуск к вакцинации от COVID-19
Для начала определимся: можно ли прийти на прививку уже заразившимся? Каковы, собственно, условия допуска к вакцинации?
- Наличие паспорта и полиса ОМС.
- Принадлежность к одной из указанных властями категорий, которая подтверждается справкой с места работы или учебы: учащиеся вузов и колледжей, если им уже исполнилось 18 лет; пожилые люди из возрастной категории 60+; люди с хроническими заболеваниями, вынужденные соблюдать режим самоизоляции; а также сотрудники различных сфер и организаций.
- Предварительная запись (если речь идет о 1-й дозе вакцины) и назначенная дата вакцинации (если речь идет о 2-й дозе).
- Человек должен быть здоров, температура его тела не должна превышать 37 °С. То есть, при наличии любой острой инфекции — кишечной, респираторной — вакцинация должна быть отложена. Противопоказанием является и обострение уже имеющихся хронических заболеваний. Во всех этих случаях человек может идти прививаться только через 2-4 недели после выздоровления или от момента наступления ремиссии.
Сдавать анализ на антитела или на COVID-19 предварительно не требуется. Но можно это сделать ради собственного интереса.
Важный момент: если человек уже переболел COVID-19, он все равно имеет право вакцинироваться. Документы Минздрава РФ, согласно которым предложено ограничить вакцинацию для уже переболевших людей, носят лишь рекомендательный характер. Поэтому отказать в прививке людям, перенесшим COVID-19, медики не имеют права.
Возникает вопрос: если человек успел подхватить инфекцию до момента введения вакцины — собственно коронавирус или любую другую ОРВИ, но болезнь находится в инкубационном периоде или на такой ранней стадии, что симптомов еще нет — можно ли это как-то определить? Увы, нельзя.
ОРВИ после вакцинации
Таким образом, если человек пришел на вакцинационный пункт, будучи свежезараженным ОРВИ или даже SARS-CoV-2, он имеет все шансы разболеться уже после прививки, через несколько дней.
Другой вариант, судя по всему, довольно распространенный — заражение ОРВИ или коронавирусом после прививки, в период формирования иммунного ответа. С этим вариантом столкнулись ученые, проводившие клинические исследования III фаза «Спутника V».
В течение первых трех недель с момента введения первой дозы в группе привитых испытуемых заболели COVID-19 63 человека (из почти 15 тысяч вакцинированных), а в группе плацебо таких оказалось почти в 2 раза меньше — 34 человек (из почти 5 тысяч участников). Более того, темпы заражения и в экспериментальной, и в контрольной группах не отличались до 16-18 дня с момента введения первой дозы. Только по истечении этого срока прирост заболевших в группе привитых реальной вакциной людей резко сократился.
Ученые подчеркивают, что причинами этого удивительного феномена могут быть:
- Психологический фактор
То есть вакцинированные люди, несмотря на предупреждения врачей, ощущают себя свободными от гнетущего страха перед инфекцией, от которого они страдали все последние месяцы, и снижают осторожность: отказываются от индивидуальных средств защиты, начинают активно посещать общественные места и т. д. И все это — не дожидаясь формирования иммунитета к инфекции. Риски при этом возрастают, и какая-то небольшая часть населения заражается коронавирусом в первые 2-3 недели после вакцинации.
- Иммунный фактор
То есть, после введения вакцины иммунная защита организма на некоторое время слабеет — часть сил направляются на распознавание чужеродного белка, формирование антител и уничтожение его. В эти 2-3 недели уязвимость человека и перед коронавирусом, и перед другими разнообразными ОРВИ возрастает. В сочетании с первым фактором риски заболеть повышаются весьма существенно.
Таким образом, сразу после вакцинации — особенно после введения первой дозы — на протяжении первых 2-3 недель соблюдать повышенную осторожность: блюсти социальную дистанцию, не снимать маску в общественных помещениях, придерживаться правил гигиены.
Контакты после введения вакцины
По той же причине — повышенная уязвимость после вакцинации в первые 2-3 недели — не следует немедленно отправляться по гостям или к пожилым родственникам, если они еще не привиты или не получили иммунитет к коронавирусной инфекции естественным путем.
Впрочем, не стоит торопиться видеться с непривитыми людьми из групп повышенного риска COVID-19 и после завершения курса вакцинации. Известно, что вакцина существенно уменьшает риски распространения инфекции, однако она не убирает их полностью. То, что вакцинированный человек не заболеет, еще не означает, что он не может передать инфекцию другим.
Особенно это важно при наличии контактов с людьми, о которых известно, что они сейчас болеют COVID-19.
По мнению экспертов CDC, вакцинированный человек, контактировавший с больным COVID-19, может считаться безопасным для окружающих при соблюдении следующих условий:
- Прошло не менее 2 недель с момента получения второй дозы вакцины.
- Прошло менее 3 месяцев с момента получения второй дозы вакцины, и нет никаких симптомов COVID-19 после контакта с больным коронавирусной инфекцией.
При сочетании указанных фактором можно с высокой долей вероятности считать себя безопасным для окружающих.
В противном случае после контакта с зараженным человеком лучше на ближайшие 10 дней сократить взаимодействие с людьми из группы повышенного риска заболевания COVID-19.
Использованы фотоматериалы Shutterstock
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- https://aptstore.ru/articles/pochemu-posle-privivki-ot-grippa-lyudi-zabolevayut/.
- https://36.rospotrebnadzor.ru/gr/18638.
- https://MedAboutMe.ru/articles/chem_ya_zabolel_orvi_posle_vaktsinatsii_ot_covid_19_s_tochki_zreniya_dokazatelnoy_meditsiny/.
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- Guardia, «La Médecine à travers les âges».