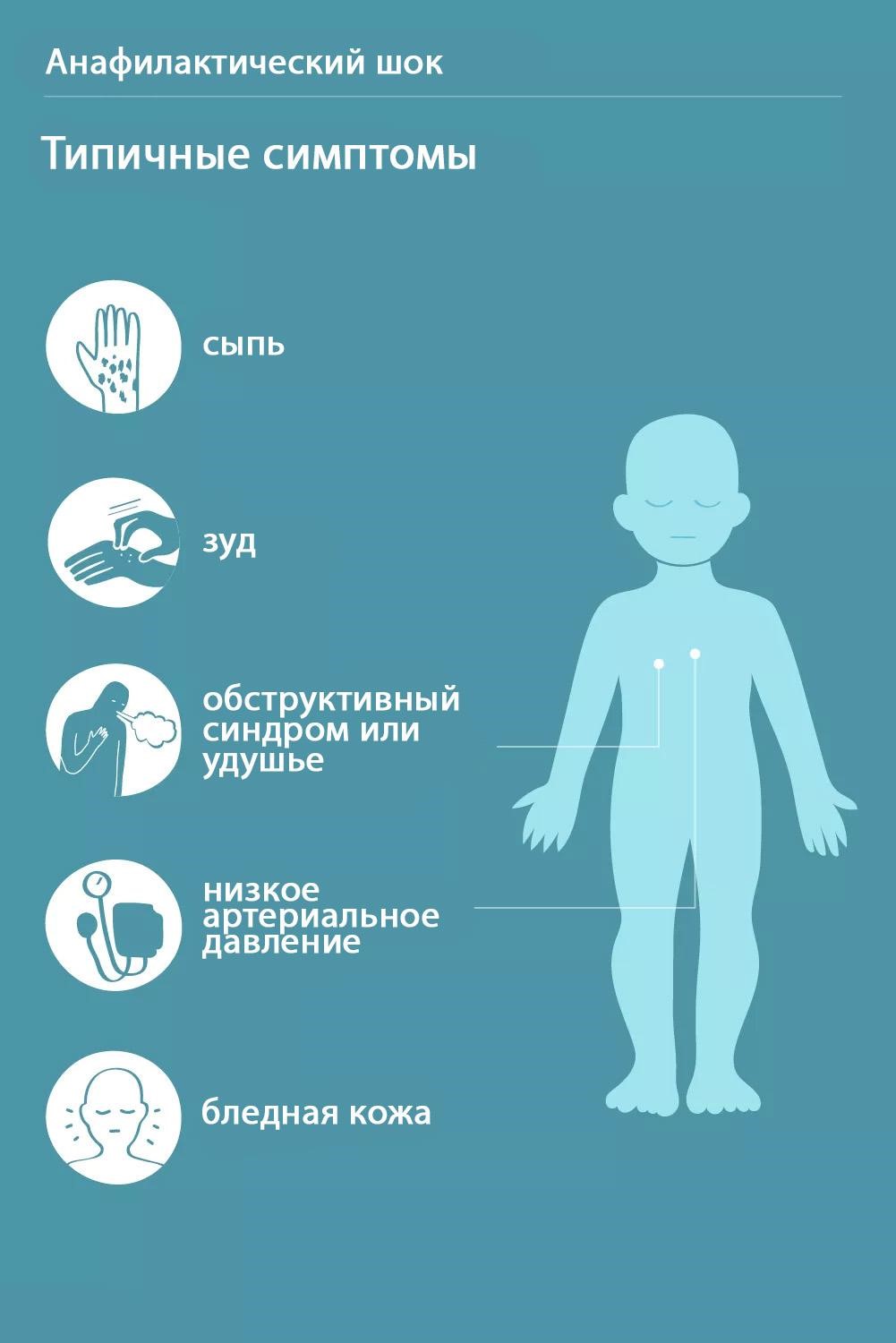
Что такое иммунизация?
Иммунизация (или вакцинация) необходима для профилактики болезней: ветряной оспы, гриппа, полиомиелита и других заболеваний. Вакцины вводятся в организм подкожно, перорально или интраназально.
Когда человек получает вакцину, его иммунная система вырабатывает антитела, чтобы в будущем защитить организм от инфекции.
ВИЧ может ослабить иммунную систему и осложнить борьбу с инфекциями. Поэтому людям, живущим с ВИЧ, рекомендовано соблюдать график вакцинации.
Вакцины предотвращают эпидемии: «чёрную» оспу, например, удалось победить только благодаря всеобщей иммунизации. Чем больше людей получают прививки, тем меньше шансов на вспышку заболевания.
Какие вакцины рекомендованы людям, живущим с ВИЧ?
Против Гепатита В.
Против Гриппа.
Пневмококковая (против пневмонии).
Против столбняка, дифтерии и коклюша (АКДС) — вводится однократно, в детском возрасте. Каждые 10 лет рекомендуется повторять вакцину против столбняка и дифтерии (АДС).
Против вируса папилломы человека (ВПЧ) (людям в возрасте до 26 лет).
Другие вакцины могут быть рекомендованы ВИЧ-положительному человеку в зависимости от возраста, предыдущих прививок, факторов риска конкретного заболевания или особенностей, связанных с ВИЧ. Поговорите со своим врачом о том, какие вакцины рекомендованы лично вам.
Все ли виды вакцин безопасны для людей, живущих с ВИЧ?
Есть два основных типа вакцин:
Живые ослабленные вакцины — содержат ослабленный, но живой вид болезнетворного микроорганизма. Такую вакцину можно сравнить с «демо-версией» настоящего вируса или бактерии. Благодаря иммунизации, в организме вырабатываются антитела, которые в будущем смогут уничтожить возбудитель болезни.
Инактивированные вакцины — сделаны из «мертвых» микроорганизмов, поэтому для выработки иммунитета требуются большие дозы такой вакцины, многократное применение и введение веществ-помощников (так называемые адъюванты, способны усилить защитную реакцию организма).
Вакцина от одной и той же болезни может быть как живой, так и мёртвой (пример — прививка от полиомиелита). В целях безопасности, люди с ВИЧ должны получать инактивированные вакцины, чтобы избежать даже минимального шанса получить болезнь.
Но некоторые вакцины доступны только в «живом» виде (к примеру, вакцина против ветряной оспы и опоясывающего лишая). В определенных ситуациях они могут быть рекомендованы для людей, живущих с ВИЧ.
Может ли ВИЧ влиять на работоспособность вакцины?
Да. ВИЧ может ослабить иммунный ответ вашего организма на вакцину, то есть сделать прививку менее эффективной. Кроме того, стимулируя иммунную систему, вакцины могут вызвать временный рост вирусной нагрузки.
Антиретровирусные препараты (АРТ) подавляют размножение вируса и позволяют иммунитету восстановиться. Если человеку недавно поставили диагноз ВИЧ, возникает вопрос, стоит ли делать прививки до начала приёма АРТ. Но каждый случай индивидуален, этот вопрос стоит обсудить с лечащим врачом.
Вызывают ли вакцины побочные эффекты?
Любая вакцина может вызвать побочные эффекты. Как правило, они незначительны (болезненность в месте инъекции или субфебрильная температура) и проходят в течение нескольких дней.
Тяжелые реакции на вакцины редки. Перед вакцинацией поговорите со своим врачом о преимуществах и рисках вакцины и возможных побочных эффектах.
Путешествия и вакцины
Если вы планируете поездку, вам могут понадобиться прививки против ряда болезней: желтой лихорадки, бешенства, клещевого энцефалита или брюшного тифа.
Если у вас ВИЧ, поговорите со своим врачом о вакцинах, которые вам можно сделать до путешествия.
Имейте в виду:
Если требуется иммунизация и доступна только живая ослабленная вакцина, узнайте, насколько высоки потенциальные риски и не превышают ли они потенциальную защиту.
Если вы начали проходить терапию, но число лимфоцитов CD4+ менее 200 клеток, ваш лечащий врач может рекомендовать отложить поездку, пока АРТ не подействует и иммунная система не восстановится.
Существует ли вакцина против ВИЧ?
Нет. За прошедшие десятилетия учёные несколько раз пытались разработать подобную вакцину, но иммунный ответ был слишком слаб, чтобы подавить размножение ВИЧ. Но разработки в этой сфере продолжаются. О текущей ситуации вы можете узнать из материала СПИД.ЦЕНТРа.
ВИЧ-инфекция и вакцинация от коронавируса. Ответы на главные вопросы
Можно ли ВИЧ-положительным вакцинироваться против коронавируса?
Можно и нужно. ВИЧ-инфекция не является противопоказанием к вакцинации. Вакцинация — единственный способ снизить вероятность инфицирования, а также риски тяжелого течения и смерти от COVID-19.
Как люди с ВИЧ переносят вакцинацию?
Так же, как и люди без ВИЧ. Уже более 500 ВИЧ-положительных пациентов Московского областного центра СПИДа отмечали, что после вакцинации они не испытывали особенных побочных эффектов по сравнению с ВИЧ-отрицательными людьми. Повышение температуры, боль в мышцах или дискомфорт в месте инъекции возможны, но, как правило, они проходят за пару дней.
Разве препараты антиретровирусной терапии не защищают меня от коронавируса?
Пациенты с ВИЧ-инфекцией, принимающие терапию, могут заболеть COVID-19. Ранние исследования, которые демонстрировали эффективность некоторых препаратов для лечения ВИЧ-инфекции (например, Калетра) против коронавируса, были опровергнуты более масштабными клиническими испытаниями. Однако позже появились исследования, показавшие, что Тенофовир может снижать вероятность тяжелого течения коронавирусной инфекции.
У меня низкий иммунный статус, мне же нельзя делать прививки?
Наоборот, если уровень ваших CD4+ Т-лимфоцитов 0-200 клеток/мл, а вирусная нагрузка определяемая, то вам нужно прививаться в приоритетном порядке. Британская ассоциация по СПИДу (BHIVA) в своих рекомендацияхсообщает, что люди с низким иммунным статусом более уязвимы к развитию тяжелого течения COVID-19 и должны быть вакцинированы в первую очередь. Возможно, что в таком случае иммунный ответ на вакцинацию будет не такой сильный, как у людей с нормальным иммунным статусом, но вакцинировавшись, вы снизите собственные риски.
У меня хроническое заболевание (сердечно-сосудистое, легочное, аутоиммунное), мне запрещено вакцинироваться?
Люди, имеющие хронические заболевания, — это одна из основных групп риска в контексте COVID-19.
Поэтому любое хроническое заболевание вне обострения это не только не противопоказание, а наоборот, еще один довод в пользу вакцинации. Безусловно, решение о вакцинации при наличии хронических заболеваний необходимо принимать после консультации с квалифицированным профильным специалистом.
Я переболел (у меня есть антитела), нужно ли вакцинироваться?
Вакцинироваться нужно, чтобы активировать иммунную систему и снизить собственные риски.
На сегодняшний день ни один из тестов не позволяет надежно предсказать уровень защиты от COVID-19, но по данным исследований, лучшее время для вакцинации — через 3-7 месяцев с момента болезни.
Какую вакцину выбрать?
На сегодняшний день самая проверенная вакцина из доступных в России вакцин — «Спутник V». Она однозначно эффективна и безопасна, по ней есть данные трех стадий клинических исследований, достойные результаты из России и других стран мира, например Аргентины и Сан-Марино.
Вакцина содержит вирус, она может быть опасна?
В вакцине «Спутник V» нет настоящего коронавируса — заразиться COVID-19 из-за ее применения невозможно. Вакцина содержит в себе аденовирус, в который встроен небольшой кусочек, кодирующий так называемый шип коронавируса. Аденовирус не может размножаться и приводить к болезни, зато может вызвать реакцию иммунной системы, которая «подготовится» к проникновению настоящего коронавируса.
А другие вакцины?
Определенно судить об эффективности и безопасности остальных доступных в России вакцин достаточно сложно. Опубликованные данные по вакцине «ЭпиВакКорона» (ГНЦ ВБ «Вектор») неубедительны и не позволяют однозначно рекомендовать ее для массового применения.
По вакцине «КовиВак» (Центр им. Чумакова) на сегодняшний день не опубликовано ни одного исследования. Это значит, что делать выводы о ее безопасности и эффективности было бы преждевременно. Надеемся, что в будущем у нас будет возможность получить больше данных об этих препаратах.
Можно ли заболеть после вакцинации?
Да, это возможно, таких случаев будет регистрироваться все больше, хотя это не означает, что каждый привитый человек заболеет. Как правило, вакцинированные люди переносят COVID-19 в легкой форме. Помните, что рекомендации по ношению масок и социальному дистанцированию актуальны и для вакцинированных.
Мне отказали в вакцинации из-за моего ВИЧ-положительного статуса, что делать?
Требовать письменный отказ, обратиться в другой пункт вакцинации (сообщать о своем ВИЧ-статусе не обязательно), а также сообщить нам на @aids.center
Что-то я все равно сомневаюсь…
В России идет быстрый рост новых заражений, а значит, практически каждому человеку придется переболеть или вакцинироваться. Вероятность серьезных осложнений после прививки намного меньше, чем после или во время перенесенного COVID-19. Решение за вами, но специалисты в области инфекционных заболеваний предупреждают, что лучшее решение на сегодняшний день — вакцинироваться «Спутником V».
Напишите нам
ВИЧ-положительным рекомендуют прививку от гриппа осенью.
Американский журнал POZ опубликовал напоминание для людей с ВИЧ о том, что в течение сентября или октября каждого года рекомендуется делать прививку против гриппа. Не так давно российское исследование показало, что грипп повышает риск сердечного приступа, причем даже у ВИЧ-отрицательных людей без проблем с иммунной системой. Если у человека уже есть сердечные заболевания, а у многих людей с ВИЧ они есть, то грипп может быть для них смертельно опасен. Людям с ВИЧ обычно рекомендуется прививка от гриппа раз в год, а также прививка против пневмококковой пневмонии раз в пять лет.
Прививка против гриппа у людей с ВИЧ может иметь следующие особенности:
Если уровень CD4 ниже 200 клеток/мл, то вакцинация может быть неэффективна. Людям с таким низким иммунным статусом рекомендуется проконсультироваться с лечащим врачом, прежде чем делать прививку.
Вакцина не может вызвать сам грипп, но в течение дня после прививки люди могут чувствовать себя больными. Это связано с реакцией иммунной системы, когда она вырабатывает антитела на вакцину.
Вакцина в виде назального спрея содержит живой вирус, поэтому она противопоказана людям с ВИЧ.
Вакцинация против гриппа эффективна, когда большое число людей прошло ее. Особенно это важно людям, чья иммунная система работает плохо, и поэтому у них выше риск осложнений от гриппа. В первую очередь это относится к пожилым людям, а также к людям с иммунодефицитами, в том числе с ВИЧ-инфекцией. Родственникам и друзьям таких людей рекомендуется пройти вакцинацию против гриппа, учитывая, что для их близких инфекция может быть более опасна.
Грипп или не грипп: делать ли прививку?
Как всегда, каждую осень, нас ожидает эпидемия, ежегодно убивающая тысячи наших соотечественников — эпидемия гриппа. Несмотря на официальные рекомендации всем взрослым людям проходить ежегодную вакцинацию от гриппа, население продолжает сомневаться относительно необходимости этой прививки. Особенно неясно, как поступать в отношении вакцинации от гриппа людям, живущим с ВИЧ.
Что собой представляет грипп?
Грипп — это инфекционное вирусное заболевание, поражающее респираторную систему человека (нос, горло, легкие). Не следует путать грипп и обычную простуду, это совершенно разные заболевания. Обычно грипп начинается внезапно и проявляется следующими симптомами:
Повышенная температура
Головная боль
Сильная усталость
Сухой кашель
Першение в горле
Боли в мышцах
Грипп распространяется воздушно-капельным путем, то есть когда другой человек кашляет, чихает или говорит, вирус попадает в воздух, и другие люди могут вдохнуть этот вирус. Попав в нос, горло или легкие вирус начинает размножаться и вызывает характерные симптомы. Реже вирус передается при прикосновении к поверхностям, на которых находится вирус (например, дверным ручкам), если потом человек прикасается ко рту или носу.
Грипп может передаваться другим людям за день до того, как человек сам заболеет. Взрослые могут распространять вирус в течение трех-семи дней после начала симптомов. Симптомы гриппа проявляются примерно через четыре дня после того, как вирус попал в организм. У некоторых людей гриппа протекает бессимптомно, хотя они могут передавать вирус окружающим.
В Северном Полушарии период эпидемии гриппа обычно наблюдается с ноября по апрель. Однако, в это же время чаще всего встречаются другие респираторные инфекции с похожими симптомами, и очень часто трудно определить, действительно ли у человека грипп, или это другая инфекция.
Мифы о прививке от гриппа
От гриппа еще никто не умирал
Грипп может привести к пневмонии, которая ежегодно оборачивается госпитализацией и смертью для многих людей. Хотя в основном грипп опасен для людей старше 65 и детей до 2 лет, он остается серьезным заболеванием для всех людей.
Вакцина не может защитить от гриппа
Вакцина от гриппа разрабатывается для каждого региона ежегодно, с учетом данных ВОЗ. Если человек делает ежегодную вакцинацию — он максимально защищен от гриппа. Правда, что ни одна вакцина в мире не может гарантировать стопроцентной защиты. У некоторых людей, даже после прививки, может развиться грипп, хотя он и будет, скорее всего, проходить в гораздо более мягкой форме. Кроме того, вакцина не может защитить от других «простудных» заболеваний с похожими на грипп симптомами.
Побочные эффекты от прививки могут быть хуже самого гриппа
Самый частый побочный эффект от прививки — это раздражение на месте инъекции. Также после прививки может немного подняться температура. Риск, что у человека окажется аллергия на прививку меньше, чем риск осложнений в результате инфицирования гриппом. Вакцина от гриппа противопоказана людям с аллергией на куриные яйца (их используют при производстве вакцины), а также людям, у которых ранее наблюдалась аллергическая реакция после прививки от гриппа.
Прививку имеет смысл делать только до декабря
Вакцинация против гриппа может проводится как до начала эпидемии, так и во время нее. Хотя лучшее время для вакцинации — это сентябрь-октябрь, лучше поздно чем никогда.
В чем особенности вакцинации для людей с ВИЧ?
ВИЧ наносит вред иммунной системе, вместе с этим может измениться реакция иммунной системы на вакцину. Следует отметить, что людям с ВИЧ категорически противопоказаны, так называемые «живые вакцины», по счастью вакцина от гриппа к ним не относится, она содержит только частицы возбудителя. В целом, вакцинация при ВИЧ-инфекции имеет следующие особенности:
Вакцины временно повышают вирусную нагрузку. Тем не менее, защита от гриппа, вирусного гепатита и других инфекций этого вполне стоит. Не сдавайте анализ на вирусную нагрузку спустя месяц после любой вакцинации.
Если у вас низкий иммунный статус, вакцина может не сработать.
Стоит ли вообще проходить вакцинацию от гриппа, если у тебя ВИЧ?
Грипп становится причиной тысяч и миллионов смертей ежегодно. При этом он относится к инфекциям, предотвращаемым вакцинацией. По мнению большинства экспертов, ВИЧ-положительным людям, также как их ВИЧ-отрицательным родным и близким необходима ежегодная вакцинация. Хотя в подавляющем большинстве случаев грипп не приводит к тяжелым и необратимым последствиям, это не тот опыт, который хотелось бы повторять ежегодно. Вакцинация не связана со значительным риском для здоровья, за исключением неприятных ощущений в области укола, и редко, небольшого подъема температуры.
Изучалось ли действие вакцины от гриппа на людей с ВИЧ?
Действие вакцины от гриппа при ВИЧ-инфекции, известно лучше, чем действие любой другой вакцины. По заключению ученых из американского Института Джона Хопкинса, сделанного в еще 1996 году: «вакцина от гриппа не оказывает значительного влияния на уровень ВИЧ у пациентов с иммунным статусом между 200 и 500». И хотя у ученых еще есть поле для исследований в данной области, пока что все полученные данные говорят о безопасности вакцины от гриппа для людей, живущих с ВИЧ.
Как может повлиять вакцинация на вирусную нагрузку?
Вакцина от гриппа, как и любая другая вакцина, может вызвать небольшое повышение вирусной нагрузки. В свое время по этой причине людям с ВИЧ не рекомендовали вакцинацию от гриппа. Однако, сейчас очевидно, что это повышение носит временный характер, и вирусная нагрузка вскоре возвращается на круги своя. Подобное увеличение вирусной нагрузки длится не дольше 4-6 недель. Важно запомнить, что лечащий врач должен был в курсе всех ваших вакцинаций. Также, после прививки от гриппа нельзя будет сдавать тест на вирусную нагрузку как минимум недели 2-4 недели. В противном случае вы можете получить завышенный результат анализа.
Можно ли делать прививку от гриппа, если ты принимаешь терапию?
Единственное серьезное побочное действие вакцины в связи с ВИЧ — это временное повышение вирусной нагрузки. Однако, это не относятся к людям, которые успешно принимают антиретровирусную терапию, и чья вирусная нагрузка не определяется. Некоторые ученые даже думают, что подобная стимуляция размножения ВИЧ даже поможет терапии эффективнее «добивать» вирус. Теоретически, можно предположить, что если терапия действует на человека недостаточно хорошо, и его вирусная нагрузка определяется тест-системой, то подобная вакцинация может ускорить развитие резистентности. Однако, достоверных данных на этот счет пока нет. Так что делать прививку от гриппа при приеме терапии не противопоказано. В любом случае, если вы решили сделать прививку, обязательно обсудите этот вопрос с врачом.
Можно ли делать прививку от гриппа при низком иммунном статусе?
Чем ниже иммунный статус человека, тем меньше вероятность, что вакцинация, в том числе и вакцинация от гриппа, сможет защитить его от инфекции. С другой стороны, вероятность того, что человек инфицируется гриппом, при низком иммунном статусе возрастает. К сожалению, при низком иммунном статусе также возрастает риск побочных эффектов прививки — симптомов простуды после вакцинации и небольшого увеличения вирусной нагрузки. Но если нет других противопоказаний — это не повод пропускать вакцинацию.
Что делать, если все-таки у тебя грипп?
Грипп не относится к оппортунистическим инфекциям, и у ВИЧ-положительных людей он протекает точно также, как и у всех остальных. Тем не менее, он остается очень серьезным заболеванием. Если у вас наблюдаются симптомы гриппа, важно:
Соблюдать строгий постельный режим и как можно больше отдыхать
Пить как можно больше жидкости
Избегать употребления алкоголя и курения
Принимать препараты, облегчающие симптомы гриппа (лучше, чтобы их назначил врач)
Грипп — это вирусная инфекция, так что никакие антибиотики на нее не подействуют. Не следует экспериментировать и употреблять подобные препараты, в лучшем случае они бесполезны, в худшем могут иметь побочные действия. Никогда не давайте детям или подросткам с симптомами гриппа аспирин, или препараты его содержащие.
Многие люди верят в так называемый «желудочный грипп», который помимо обычных симптомов вызывает тошноту, рвоту и диарею. Однако, в реальности никакого «желудочного гриппа» не существует. Очень редко, особенно у детей, при гриппе действительно могут наблюдаться рвота или диарея. Но грипп — это респираторное заболевание, оно не влияет непосредственно на пищеварительную систему. Если у вас симптомы «желудочного гриппа», они, скорее всего, вызваны вирусной, бактериальной или паразитарной инфекцией, для лечения которой понадобятся специальные лекарственные препараты.
- Renouard, «Histoire de la medicine» (П., 1948).
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- https://spid.center/ru/articles/1194/.
- https://spid.center/ru/articles/3294/.
- https://apvienibahiv.lv/privivka-ot-grippa.
- Frédault, «Histoire de la médecine» (П., 1970).
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.