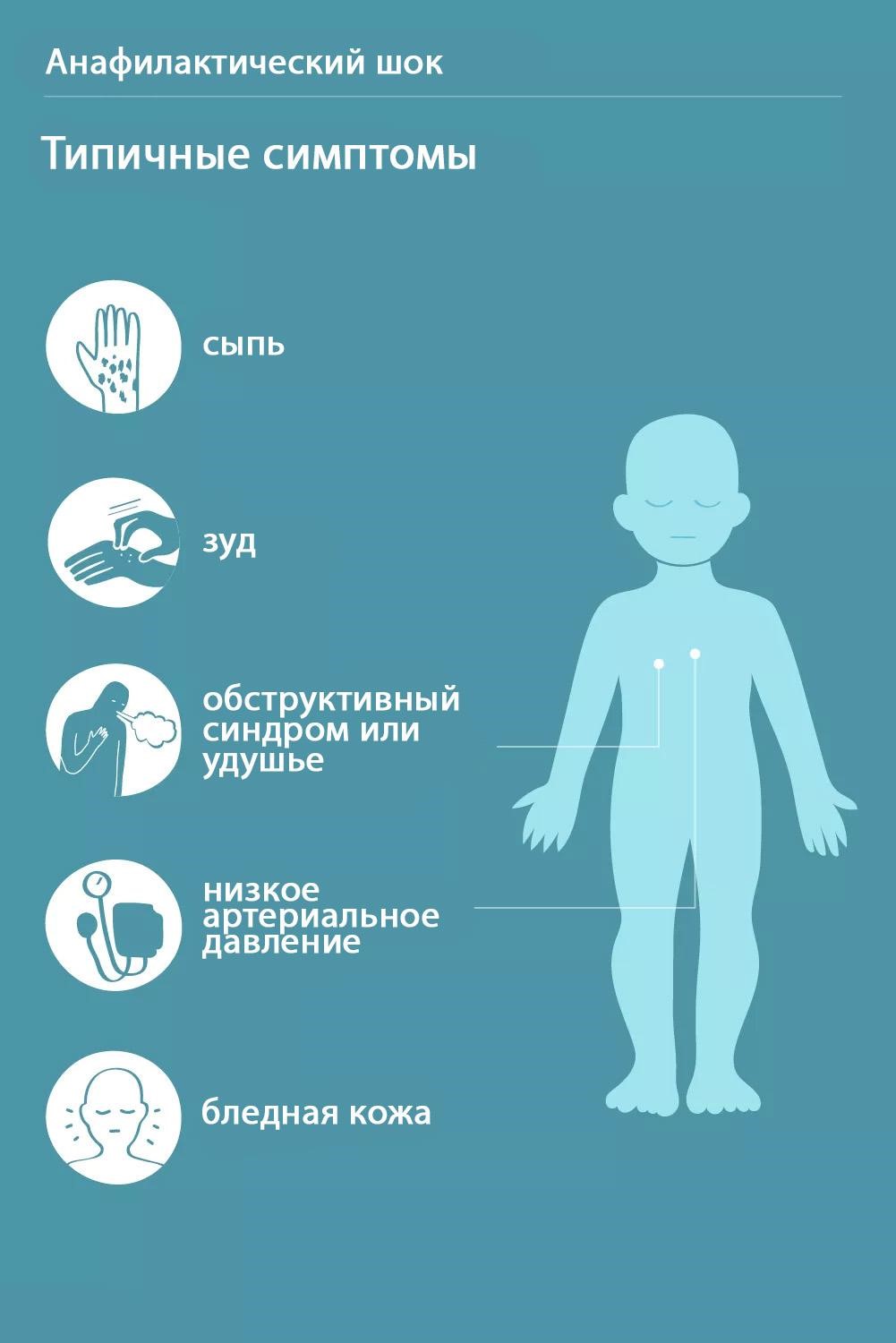
Простые ответы на непростые вопросы, которые наиболее часто возникают по поводу вакцинации против гриппа
Можно ли после вакцинации против гриппа заболеть гриппом?
Ни одна вакцина не вызывает формирования иммунитета у 100% привитых лиц. Это зависит в первую очередь от самого организма человека, от его способности к выработке иммунитета. Самые низкие показатели защиты — у лиц с иммунодифецитом. Кроме того, вакцина против гриппа защищает не с первых дней после введения.
Для формирования специфического иммунитета после прививки должно пройти время (в среднем не менее двух недель). Если в течение этого промежутка времени привитый человек столкнется с больным гриппом, то он может заразиться и заболеть.
Нужно помнить, что прививка от гриппа защищает именно и только от гриппа, а не от всех простудных заболеваний. Частота ОРВИ другой этиологии у привитого человека в ряде случаев также может уменьшиться. Однако привитый от гриппа ребенок, безусловно, может инфицироваться другими респираторными вирусами и заболеть. Иногда это бывает причиной недоразумений: «Привили от гриппа и пять раз в году болел простудой» (но не гриппом!). А про то, что в прошлом году этот ребенок простудой болел десять раз, мама как-то забыла…
Зачем нужна вакцинация именно против гриппа, если так много вирусов вызывают похожие заболевания?
Грипп значительно отличается от других вирусных респираторных инфекций. Он очень заразен. Если в коллективе есть больной гриппом, то остальные члены коллектива заразятся почти неминуемо. При этом заразным человек- становится в последние дни инкубационного периода, еще до появления первых симптомов.
Помимо воздушно-капельного пути вирус гриппа может распространяться и контактным путем, т.к. некоторое время сохраняется на предметах в составе мелких капелек слюны. Не зря ВОЗ на второе место по эффективности предупреждения гриппа поместила элементарное мытье рук (на первом, конечно, вакцинопрофилактика).
Грипп распространяется молниеносно, чему способствует современный высокий уровень коммуникаций. Вирус гриппа очень изменчив: человеческий организм просто не успевает естественным образом приобрести иммунитет ко всем генетическим вариантам вируса.
Грипп протекает намного тяжелее остальных вирусных респираторных инфекций и имеет наибольшее число осложнении. Так, грипп входит в четверку основных причин пневмоний у подростков и молодых взрослых, а в период вспышек становится причиной половины пневмоний.
Все эти соображения и обусловливают тот факт, что для профилактики гриппа разработаны вакцины, которые продолжают с каждым годом совершенствоваться. А так же и тот факт, что вакцинопрофилактике гриппа уделяется большое внимание правительствами разных стран и Всемирной организацией здравоохранения.
Кто в наибольшей степени подвержен риску смерти от гриппа?
Группами риска по летальным исходам гриппа являются:
— пожилые люди (65 лет и старше);
— больные с хроническими заболеваниями легких (бронхиальная астма, хроническое обструктивное заболевание легких и т.д.);
— больные с хроническими заболеваниями сердца (врожденные пороки сердца, сердечная недостаточность, ишемическая болезнь сердца);
— больные с хроническими заболеваниями печени (цирроз печени);
— больные с хроническими болезнями почек (нефротический синдром и др.);
— больные с подавленным иммунитетом (заболевания или лекарства, .подавляющие иммунную систему);
— беременные женщины.
Наличие хронического заболевания, особенно вызывающего подавление иммунной системы, необходимо рассматривать не как противопоказание, а напротив, как показание к вакцинации, поскольку риск развития осложнений или летальных исходов в этой группе людей, без сомнения, наиболее высок.
Может быть, лучше проводить профилактику гриппа не вакциной, а лекарственными препаратами?
Можно, но эффективность такой профилактики будет ниже. Кроме того, лекарственные препараты имеют больше побочных эффектов в сравнении с вакцинами. И поскольку они не формируют длительной защиты, а эффективны только в период приема, принимать их придется довольно долго.
Какая вакцина от гриппа лучше?
Все современные противогриппозные вакцины имеют хороший защитный эффект и профиль безопасности. Все вакцины имеют аналогичный антигенный состав. Они различаются главным образом по способу изготовления (сплит-вакцины, субъединичные, виросомальные). Субъединичные и сплит-вакцины можно применять детям с шестимесячного возраста.
Более реактогенные живые и цельновириоиные вакцины в настоящее время не имеют массового применения.
Можно ли применять вакцины против гриппа у беременных?
Не только можно, но и нужно, т.к. беременные женщины относятся к группе «риска» но развитию тяжелых форм заболевания. Изменения, происходящие в организме женщины в период беременности, в ее сердечно -сосудистой, дыхательной, иммунной системе, делают ее более предрасположенной к гриппу, увеличивают частоту тяжелых форм и летальных исходов.
Кроме того, заболевание гриппом может привести к преждевременным родам и перинатальной смерти ребенка.
Через какое время вакцина против гриппа начинает «защищать*? Можно ли прививаться во время эпидемии, или если привитой человек заразится гриппом, то он заболеет еще тяжелее?
При введении противогриппозных вакцин антитела начинают вырабатываться довольно быстро: уже через 7 дней у большинства привитых обнаруживаются антитела в защитных уровнях. Но не у всех: у некоторых вакцинированных людей защитные уровни антител обнаруживаются только через 10-15 дней. Соответственно, если в этот период времени (до 7, а в некоторых случаях до 15 дней) человек встретится с вирусом гриппа, то он может заразиться и заболеть. Однако это не значит, что он заболеет тяжелее.
Введенная вакцина никаким образом не может увеличить тяжесть заболевания. Но и начать защищать за короткий промежуток времени она не сможет: для выработки специфического иммунитета организму нужно некоторое время.
Отсюда строится и ответ на вопрос: «Можно ли прививаться во время эпидемии?» Теоретически, конечно, можно, но тогда желательно в течение 1-2 недель ограничить контакты с возможными источниками инфекции. В противном случае существует риск заражения. Для обеспечения наилучшей защиты следует прививаться до начала сезона гриппа.
Можно ли от вакцины против гриппа заразиться гриппом?
Это совершенно исключено. Все современные вакцины от гриппа не то, что не содержат живых вирусов, они не содержат даже целых вирусов — только их фрагменты. Конечно же эти фрагменты не могут вызвать заболевания.
Отрезанная от организма часть тела не может жить и функционировать самостоятельно — у вирусов то же самое.
Как защитить от гриппа детей до 6 месяцев жизни, которых еще нельзя прививать?
Смертность от гриппа среди младенцев весьма высока. Чтобы защитить их от гриппа, необходимо привить всех контактирующих с ними взрослых — родителей, братьев и сестер, бабушек и дедушек, а также нянь. И ни в коем случае нельзя в период эпидемии гриппа посещать с младенцами места с большим скоплением людей — торговые центры, рестораны, кинотеатры и т.д.
Какой вакциной против гриппа можно привиться человеку с реакцией на куриный белок?
В настоящее время не существует вакцины против гриппа, совсем несодержащей куриного белка.
Если в анамнезе у человека имеются серьезные реакции на куриный белок (анафилактический шок, отек Квинке), прививать от гриппа его нельзя. В этом случае желательно привить его окружение.
Может ли прививка от гриппа способствовать снижению иммунитета и частым простудам в дальнейшем?
Любая прививка активирует иммунитет, ведь она содержит антигены, в ответ на которые начинается интенсивная деятельность иммунной системы. Именно поэтому она не может способствовать снижению иммунитета.
Если ребенка привили против гриппа, а на завтра у него появились насморк и кашель, это каким-то образом связано с вакцинацией?
Вероятнее всего, это связано с посещением, поликлиники, где ребенок и заразился от кого-то из посетителей, или магазина, куда пошли, чтобы успокоить малыша. Вакцина от гриппа не содержит живых вирусов и кашля с насморком вызвать не может.Это лишний довод к тому, что вакцинироваться от гриппа нужно пораньше — до периода массовых респираторных заболеваний.
Как вести себя с человеком, который привился от ковида? От него можно заразиться? А сам он может заболеть? И зачем нам так много вакцин от одной болезни? Эти и другие вопросы корреспондент «Российской газеты» задала директору Иркутского научно-исследовательского противочумного института Сибири и Дальнего Востока, доктору медицинских наук, профессору Сергею Балахонову.
А маски снимать не надо
Сергей Владимирович, для чего нужно разрабатывать большое количество вакцин от коронавирусной инфекции?
Сергей Балахонов: Профилактическая вакцинация против COVID-19 в ситуации пандемии однозначно необходима. А разнообразие научных подходов к этому вопросу — опять же мировая практика. Мы не знаем какая платформа будет самой эффективной, безопасной и доступной для населения. Испытания покажут.
Хорошо, поставили человеку прививку от коронавирусной инфекции. Дальнейшие исследования показывают, что у него вырабатываются антитела, значит есть иммунитет. Означает ли это, что можно не носить маски?
Сергей Балахонов: Не существует вакцин со стопроцентной защитой от инфекции. В мировой многолетней практике работающей и допустимой для массового применения считается вакцина с показателем эффективности более 50 процентов.
Значит, инфицирование все же может произойти?
Сергей Балахонов: Большая доза возбудителя, попавшая в организм вакцинированного, может, в частности, вызвать так называемый прорыв иммунитета. Так что вероятность заражения есть и для вакцинированных. Другое дело, что привитый человек перенесет заболевание в легкой форме.
Вероятность заражения есть и для вакцинированных. Другое дело, что привитый человек перенесет заболевание в легкой форме
В период пандемии все же не стоит пренебрегать мерами индивидуальной защиты. Особенно в многолюдных местах, закрытых помещениях и общественном транспорте.
Скажите, а привитый человек может быть опасным для не привитого?
Сергей Балахонов: От того, что человек получил прививку он не становится заразным. Ну, только если все-таки позже он не заболел.
Однако я полагаю, что не привитый также может представлять опасность для привитого. Вдруг один другому прямо в лицо чихнет? Это я про прорыв иммунитета. Поэтому советую всем соблюдать социальное дистанцирование и носить защитные маски.
Есть противопоказания
Какие реакции на вакцинацию считаются нормальными?
Сергей Балахонов: Для начала надо знать о противопоказаниях к вакцинации. Например, это недавно перенесенные инфекционные заболевания.
Беременность, детский и пожилой возраст, аллергическая непереносимость компонентов вакцины.
Непосредственно после вакцинации может фиксироваться кратковременное повышение температуры тела, небольшое недомогание, зуд и жжение в месте укола. Об этих симптомах обычно предупреждает врач.
А как определить, что иммунитет к инфекции, от которой привился, закончился? Анализы на антитела сдавать?
Сергей Балахонов: Массовые вакцины, которые сейчас применяются, уже давно хорошо изучены. Сроки завершения их защитного действия определены испытаниями и многолетней практикой их использования.
То же самое произойдет и с вакцинами от SARS-Cov-2. По результатам испытаний на добровольцах будет определено время действия иммунитета. Это могут быть самые разные периоды. К примеру, прививка от оспы ставится однократно и «работает» всю жизнь. От столбняка также делается однократно, в детстве. А потом, уже во взрослом возрасте, проводится ревакцинация один раз в 10 лет.

Профессор Сергей Балахонов уверен, в условиях любой пандемии надо создавать множество разных вакцин. Фото: Евгений Козырев.
Учебное пособие для иммунитета
Поясните, пожалуйста, в чем разница между вакциной Спутник V, которая уже проходит третий этап испытаний, и вновь зарегистрированной вакциной научного центра вирусологии и биотехнологии «Вектор»?
Сергей Балахонов: В основе вакцины Спутник V лежит аденовирусный вектор. Он безопасен и не может размножаться в организме человека. Это технологическая платформа вакцины.
С помощью высокотехнологичных методов генной инженерии к вектору присоединяются фрагменты генома возбудителя коронавирусной инфекции, определяющие синтез иммуногенных белков патогена. Которые, собственно, и влияют на выработку иммунитета привитого человека. Этот подход широко известен и применяется многими разработчиками вакцин против самых разных инфекционных болезней.
Что касается вакцины ЭпиВакКорона, то она создана совершенно на иной технологической платформе. Это синтетические белки — пептиды, полностью имитирующие строение и свойства белков вируса SARS-CoV-2, отвечающих за его агрессивность, патогенность и иммуногенность. Эти пептиды называются эпитопными. Что, кстати, отражено в названии вакцины.
Вводится синтетика в организм человека и что должно произойти?
Сергей Балахонов: Иммуноглобулины, связываясь с этим белком, распознают чужака и начинают активно нейтрализовывать его. А самое главное — запоминают агрессора. И в случае проникновения реального коронавируса, незамедлительно включают все защитные функции.
То есть эта пептидная вакцина — муляж, обманка?
Сергей Балахонов: Я бы назвал ее «учебным пособием» для иммунной системы организма. Это, наверное, более точная аналогия. Причем обязательно повторение прививки для усиления иммунного ответа. ЭпиВакКорона вводится двукратно, ревакцинация проводится через 21 день.
Испытывают вакцину против ВИЧ
Существуют ли подобные «учебные пособия» против других особо опасных инфекций?
Сергей Балахонов: Пептидных вакцин, доведенных до стадии клинических испытаний, в мире не так много. В России такие разработки ведутся.
Так, к примеру, в Институте биоорганической химии РАН им. академиков Шемякина и Овчинникова была разработана синтетическая пептидная вакцина против ящура, которая обеспечивает защиту от вируса в течение года после однократной иммунизации. Также есть перспективные разработки эпитопных вакцин против гепатита С и ВИЧ. Они сейчас находятся на стадии испытаний.
Как синтезируется пептид?
Сергей Балахонов: Пептид — это биополимер, мономерами которого являются аминокислоты, соединенные в виде цепочки. «Звенья» этой искусственной цепочки копируют последовательность аминокислот реального вирусного белка. Важное значение также имеет определенная структурированность синтезируемого пептида. Это многоступенчатый процесс сложных химических реакций, требующий очень продвинутого технического оснащения.
То есть, надо полагать, и существенных финансовых вложений? Не проще ли идти уже проторенным путем и создавать вакцины на традиционных платформах?
Сергей Балахонов: Пептидная вакцина имеет определенные перспективы благодаря заявленной нетоксичности и, соответственно, биобезопасности. Ведь здесь используются химические соединения, то есть — ничего живого. Поэтому, даже теоретически, осложнения, связанные с применением векторных вакцин или «живых» вакцин (имеющие в составе живые вирусы или бактерии), исключены.

В пандемию не стоит пренебрегать мерами индивидуальной защиты. Фото: Евгений Козырев
Для стариков и детей
Поэтому ЭпиВакКорона ориентирована на детей и людей пожилого возраста?
Сергей Балахонов: Первый этап массовых испытаний все же будет проводится на группе от 18 до 60 лет. Также, по информации разработчика, позднее будет проведено отдельное пострегистрационное клиническое исследование 150 добровольцев старше 60 лет.
Почему пожилым людям и детям уделяют особое внимание при вакцинации?
Сергей Балахонов: Как правило, к сожалению, у большинства пожилых людей присутствуют хронические заболевания. Они, как уже показала пандемия коронавирусной инфекции, имеют свойство резко активироваться и обостряться при инфицировании SARS-CoV-2. Именно этим вызвана осторожность.
Дети также попадают в зону риска в связи с особенностями растущего организма и несформированностью естественного иммунитета ко многим заболеваниям. Эти возрастные ограничения — общемировая практика испытания и исследования новых вакцин.
А что вы скажете о случаях повторных заражений COVID-19?
Сергей Балахонов: В рамках исследований на уровень популяционного иммунитета населения Иркутской области, которые ведет противочумный институт, не выявлено ни одного повторного заражения коронавирусной инфекцией.
Тем временем мы имеем достоверные данные, что иммунитет, сформировавшийся после перенесенного COVID-19, определяется спустя 5-6 месяцев в достаточно высоком титре. И это вселяет оптимизм. Изучение коронавируса продолжается.
Все материалы сюжета «COVID-19. Мы справимся!» читайте здесь.
Нелишняя осторожность: можно ли заболеть коронавирусом от прививки
Аналитика
С ростом числа вакцинированных от COVID-19 все чаще приходится слышать о случаях заболевания коронавирусом уже после прививки. Возможно ли это и что делать, если вы заболели, выясняет NewsTracker.
По состоянию на 18 апреля 2021 года на Ставрополье сделано более 103 тысяч инъекций вакцины против коронавируса. Количество вакцинированных растет с каждым днем. Цель — сделать прививки как минимум половине населения края, то есть примерно 1,4 миллиона человек. Только после этого можно будет говорить о появлении коллективного иммунитета против коварного вируса SARS-CoV-2, более известного как коронавирусная инфекция.
К сожалению, не все жители края разделяют этот оптимизм. И речь не только о принципиальных антипрививочниках, которые выступают против любой вакцины. Все чаще приходится слышать, что после прививки человек может быть заразным, что российская вакцина неэффективна или что нам вообще колют плацебо. NewsTracker вместе с экспертами разобрался, как работает прививка против коронавируса, какова вероятность того, что привитый человек — заразный, и какие меры предосторожности надо соблюдать даже после вакцинации.
Можно ли заразиться коронавирусом после первой дозы вакцины
Две российские вакцины, которые применяются на Ставрополье — «Спутник V» и «ЭпиВакКорона» — являются двухкомпонентными. То есть пациенту делают две инъекции. После прививки первым компонентом проходит три недели, прежде чем человек получает вторую инъекцию. Обе вакцины являются безопасными и эффективными — это гарантируют ученые, которые их разработали.
Фото:Пресс-служба Роспотребнадзора
По словам гендиректора Государственного научного центра вирусологии и биотехнологии «Вектор» Рината Максютова, во время испытаний «ЭпиВакКороны» у 94% пациентов на 42-й день после введения первого компонента выработались антитела. Это значит, что у них появился иммунитет против коронавируса. Примерно такова же эффективность и первого препарата — «Спутник V» разработки Национального исследовательского центра эпидемиологии и микробиологии имени Н. Ф. Гамалеи.
Но ключевое здесь — срок, который должен пройти после прививки. Устойчивый, полноценный иммунитет против COVID-19 вырабатывается только примерно через три недели после второго компонента. Проще говоря, после первой прививки человек еще может быть заразным. Более того, он может заболеть и сам. Но, как правило, даже после введения первого компонента пациент переносит COVID-19 легче, поскольку организм уже начинает вырабатывать антитела.
Когда есть вероятность инфицирования
Итак, мы разобрались в вопросе, можно ли заболеть коронавирусом после прививки. Можно. И если человек заболел после первой или второй прививки — ничего удивительного в этом нет. Более того, заболеть после инъекции можно точно так же, как и совсем без прививки. Но это не значит, что российские препараты против коронавируса неэффективны. Все объясняется механизмом действия вакцины.
Прежде всего следует понимать, что вакцина — это не лекарство от коронавируса. Прививку не делают тем пациентам, у которых острая фаза заболевания COVID-19 и любой другой респираторной инфекции. Вакцина нужна для того, чтобы организм запустил собственный иммунный механизм — начал вырабатывать антитела (иммуноглобулины), которые атакуют и уничтожают вирус. О том, как это работает, подробнее можно почитать здесь.
Таким образом, после вакцинации нужно продолжать соблюдать меры предосторожности и ограничения: носить маски и перчатки, стараться меньше контактировать с посторонними, соблюдать гигиену и чаще мыть руки с мылом и так далее — все то, к чему мы привыкли за время пандемии. После первой и второй инъекции на протяжении примерно еще трех недель человек не только потенциально заразен, но и имеет все шансы заболеть коронавирусом.
Опасность после проведения прививки
Вероятность заразить другого человека коронавирусом или заболеть самому сохраняется и после вакцинации. Однако все проведенные исследования и статистика последних месяцев показывают, что у большинства вакцинированных по прошествии тех самых трех недель после второй инъекции вырабатывается достаточно эффективный иммунитет. По истечении этого срока, даже если человек будет контактировать с заразившимся или больным, вероятность, что он заразится сам, достаточно невелика. Таким образом, российская вакцина против коронавируса доказывает свою эффективность.
Кроме вероятности заболеть коронавирусом, после прививки могут также наблюдаться побочные эффекты. Испытуемые и многие из тех, кто уже получил вакцину, описывают типичные побочные эффекты как небольшое повышение температуры, озноб, недомогание, иногда насморк, кашель и тошноту, ломоту в суставах. Однако все эти симптомы протекают в достаточно легкой форме и проходят самостоятельно, без дополнительного лечения.
Защищает ли вакцинация от коронавируса
Вопреки всем сомнениям и теориям заговора, исследования доказали, что зарегистрированные российские вакцины эффективно защищают от заражения SARS-CoV-2. Иммунитет после прививки как «Спутником V», так и «ЭпиВакКороной» возникает более чем в 95% случаев. То есть практически все пациенты после обоих компонентов препарата и небольшого периода ожидания могут говорить о наличии у них природного защитного механизма против коронавируса. И это — доказанный факт.
Фото:instagram.com/volonter26
Другой вопрос — как долго после прививки сохраняется иммунитет. Эта главная дилемма, над которой сейчас работают ученые. Пока считается, что антитела после прививки сохраняются примерно год. Возможно, иммунитет действует и дольше, но это еще не доказано, так как со дня первых прививок людям еще не прошло года. Тем не менее, испытания на лабораторных обезьянах показали, что иммунитет может сохраняться и дольше года.
На нынешнем этапе считается, что прививаться против коронавируса мы будем ежегодно, как в случае с гриппом. Параллельно российские исследователи работают над еще одним амбициозным проектом: они попробуют совместить вакцины от коронавируса и гриппа в одном препарате. Если у них это получится, то в будущем можно будет получить один укол сразу против двух болезней.
После прививки можно не заболеть, но заражать других?
Такая вероятность тоже есть. Человек после прививки против коронавируса может быть заразен для тех, кто вакцину еще не получил и ковидом не переболел. У таких людей еще нет природного защитного механизма, выработанного организмом в ответ на инфекцию или препарат. А тот, кто прививку уже получил, может сам того не замечая, переносить опасный вирус.
Именно поэтому власти не спешат полностью снимать ограничительные меры, даже когда вакцинированных граждан, казалось бы, становится все больше. Людям советуют продолжать носить маски, перчатки и избегать массового скопления людей, даже если они получили вакцину и уверены, что сами не заболеют.
Мнение врачей
Еще один распространенный страх, связанный с вакциной от COVID-19, заключается в том, что препарат якобы бессилен против новых штаммов коронавируса. Еще совсем недавно было объявлено сенсационное открытие: в Великобритании нашли некий новый, мутировавший вирус SARS-CoV-2, который и опаснее, и заразнее прежнего. Потом ученые сообщали о еще нескольких штаммах, найденных в разных уголках планеты.
Гендиректор центра «Вектор» Ринат Максютов развенчивает миф: российские вакцины могут быть одинаково эффективны и против «обычного» коронавируса, и против мутировавшего. Все дело в том, что в основе препарата «ЭпиВакКорона» лежат пептиды — это частицы вирусного белка S. Эти частицы у вируса практически не подвержены мутациям. То есть как бы не изменялся коронавирус, пептиды у него остаются прежними. А ведь антитела научены распознавать «врага» именно по ним. Таким образом, как бы не маскировался вирус, российская вакцина его распознает.
Можно ли отказаться от прививки на коронавирус
С самого начала массовой вакцинации против коронавируса на Ставрополье в январе 2021 года власти и Минздрав подчеркивали: прививка сугубо добровольна. Если человек не хочет получать вакцину — он имеет полное право не делать ее. Все сообщения о том, что вакцинация может быть обязательной или тем более принудительной — не более чем преувеличенные слухи.
Тем не менее, медики продолжают настаивать: только прививка достаточно надежно защитит нас от коварного недуга и его печальных последствий. А о полной победе над COVID-19 можно будет говорить тогда, когда достаточно большое число жителей страны пройдет вакцинацию.
Нашли опечатку в тексте? Выделите её и нажмите ctrl+enter
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- https://36.rospotrebnadzor.ru/gr/18638.
- https://rg.ru/2020/10/21/reg-sibfo/vrach-poiasnil-mozhet-li-zarazit-drugih-chelovek-s-privivkoj-ot-covid-19.html.
- https://newstracker.ru/article/general/20-04-2021/nelishnyaya-ostorozhnost-mozhno-li-zabolet-koronavirusom-ot-privivki/se1.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Ковнер, «Очерки истории M.».
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.