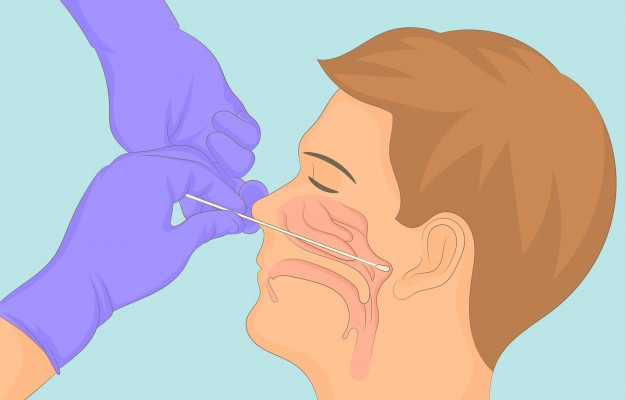
Взятие мазка из зева и носа проводится с целью бактериологического и вирусологического исследования для определения возбудителя заболевания. Мазок берут при подозрении на дифтерию, менингококковую инфекцию и новую коронавирусную инфекцию COVID-19 (SARS-CoV-2). Диагностика проводится разными методами: бактериологическими и ПРЦ (метод полимеразной цепной реакции). Для медицинской сестры важно правильно взять мазок, чтобы результат исследования был достоверным.

Оглавление
- Показания и противопоказания
- Оснащение
- Алгоритм процедуры
- Хранение и отправка материала
- Правила забора проб на SARS-CoV-2
Взятие мазка из зева и носа: показания и противопоказания
Цели взятия мазков из зева и носа следующие:
- выявление возбудителя заболевания
- выявление бактерионосительства
- определение чувствительности микрофлоры ротоглотки и носоглотки к антибиотикам
Показания для манипуляции:
- ангина, в особенности — при наличии патологического выпота на миндалинах
- паратонзиллит
- паратонзилляный (заглоточный) абсцесс
- инфекционный мононуклеоз
- стенозирующий ларингит, ларинготрахеит
- подозрение на носительство стрептококковой и стафилококковой инфекции
- подозрение на дифтерию
- контакт с больным дифтерией
- подозрение на коклюш
- контакт с больным коклюшем
- подозрение на менингит
- контакт с больным менингитом
- подозрение на коронавирусную инфекцию
- контакт с больным COVID-19
Противопоказания:
абсолютных — нет. Относительные:
- невозможность открыть рот
- травмы, ожоги лица
- анатомический дефект костей черепа
- геморрагический диатез в тяжелой форме
Оснащение для проведения манипуляции
Для взятия мазка из зева и носа необходимо подготовить:
- средства индивидуальной защиты (СИЗ) для медицинского работника — одноразовый дополнительный халат, шапочка, маска или респиратор, защитные очки или щиток, двойные перчатки
- бланк направления на исследование
- штатив для пробирок
- стерильные зонды-тампоны
- пробирки с транспортной средой
- стерильный шпатель
- стеклограф или нестираемый маркер
- емкости с дезинфицирующими растворами
Набор для взятия мазка
Перед выполнением процедуры следует подготовить набор для забора мазка. Тип микроорганизма и планируемый тест определяют тип зонда-тампона и субстрата.
Для забора материала для исследования методом ПЦР следует использовать только зонды-тампоны с синтетическим волокном, намотанным на пластиковый стержень (другие могут вызвать ингибирование ПЦР). Нельзя использовать зонды-тампоны из органическим материалов (напр. хлопка, дерева) или с альгината кальция, поскольку они могут ингибировать ПЦР.
Кроме того, при взятии мазка в направлении коклюша не следует использовать хлопковые тампоны или тампоны из искусственного шелка (района). Полиэстеровые, дакроновые или нейлоновые тампоны на пластиковом стержне, вероятно, являются универсальными. На стержне зонда-тампона имеется: заводская отметка глубины, на которую он должен быть вставлен, и сужение, на котором его следует сломать после опускания в пробирку.
В случае диагностики на наличие SARS-CoV-2 можно использовать:
- коммерческие наборы — содержат гибкий флокированный пластиковый зонд и пробирку с вирусологической средой
- наборы home made (для мазков из горла и носа), содержащие:
- стерильные флокированные или стандартные пластиковые зонды-тампоны с тампонами из дакрона, вискозы или искусственного шелка
- пробирки со стерильным забуференным 0,9 % раствором NaCl в объеме, позволяющем погрузить конец зонда-тампона (рис. 1).
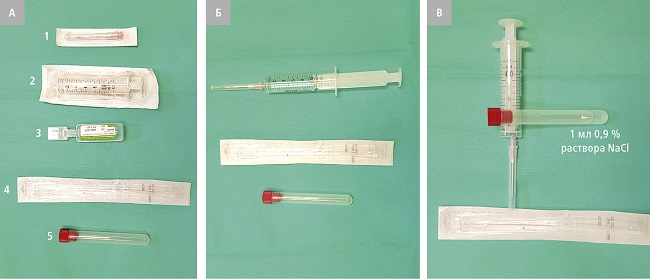
Рисунок 1. A — оборудование, необходимое для приготовления набора home made: 1 — игла для набирания 0,9 % раствора NaCl, 2 — шприц, 3 -небольшая упаковка с 0,9 % раствором NaCl (следует использовать небольшие упаковки, чтобы избежать контаминации раствора при его многократном использовании), 4 — зонд-тампон, 5 — пробирка. Б — 0,9 % раствор NaCl должен быть набран в шприц в асептических условиях. В — примерно 1 мл раствора следует налить в пробирку, в которую после взятия мазка будет помещен зонд-тампон
Перед взятием мазка следует описать пробирку, в которую будет помещен зонд-тампон, и наклеить на нее код (если требуется; рис. 2).
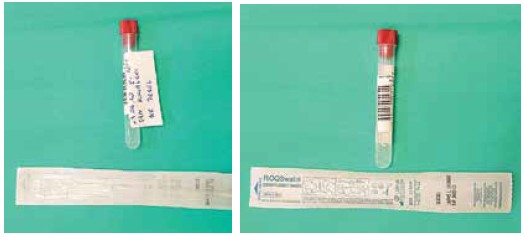
Рисунок 2. Описание и приклеивание кода на пробирку. На пробирке должна быть указана следующая информация: имя и фамилия пациента, дата рождения, дата и время взятия мазка
Взятие мазка из зева и носа: алгоритм
При заборе материала важно! правильно держать зонд — между большим пальцем и остальными пальцами кисти, взяв его в руку, как писчее перо:
- Вымыть руки гигиеническим способом
- Надеть средства индивидуальной защиты
- Представиться пациенту
- Идентифицировать личность пациента
- Убедиться в наличии информированного согласия на проведение процедуры
- Объяснить пациенту цель и ход процедуры
- Заполнить бланк направления на исследование
- Промаркировать пробирки
- Предложить пациенту удобно сесть лицом к источнику света
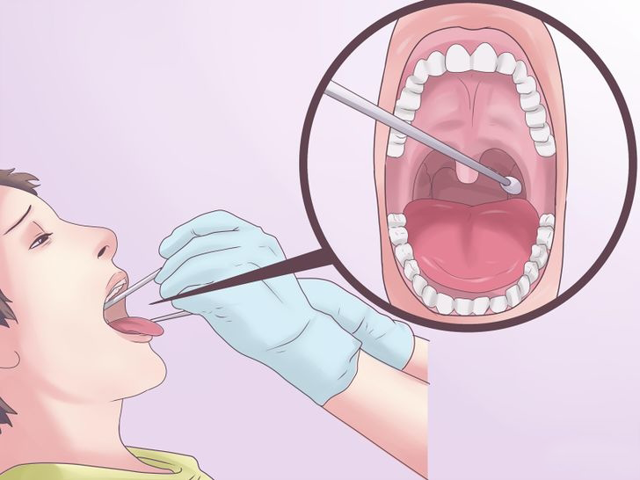
Взятие мазка из зева
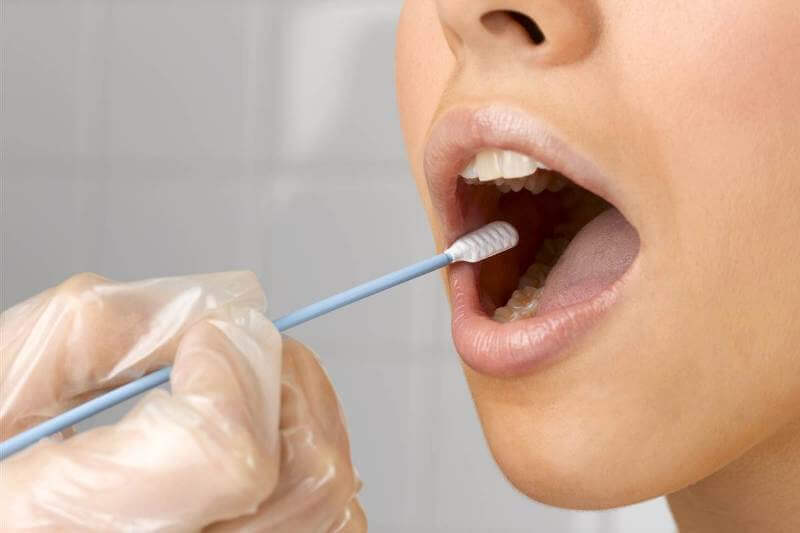
Материал из зева и ротоглотки на дифтерию, коклюш, коронавирус, менингит, стафилло- и стрептококки следует забирать натощак и до приема лекарств либо не ранее, чем через 2 часа после приема пищи. Методика следующая:
- Попросить пациента слегка запрокинуть голову
- Взять в левую руку пробирку со стерильным влажным зондом и стерильный шпатель
- Попросить пациента открыть рот
- Левой рукой надавить на корень языка, правой — извлечь из пробирки стерильный зонд
- Не касаясь зубов, слизистой языка и щёк, вращательными движениями провести зондом по дужкам и миндалинам, при необходимости — задней стенке ротоглотки. При взятии мазка на коклюш, коронавирус, менингит, носительство стрептококковой и стафилококковой инфекций — обязательно с задней стенки ротоглотки! Если имеются налёты — провести по границе здоровой и пораженной ткани, слегка нажимая на них зондом
- Извлечь зонд и сразу поместить его в пробирку, не касаясь её стенок
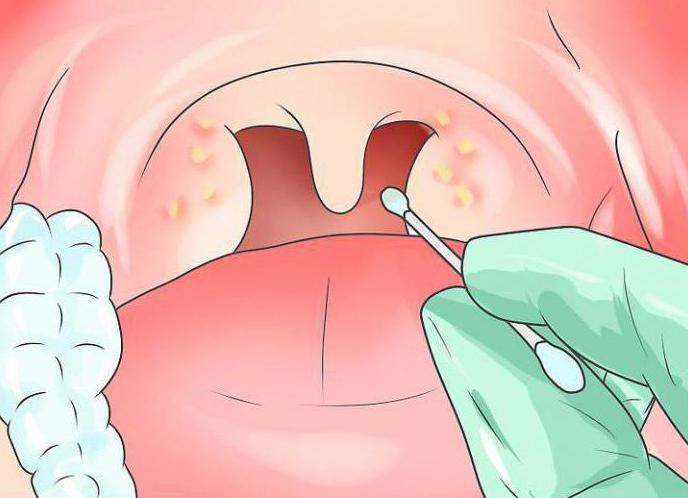
Взятие мазка из носа
- Попросить пациента очистить носовые ходы и слегка запрокинуть голову
- Взять в левую руку пробирку с сухим зондом, правой — извлечь сухой зонд из пробирки
- Передний назальный мазок. Легким вращательным движением ввести зонд в левый носовой ход по наружной стенке носа на глубину 1-3 см до нижней носовой раковины. Не касаться кожи крыльев носа!
- Назальный мазок с задней стенки глотки. Применяется при заборе материала на SARS-CoV-2 (возбудитель коронавирусной инфекции). Техника меняется. После введения зонда на 1-3 см зонд слегка опустить книзу, аккуратно ввести под нижнюю носовую раковину до задней стенки носоглотки (на 3-4 см у детей и 5-6 см у взрослых). Извлечь зонд также вращательными движениями.
- Не касаясь краёв пробирки, поместить в нее зонд.
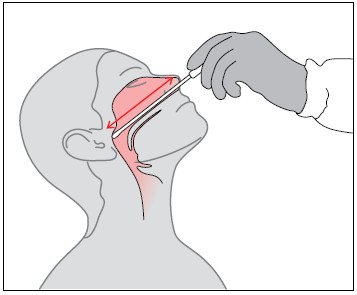
Взятие мазков из зева и носа на SARS-CoV-2 осуществляется специальными зондами. После забора материала конец каждого зонда отламывают и помещают в микропробирку типа эппендорф. Важно! Оба зонда — с материалом как из ротоглотки, так и из носоглотки — помещают в одну пробирку с крышкой для большей концентрации вирусов.
Отправка материала в лабораторию
Пробирки помещают в термос или термоконтейнер с хладоэлементами. Температура хранения материала — от +2ºC до +8ºC, время хранения — до 24 часов.
Пробирка должна быть правильно упакована. Правила упаковки образцов должны соответствовать 2-му уровню биологической безопасности (BSL2), а контейнеры должны быть упакованы и описаны в соответствии с принципами для агентов, вызывающих заболевания у людей. Применяется принцип тройной упаковки (1 — основной контейнер, 2 — вторичная упаковка, 3 — внешняя упаковка).
Наружная поверхность основного контейнера должна рассматриваться как контаминированная, поэтому ее следует помещать во вторичную упаковку таким образом, чтобы минимизировать риск контаминации вторичной упаковки. В зависимости от процедур, используемых в данном учреждении, и количества людей, принимающих участие в заборе мазка и упаковке образцов, отдельные этапы процедуры могут отличаться. Например, если образцы берут в доме пациента и всю процедуру выполняет только один человек, то перед тем, как поместить основной контейнер во вторичную упаковку, он должен покинуть дом пациента, деконтаминировать руки, снять внешние перчатки и внешний халат, снова деконтаминировать руки, надеть новую пару перчаток, продезинфицировать их, поместить основной контейнер во вторичную упаковку, плотно закрыть ее, продезинфицировать руки, а затем внешнюю поверхность вторичной упаковки.
Вторичная упаковка должна содержать абсорбирующий слой, который будет абсорбировать жидкость при разгерметизации пробирки.
Направления, прикрепленные к образцам, не могут быть помещены во вторичную упаковку, но они должны быть помещены в запечатанный конверт, прикрепленный к внешней упаковке.
Надеемся, взятие мазка из зева и носа не вызовет у вас трудностей, а станет легко выполняемым навыком, которым должна владеть каждая медицинская сестра.
Правила забора материала на SARS-CoV-2 (презентация)











СКАЧАТЬ ПРЕЗЕНТАЦИЮ
Источники:
- https://mosgorzdrav.ru/
- https://empendium.com/
ОРВИ
ОРВИ
Острые респираторные вирусные инфекции (ОРВИ) — группа вирусных заболеваний верхних и нижних дыхательных путей, передаются воздушно-капельным путем и характеризуются симптомами инфекционного токсикоза. В настоящее время вирусные инфекции респираторного тракта представляют собой актуальную медицинскую проблему, имеющую важное социально-экономическое значение. По данным Роспотребнадзора, в структуре инфекционных и паразитарных болезней преобладают острые инфекции верхних дыхательных путей множественной и неуточненной локализации, составляя 92,2 %. Официально регистрируется более 30 млн случаев острых респираторных заболеваний, из них более 21 млн случаев — у детей до 17 лет. Однако в большинстве случаев пациенты с легкими формами заболевания не обращаются в лечебно-профилактические учреждения, что значительно увеличивает реальное количество заболевших острыми респираторными вирусными инфекциями.
Клинические особенности ОРВИ и их осложнения
Этиологическая структура ОРВИ представлена вирусами гриппа, парагриппа, риновирусами, аденовирусной и респираторно-синцитиальной инфекцией, коронавирусами. В настоящее время известно более 300 вирусов, поражающих верхние и нижние отделы дыхательной системы. При этом распространенность различных вирусов существенно различается в разных группах пациентов. В последние десятилетия исследователи подтверждают этиологическую значимость метапневмовируса и бокавируса в возникновении инфекционных заболеваний дыхательных путей у детей. Выявление двух и более вирусов у пациента встречается примерно в 5 % случаев. Наиболее часто полиэтиологичное инфицирование регистрируется в организованных коллективах. Для ОРВИ характерна цикличность и сезонность эпидемиологического процесса, чередование подъемов и спадов заболеваемости. Источником инфекции является больной человек, однако наибольшую опасность представляют пациенты со стертыми клиническими формами инфекции, а также вирусоносители. ОРВИ распространяются преимущественно воздушно-капельным и воз- душно-пылевым путями, однако передача некоторых вирусов возможна и контактно-бытовым пу- тем. ОРВИ регистрируются в виде спорадических заболеваний, вспышек, эпидемий и пандемий. Причинами быстрого повсеместного распространения вирусной инфекции дыхательных путей яв-ляются высокая контагиозность, короткий инкубационный период, полиэтиологичность инфицирования, снижение иммунного статуса населения, отсутствие иммунитета к новым реассортантам, урбанизация, миграция населения и т. д. Наиболее подвержены инфицированию дети дошкольного возраста, пожилые люди, беременные, пациенты с тяжелыми хроническими заболеваниями и иммунодефицитными состояниями. Клиническая картина заболевания развивается от нескольких часов до 14 дней с момента инфицирования в зависимости от этиологического агента. Для вирусных инфекций дыхательных путей характерны интоксикационный и катаральный синдромы различной степени выраженности. Осложнения ОРВИ и гриппа проявляются в виде отитов, синуситов, пневмоний — присоединения бактериальных агентов, обострения хронических заболеваний органов и систем и т.д.Дифференциальная диагностика по характерным симптомам затруднена и возможна лишь на ранней стадии заболевания. На пике заболевания патологический процесс в дыхательных путях нередко распространяется с вовлечением всей слизистой оболочки — как верхних, так и нижних отделов дыхательных путей. Кроме того, сходные с ОРВИ симптомы могут наблюдаться при других вирусных заболеваниях, таких как инфекционный мононуклеоз и гепатит. Помимо вирусов некоторые виды бактерий, в том числе хламидии и микоплазмы, способны поражать дыхательные пути, вызывая сходные с ОРВИ симптомы.
Риск заболевания и смертности для беременных при гриппе выше, чем для небеременных женщин, что первую очередь связано с развитием осложнений, а именно пневмоний, регистрируемых в период эпидемий. При этом следует отметить лидирующее место ОРВИ в структуре экстрагенитальной патологии при беременности (более 2/3 от общей заболеваемости острыми инфекция- ми), что обусловлено высокой восприимчивостью беременных к вирусным инфекциям, склонностью к хронизации патологических процессов. Для беременных характерно затяжное течение ОРВИ при отсутствии тяжелых клинических проявлений, это связано с повышенной способностью вирусов респираторной группы к репликации в плаценте, а также особенностями иммунной системы беременной женщины . Основной проблемой является решение вопроса о необходимости назначения противовирусной терапии при беременности, поскольку традиционно в лечении больных ОРВИ широко используют симптоматические средства, а этиотропные препараты рекомендуются только для тяжелых форм ОРВИ и в случаях, когда эпидемиологические данные дают основание подозревать наличие вируса гриппа.
Другой наиболее уязвимой категорией пациентов в плане развития тяжелых форм ОРВИ являются дети первых лет жизни, прежде всего — рожденные раньше положенного срока. Это обусловлено целым рядом факторов. Особенно опасной для таких пациентов является 4 респираторно-синцитиальная вирусная инфекция. Для сравнения: летальность при ней превышает таковую от гриппа у детей в возрасте до 1 года в 8,8 раза. Учитывая отсутствие широких возможностей для лечения респираторно-синцитиальной вирусной инфекции у детей, в настоящее время на первый план выходит ее диагностика и профилактика. Лабораторное обследование с целью выявления гриппа и ОРВИ необходимо проводить лицам с высоким риском неблагоприятного исхода инфекционного процесса (беременные, лица с хроническими заболеваниями органов и систем, новорожденные), больным с тяжелым и нетипичным течением заболевания, пациентам, госпитализированным с подозрением на гриппоподобные заболевания, в первую очередь лицам, находящимся в организованных коллективах (интернаты, приюты, общежития, казармы и т.д.). При систематическом мониторинге и расшифровке этиологии заболеваний гриппом и ОРВИ рекомендовано использовать методы быстрой лабораторной диагностики (иммуноферментный анализ и полимеразную цепную реакцию).
Определение возбудителя ОРВИ в каждом конкретном случае имеет важнейшее значение для выбора терапии, поскольку позволяет:
1. на самых ранних стадиях заболевания поставить этиологический диагноз;
2. определить тактику ведения пациента (лечение может быть как симптоматическим (при риновирусной инфекции), так и предполагающим использование этиотропных противовирусных препаратов;
3. оценить прогноз течения заболевания и риск вероятных осложнений;
4. осуществлять динамическое наблюдение за течением заболевания;
5. проводить быструю расшифровку вспышек ОРВИ и мониторинг эпидемиологической обстановки эпидемиологическими службами;
6. принять обоснованное решение о возможности госпитализации пациента с катаральными симптомами в неинфекционные отделения или о необходимости перевода такого пациента в специализированную клинику.
Метод ПЦР позволяет выявлять и идентифицировать ДНК или РНК вируса в течение нескольких часов. Использование метода наиболее эффективно при стертых и атипичных формах заболевания, на ранних стадиях острого инфекционного процесса, а также при проведении дифференциальной диагностики ОРВИ с патологическими процессами в респираторном тракте, вызванными бактериальными агентами, что позволит своевременно назначить лекарственную терапию инфекционного процесса до возникновения осложнений.
Материал: мазки из полости носа и ротоглотки, смывы из полости носа и ротоглотки, мокрота (либо аспираты из носоглотки и трахеи), бронхоальвеолярный лаваж (БАЛ), секционный материал.
Мазки из полости носа
Взятие материала: мазки (слизь) берут сухими стерильными свабами на пластиковом аппликаторе. Рабочую часть зонда вводят легким движением по наружной стенке носа на глубину 2−3 см до нижней раковины. Затем зонд слегка опускают книзу, вводят в нижний носовой ход под нижнюю носовую раковину, делают вращательное движение и удаляют вдоль наружной стенки носа. После взятия материала рабочую часть зонда с велюр-тампоном помещают в стерильную одноразовую пробирку с защелкивающейся (или закручивающейся) крышкой, содержащую соответствующую транспортную среду, и аккуратно обламывают пластиковый стержень, оставляя рабочую часть зонда с материалом в транспортной среде. Пробирку плотно закрывают крышкой.
Условия хранения и перевозки материала: 1) при комнатной температуре в течение 6ч; 2) при температуре 2−8 ° С в течение 3 суток.
Мазки из ротоглотки
Взятие материала: мазки берут сухими стерильными свабами на пластиковом аппликаторе вращательными движениями с поверхности миндалин, небных дужек и задней стенки ротоглотки. После взятия материала рабочую часть зонда с велюр-тампоном помещают в стерильную одноразовую пробирку со специальной транспортной средой и аккуратно обламывают пластиковый стержень, оставляя рабочую часть зонда с материалом в транспортной среде. Пробирку плотно закрывают крышкой.
Условия хранения и перевозки материала: 1) при комнатной температуре в течение 6 ч; 2) при температуре 2−8 ° С в течение 3 суток.
Смывы из полости носа
Взятие материала: взятие материала проводят в положении больного сидя с отклоненной назад головой путем введения с помощью одноразового шприца (зонда) теплого стерильного изотонического раствора натрия хлорида (3−5 мл) поочередно в каждый из носовых ходов. Промывную жидкость собирают через стерильную воронку в одну стерильную пробирку.
Не допускается повторное использование воронки без предварительного обеззараживания паром под давлением.
Условия хранения и перевозки материала: 1) при температуре 2−8 °С в течение 6 ч; 2) при температуре 2−8 ° С в течение 3 суток.
Смывы из ротоглотки
Взятие материала: перед взятием смывов из ротоглотки проводят предварительное полоскание полости рта водой. После этого проводят тщательное полоскание ротоглотки в течение 10−15 с 25−40 мл изотонического раствора натрия хлорида. Жидкость собирают через стерильную воронку в стерильный флакон объемом 50-60мл
Условия хранения и перевозки материала: 1) при комнатной температуре — в течение 6 часов; 2) при температуре 2−8 ° С в течение 3 суток.
Мокрота
Взятие материала: взятие материала осуществляют в количестве не менее 1,0 мл в одноразовые градуированные стерильные флаконы с широким горлом и завинчивающимися крышками объемом не менее 50 мл
Условия хранения и перевозки материала: 1) при комнатной температуре — в течение 6 часов; 2) при температуре 2−8 ° С в течение 3 суток.
Бронхо-альвеолярный лаваж или промывные воды бронхов (ПВБ)
Взятие материала: взятие материала осуществляют в одноразовые, плотно завинчивающиеся пробирки объемом 50 мл
Условия хранения и перевозки материала: 1) при температуре 2−8 ° С в течение 1 суток;
Биопсийный или аутопсийный материал
Взятие материала: материал забирают из зоны предполагаемого местонахождения возбудителя инфекции, из поврежденной ткани или из пограничного с поврежденным местом участка. Кусочки ткани диаметром не более 5 мм помещают в одноразовые стерильные пробирки объемом 2 мл, содержащих соответствующую транспортную среду. Пробирку плотно закрывают. Макроаутоптат помещают в контейнер с физиологическим раствором или специальной транспортной средой.
Условия хранения и перевозки материала: 1) при комнатной температуре в течение 6 часов; 2) при температуре 2−8 ° С в течение 3 суток.
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.
- https://www.omedsestre.ru/vzyatie-mazka-iz-zeva-i-nosa/.
- https://niigene.chitgma.ru/ptsr-diagnostika-infektsionnykh-boleznej-cheloveka/204-vozbuditeli-infektsij-respiratornogo-trakta/571-orvi.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- Daremberg, «Histoire des sciences médicales» (П., 1966).